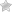Синдром Стивенса-Джонсона
Синдром Стивенса-Джонсона — острое буллезное поражение слизистых и кожи аллергической природы. Протекает на фоне тяжелого состояния заболевшего с вовлечением слизистой полости рта, глаз и мочеполовых органов.
Диагностика синдрома Стивенса-Джонсона включает тщательный осмотр пациента, иммунологическое исследование крови, биопсию кожи, коагулограмму. По показаниям проводится рентгенография легких, УЗИ мочевого пузыря, УЗИ почек, биохимический анализ мочи, консультации других специалистов.
Лечение осуществляется методами экстракорпоральной гемокоррекции, глюкокортикоидной и инфузионной терапией, антибактериальными препаратами.
Данные о синдроме Стивенса-Джонсона были опубликованы в 1922 году. Со временем синдром получил название в честь впервые описавших его авторов.
Заболевание является тяжело протекающим вариантом многоформной экссудативной эритемы и имеет второе название — “злокачественная экссудативная эритема”. Вместе с синдромом Лайелла, пузырчаткой, буллезным вариантом СКВ, аллергическим контактным дерматитом, болезнью Хейли-Хейли и др.
дерматология относит синдром Стивенса-Джонсона к буллезным дерматитам, общим клиническим симптомом которых является образование пузырей на коже и слизистых.
Синдром Стивенса-Джонсона наблюдается в любом возрасте, наиболее часто у лиц 20-40 лет и крайне редко в первые 3 года жизни ребенка. По различным данным распространенность синдрома на 1 млн. населения составляет от 0,4 до 6 случаев в год. Большинство авторов отмечает более высокую заболеваемость среди мужчин.
Причины синдрома Стивенса-Джонсона
Развитие синдрома Стивенса-Джонсона обусловленно аллергической реакцией немедленного типа. Выделяют 4 группы факторов, которые могут спровоцировать начало заболевания: инфекционные агенты, лекарственные препараты, злокачественные заболевания и не установленные причины.
В детском возрасте синдром Стивенса-Джонсона чаще возникает на фоне вирусных заболеваний: простого герпеса, вирусного гепатита, аденовирусной инфекции, кори, гриппа, ветряной оспы, эпидемического паротита. Провоцирующим фактором могут быть бактериальные (сальмонеллез, туберкулез, иерсиниоз, гонорея, микоплазмоз, туляремия, бруцеллез) и грибковые (кокцидиомикоз, гистоплазмоз, трихофития) инфекции.
У взрослых синдром Стивенса-Джонсона, как правило, обусловлен введением медикаментов или злокачественным процессом.
Из медикаментозных препаратов роль причинного фактора в первую очередь отводится антибиотикам, нестероидным противовоспалительным, регуляторам ЦНС и сульфаниламидам.
Ведущую роль среди онкологических заболеваний в развитии синдрома Стивенса-Джонсона играют лимфомы и карциномы. Если конкретный этиологический фактор заболевания установить не удается, то говорят о идеопатическом синдроме Стивенса-Джонсона.
Синдром Стивенса-Джонсона характеризуется острым началом со стремительным развитием симптоматики. В начале отмечается недомогание, подъем температуры до 40°С, головная боль, тахикардия, артралгии и боли в мышцах. Пациента может беспокоить боль в горле, кашель, диарея и рвота.
Уже через несколько часов (максимально через сутки) на слизистой рта наблюдается появление довольно больших пузырей. После их вскрытия на слизистой образуются обширные дефекты, покрытые бело-серыми или желтоватыми пленками и корками из запекшейся крови. В патологический процесс вовлекается красная кайма губ.
Из-за тяжелого поражения слизистой при синдроме Стивенса-Джонсона пациенты не могут есть и даже пить.
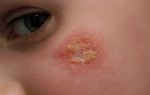
Поражение глаз в начале протекает по типу аллергического конъюнктивита, но часто осложняется вторичным инфицированием с развитием гнойного воспаления. Для синдрома Стивенса-Джонсона типично образование на конъюнктиве и роговице эрозивно-язвенных элементов небольшой величины. Возможно поражение радужной оболочки, развитие блефарита, иридоциклита, кератита.
Поражение слизистой органов мочеполовой системы наблюдается в половине случаев синдрома Стивенса-Джонсона. Оно протекает в виде уретрита, баланопостита, вульвита, вагинита. Рубцевание эрозий и язв слизистой может приводить к образованию стриктуры уретры.
Поражение кожи представлено большим количеством округлых возвышающихся элементов, напоминающих волдыри. Они имеют багровую окраску и достигают в размере 3-5 см.
Особенностью элементов кожной сыпи при синдроме Стивенса-Джонсона является появление в их центре серозных или кровянистых пузырей. Вскрытие пузырей приводит к образованию ярко-красных дефектов, покрывающихся корками.
Излюбленная локализация сыпи — кожа туловища и промежности.
Период появления новых высыпаний синдрома Стивенса-Джонсона длится примерно 2-3 недели, заживление язв происходит в течение 1,5 месяцев.
Заболевание может осложниться кровотечением из мочевого пузыря, пневмонией, бронхиолитом, колитом, острой почечной недостаточностью, вторичной бактериальной инфекцией, потерей зрения.
В результате развившихся осложнений погибает около 10% больных с синдромом Стивенса-Джонсона.
Диагностика синдрома Стивенса-Джонсона
Диагностировать синдром Стивенса-Джонсона дерматолог может на основании характерных симптомов, выявляемых при тщательном дерматологическом осмотре.
Опрос пациента позволяет определить причинный фактор, вызвавший развитие заболевания. Подтвердить диагноз синдрома Стивенса-Джонсона помогает биопсия кожи.
При гистологическом исследовании наблюдается некроз эпидермальных клеток, периваскулярная инфильтрация лимфоцитами, субэпидермальное образование пузырей.
В клиническом анализе крови определяются неспецифические признаки воспаления, коагулограмма выявляет нарушения свертываемости, а биохимический анализ крови — пониженное содержание белков. Наиболее ценным в плане диагностики синдрома Стивенса-Джонсона является иммунологическое исследование крови, которое обнаруживает значительное повышение Т-лимфоцитов и специфических антител.
Диагностика осложнений синдрома Стивенса-Джонсона может потребовать проведения бакпосева отделяемого эрозий, копрограммы, биохимического анализа мочи, пробы Зимницкого, УЗИ и КТ почек, УЗИ мочевого пузыря, рентгенографии легких и др. При необходимости пациента консультируют узкие специалисты: окулист, уролог, нефролог, пульмонолог.
Дифференцировать синдром Стивенса-Джонсона необходимо с дерматитами, для которых типично образование пузырей: аллергическим и простым контактным дерматитом, актиническим дерматитом, герпетиформным дерматитом Дюринга, различными формами пузырчатки (истинной, вульгарной, вегетирующей, листовидной), синдромом Лайелла и др.
Терапия синдрома Стивенса-Джонсона проводится высокими дозами глюкокортикоидных гормонов. В связи с поражением слизистой рта введение препаратов зачастую приходится осуществлять инъекционным способом. Постепенное снижение дозы начинают только после стихания симптомов заболевания и улучшения общего состояния больного.
Для очищения крови от образующихся при синдроме Стивенса-Джонсона иммунных комплексов применяются метода экстракорпоральной гемокоррекции: каскадная фильтрация плазмы, мембранный плазмаферез, гемосорбция и иммуносорбция. Производится переливание плазмы и белковых растворов.
Важное значение имеет введение в организм пациента достаточного количества жидкости и поддержание нормального суточного диуреза. В качестве дополнительной терапии применяются препараты кальция и калия.
Профилактика и лечение вторичной инфекции проводится при помощи местных и системных антибактериальных препаратов.
Источник: http://www.krasotaimedicina.ru/diseases/zabolevanija_dermatologia/stevens-johnson-syndrome
Синдром Стивенса-Джонсона фото у детей и взрослых: симптомы
Заболевания кожи и покровов могут носить чрезвычайно опасный характер и сопровождаться неприятными последствиями в виде других болезней и летального исхода. Чтобы этого не происходило, важна своевременная диагностика каждого недуга и быстрая квалифицированная помощь.
Одним из таких явлений выступает синдром Стивенса-Джонсона, фото которого представлено в статье. Данный недуг поражает кожу и тело и с трудом поддается лечению, особенно на поздних стадиях.
Рассмотрим особенности его клинического течения и методы терапевтического вмешательства, чтобы устранить неполадки и оздоровить организм.
Синдром Стивенса-Джонсона что это такое
Заболевание синдром Стивенса-Джонсона (код МКБ 10) представляет собой опасную токсическую форму недуга, характеризующуюся отмиранием клеток эпидермиса и их последующим отделением от дермы.
Течение данных процессов влечет образование в области слизистых оболочек рта, горла, половых органов и некоторых других участках кожи пузырьков – основных симптомов заболевания. Если это случилось во рту, больному человеку становится трудно кушать и больно закрывать рот.
Если болезнь поразила глаза, они становятся чрезмерно больными, покрываются опухолью и гноем, что приводит к слипанию век.
При поражении заболеванием половых органов наблюдаются затруднения мочеиспускания.
Картина сопровождается внезапным стартом прогрессирования болезни, когда у человека повышается температура, начинает болеть горло, и может возникать лихорадочное состояние. По причине сходства заболевания с обычной простудой диагностика на начальной стадии затруднительна.
Сыпь у ребенка чаще всего возникает на губах, языке, небе, зеве, дужке, гортани, половых органах. Если вскрыть образования, останутся незаживающие эрозии, из которых сочится кровь.
Когда происходит их слияние, они превращаются в кровоточащую область, и часть эрозий провоцирует фиброзный налет, что ухудшает внешний вид пациента и усугубляет самочувствие.
Синдром Лайелла и Стивенса Джонсона отличие
Оба явления характеризуются тем, что кожа и слизистые оболочки заметно повреждены, а также образуется болезненность, эритема, отслоение.
Поскольку заболевание влечет заметные поражения во внутренних органах, больной может «закончить» смертельно.
Оба синдрома имеют отношение по классификации к наиболее тяжелым формам недугов, однако могут провоцироваться различными факторами и причинами.
- По частоте заболевания, на синдром Лайелла приходится до 1,2 ситуаций на 1 000 000 человек за год, а для рассматриваемого заболевания – до 6 случаев на 1 000 000 людей за аналогичный период.
- Есть также различия в причинах поражения. ССД возникает в половине ситуаций из-за приема лекарственных средств, но возникают ситуации, при которых выявление причины невозможно. СЛ в 80% проявляется на фоне лекарств, а на 5% случаев приходится отсутствие мер по лечению. К другим причинам можно отнести химические соединения, воспаление легких и вирусные инфекционные процессы.
- Локализация поражения также предполагает несколько различий между синдромами обоих типов. Эритема образуется в области лица и конечностей, спустя несколько суток образование обретает сливной характер. При ССД преимущественно появляется поражение на туловище и лице, а при втором заболевании наблюдается поражение генерального типа.
- Общая симптоматика недугов сходится и сопровождается лихорадкой, повышением температуры, возникновением болезненных ощущений. Но при СЛ всегда повышается этот показатель после отметки в 38 градусов. Также наблюдается повышение состояния тревожности больного и ощущение сильных болей. Почечная недостаточность – фон для всех этих недугов.
Четких определений данных недугов до сих пор не имеется, многие относят синдром Стивенса-Джонсона, фото которого представлено в статье, к тяжелой форме полиморфной эритемы, в то время как второе заболевание предпочитают считать наиболее осложненной формой ССД.
Оба недуга в развитии могут стартовать с образования эритемы в области радужки, но при СЛ распространение явления происходит намного быстрее, в результате образуется некроз, и отслаивается эпидермис. При ССД отслаивание слои происходит менее чем на 10% телесного покрова, во втором случае – на 30%.
В общем и целом, оба недуга схожи, но и различны, все зависит от особенностей их проявления и общих показателей симптоматики.
Синдром Стивенса-Джонсона причины возникновения
Синдром Стивенса-Джонсона, фото которого можно посмотреть в статье, представлено острым буллезным поражением в области кожи и слизистых оболочек, при этом явление имеет аллергическое происхождение и особую природу. Недуг протекает в рамках ухудшения состояния заболевшего человека, при этом слизистая полость рта вкупе с половыми органами и мочевыделительной системой постепенно вовлекаются в данный процесс.
Общие причины возникновения заболевания
Развитие ССД обычно имеет предшественника в виде аллергии немедленного характера. Можно отметить 4 разновидности факторов, оказывающих влияние на старт развития болезни.
- Агенты инфекционного типа, поражающие органы и усугубляющие общее течение болезни;
- Прием определенных групп лекарственных препаратов, которые провоцируют наличие этого заболевания у детей;
- Злокачественные явления – опухоли и новообразования доброкачественного типа, обладающие особой природой;
- Причины, которые не могут быть установлены в связи с недостаточным количеством медицинских сведений.
У деток явление возникает как последствие вирусных болезней, в то время сыпь у взрослых имеет другую природу и явную обусловленность применением медицинских средств или наличием злокачественных опухолей и явлений. Что касается маленьких деток, то в качестве провоцирующих факторов выступает большое количество явлений.
- Герпес;
- гепатит;
- корь;
- грипп;
- ветрянка;
- бактерии;
- грибки.
Если рассматривать влияние медикаментов на детский организм, можно отвести роль антибиотикам и нестероидным средствам, направленным против воспалительного процесса. Если рассматривать оказание влияния злокачественными опухолями, можно выделить лидерство карциномы. Если из приведенных факторов ни один не имеет отношения к течению заболевания, речь ведется об ССД.
Детализация информации
Первые сведения о синдромы были освещены в 1992 году, с течением времени заболевание стало описанным более детально и оснащено названием в честь фамилий авторов, которые глубинно изучили и познали его природу.
Недуг протекает крайне тяжело и представляет собой другое название – злокачественная экссудативная эритема. Недуг имеет отношение к дерматитам буллезного типа – наряду с СКВ, пузырчаткой.
Главное клиническое течение заключается в том, что на коже и слизистых оболочках появляются пузыри.
Если рассматривать распространенность недуга, то можно отметить, что столкнуться с ним можно в любом возрасте, обычно заболевание ярко проявляется в 5-6 лет. Но крайне редко можно встретить болезнь в первые три года жизни младенца.
Многие авторы-исследователи выявили, что наиболее высокая заболеваемость присутствует среди мужской аудитории населения, что включает их в группу риска. Сыпь, фото которой можно посмотреть в статье, также сопровождается рядом других симптомов.
Синдром Стивенса-Джонсона симптомы фото
ССД – болезнь, оснащенная острым течением начала и стремительным развитием в плане симптомов.
- Вначале можно выделить недомогание и возрастание температуры тела.
- Затем проявляются острые болевые ощущения в области головы, сопровождающиеся артралгией, тахикардией и мышечными недомоганиями.
- Большинство пациентом высказывают жалобы на боли в горле, рвоту и диарею.
- Пациент может страдать от приступов кашля, рвоты и появления пузырей.
- После вскрытия образований можно обнаружить обширные дефекты, которые покрыты белыми или желтыми пленками или корками.
- Патологический процесс вовлекает в себя покраснение губной каймы.
- Из-за серьезных болевых ощущений пациенты затрудняются пить и кушать.
- Наблюдается серьезный аллергический конъюнктивит, осложненный воспалительными процессами гнойного типа.
- Для некоторых заболеваний, в том числе для ССД, характерно возникновение эрозий и язв в области конъюнктивы. Может возникать кератит, блефарит.
- Заметно поражаются органы мочеполовой системы, а именно – их слизистые оболочки. Это явление поражает в 50% ситуаций, симптоматика проходит в форме уретрита, вагинита.
- Кожное поражение выглядит как внушительно большая группа возвышающихся образований, похожих на волдыри. Все они обладают багровым окрасом и могут достигать размерных показателей в 3-5 см.
- Токсический эпидермальный некролиз может поражать многие органы и системы. Зачастую приводя к печальным последствиям и летальному исходу.
Период, в который образуются новые высыпания, продолжается несколько недель, а для полноценного заживления язв требуется 1-1,5 месяца.
Болезнь может быть осложненной тем, что из мочевого пузыря сочится кровь, а также колитом, пневмонией, почечной недостаточностью.
В ходе приведенных осложнений погибает порядка 10% больных людей, остальным удается вылечить недуг и начать вести полноценный привычный жизненный ритм.
Синдром Стивенса-Джонсона лечение у детей схема
Клинические рекомендации предполагают быстрое устранение недуга посредством предварительного изучения его природы. Прежде чем назначается лечение заболевания, проводится определенный диагностический комплекс.
Он предполагает проведение детального осмотра пациента, проведение иммунологического обследования крови, биопсии кожным покровов.
Если есть определенные показания, врач обязательно назначает полную рентгенографию легких и УЗИ мочеполовой системы, почек и биохимию.
При необходимости пациента могут направить на консультирование к другим специалистам. Обычно выявлением недуга занимается дерматолог или соответствующие профильные медики, опираясь на симптомы/жалобы/анализы.
Клинический анализ крови требуется для выявления специфических воспалительных признаков.
Дифференциальная диагностика также имеет место быть и разнится она с дерматитами, которые сопровождаются также образованием пузырей, сыпи на лице и так далее.
Лечебные мероприятия
Заболевание синдром Стивенса-Джонсона, фото которого можно оценить в статье, представляет собой серьезный недуг, требующий соответствующего вмешательства со стороны специалистом.
Систематические процедуры предполагают проведение мероприятий, нацеленных на снижение или устранение интоксикации, снятие воспалительного процесса и улучшение состояния пораженной кожи.
Если имеют место быть хронические упущенные ситуации, могут назначаться препараты специального действия.
- Кортикостероиды – для предотвращения рецидивов;
- десенсибилизирующие средства;
- препараты устранения токсикоза.
Многие полагают, что необходимо назначать витаминное лечение – в частности, применение аскорбиновой кислоты и препаратов группы B, но это заблужение, поскольку применение данных препаратов может провоцировать ухудшение общего состояния здоровья.
Побороть сыпь на теле можно посредством местной терапии, которая нацелена на устранение воспалительного процесса и избавление от отечности. Обычно используются обезболивающие средства, антисептические мази и гели, специализированные кремы, ферменты и кератопластики.
Когда наблюдается ремиссия заболевания, дети подвергаются обследованиям ротовой полости и санации.
Синдром Стивенса-Джонсона фото у ребёнка
Болезнь синдром Стивенса-Джонсона, фото которой представлено в статье, может поражать деток. У малышей до 3-х лет недуг встречается редко, с возрастными изменениями вероятность повышается. Поскольку болезнь поражает исключительно слизистые оболочки и другие участки тела, то сыпь на руках
и сыпь на ногах проявляется реже.
Тем не менее, при обнаружении малейших изменений в организме или поведении малыша требуется срочная неотложная помощь, включающая устранение интоксикации и улучшение общего состояния здоровья.
Своевременное оказание специализированной помощи позволит улучшить общую клиническую картину и заметно повысить шансы на быстрое выздоровление. При грамотном подходе к осуществлению терапевтического комплекса можно добиться потрясающих результатов и самостоятельно прийти к выздоровлению. Ключевое правило – сочетание нескольких методик терапии.
А вы знаете, что такое синдром Стивенса-Джонсона? Фото помогли определить его симптомы? Поделитесь своим мнением и оставьте отзыв на форуме!
Источник: https://syp-foto.ru/sindrom-stivens-johnson/
Синдром Стивенса-Джонсона — причины возникновения, симптомы, диагностика и лечение
Все заболевания отражаются на повседневной жизни, вызывают физический дискомфорт, угнетают психологически.
Респираторные заболевания снижают работоспособность, если патология к тому же поражает кожные покровы и слизистые оболочки, добавляется эстетический компонент.
Но некоторые болезни, имеющие подобную симптоматику, опасны для жизни и требуют незамедлительного оказания медицинской помощи. Среди них синдром Стивенса-Джонсона.
Что такое синдром Стивенса-Джонсона
Синдром Стивенса-Джонсона – это прогрессирующая злокачественная экссудативная эритема, способная привести к летальному исходу.
Это угрожающее жизни состояние является молниеносной аллергической реакцией.
Характерное проявление – формирование пузырьков на слизистых оболочках и коже вследствие отмирания клеток эпидермиса, отделения их от дермы, образование вследствие этого обширных эрозий.
На фото человек проходящий лечение от Синдром Стивенса-Джонсона
Встречается преимущественно у лиц в возрасте 20-40 лет, чаще мужского пола. У детей до 3 лет заболевания регистрируются редко, однако были зафиксированы единичные случаи даже у новорожденных.
Синдром Стивенса-Джонсона характеризуется острым точением с быстрым развитием опасных для жизни осложнений. Этим обуславливается необходимость скорейшего оказания медицинской помощи.
Причины возникновения
К причинам, которые могут привести к возникновению такого опасного состояния, относятся:
- Ослабление организма вследствие инфекционных болезней. Это приводит к резкому снижению эффективности иммунной системы. Спровоцировать развитие патологии могут следующие заболевания:
- бактериальные инфекции (сальмонеллез, туберкулез, гонорея и т.д.);
- вирусные инфекции (герпес, грипп, гепатит,вирус иммунодефицита человека и т.д.);
- грибковые заболевания (трихофития, гистоплазмоз и т.д.).
- Поступление в организм некоторых лекарственных препаратов:
- препараты для лечения подагры (аллопуринол);
- нестероидные противовоспалительные средства (ибупрофен);
- антибактериальные препараты (пенициллин, сульфаниламиды: бисептол, синерсул и т.д.).;
- противосудорожные препараты и нейролептики;
- лучевая терапия.
- Онкологические заболевания
- В редких случаях синдром может развиться вследствие воздействия пищевых аллергенов, попадания в организм химических веществ и как осложнение вакцинации.
Отдельная причина, либо их комбинация может спровоцировать развитие этого синдрома, причем у взрослых чаще это состояние вызывается приемом лекарственных препаратов, а у детей – инфекционными болезнями.
Следует отметить, что присутствие препарата в списке медикаментов, возможных вызвать синдром Стивенса-Джонсона – не повод отказаться от назначения врача.
Эти лекарственные средства применяются для лечения серьезных заболеваний, без должной медицинской помощи риск осложнения этих болезней выше риска развития синдрома Стивенса-Джонсона, не у всех наблюдается аллергическая реакция на эти препараты.
Поэтому целесообразность назначения таких препаратов должен оценивать врач, учитывая все факторы и историю болезни пациента.
Факторы риска развития синдрома Стивенса-Джонсона
Факторы риска не вызывают синдром Стивенса-Джонсона, но могут существенно повысить риск его развития, среди них:
- ослабление иммунитета;
- история болезни – ранее перенесенный синдром Стивена Джонса повышает риск возникновения этого состояния в будущем;
- наследственность – если кто-то из членов семьи страдал от этого этим синдрома, это также повышает риск подобной реакции
Симптомы
Для синдрома Стивенса-Джонсона характерно острое начало и молниеносное развитие симптоматики.
На начальном этапе заболевания отмечается:
- слабость;
- температура до 40 градусов;
- учащенное сердцебиение;
- боль в суставах;
- мышечные боли;
- боль в горле, першение, кашель;
- диарея, рвота.
Спустя несколько часов добавляются следующие симптомы:
- Появление на отдельных участках кожи сыпи, зуд (см. фото выше). Важный для диагностики признак – высыпания не появляются на волосистой части головы, ладонях и подошвах, преимущественная локализация – конечности, грудь, спина.
- Сыпь перерастает в багровые пузыри большого размера (до 3-5 см), после вскрытия которых образуются ярко-красные эрозии.
- На слизистых появляются волдыри, их вскрытие обнажает дефекты с белой или желтой пленкой, покрытые запекшейся кровью.
- Поражение красной каймы губ – больные не могут принимать пищу и пить. Им тяжело разговаривать.
- Поражение глаз сначала имеет аллергический характер, но, если присоединяется инфекция, может сформироваться гнойное воспаление. Отличительная черта синдрома Стивенса-Джонсона – образование язв небольшой величины на слизистой оболочке глаз, может развиться кератит (воспаление роговицы), иридоциклит (воспаление радужки), блефарит (воспаление века).
- Повреждение органов мочеполовой системы возникает в половине случаев, вследствие рубцевания после воспаления может развиться стриктура уретры – сужение вплоть до непроходимости.
Новые язвы формируются в течение 2-3 недель, на восстановление поврежденного кожного покрова уходит более 1 месяца.
Осложнения
Синдром Стивенса-Джонсона опасен не только своими угрожающими проявлениями, это заболевание может вызвать опасные осложнения:
- со стороны дыхательной системы: пневмония, бронхит, бронхиолит;
- со стороны мочеполовой системы: уретрит, вагинит, баланопостит, острая печеная недостаточность;
- со стороны пищеварительной системы: язвенный колит;
- со стороны зрения: блефарит, иридоциклит, кератит;
- косметические дефекты – после заживления эрозий образуются рубцы.
Именно осложнения в 10% случаев вызываю летальный исход.
Диагностика
Проведение диагностики на раннем этапе заболевания очень важно, оно позволяет максимально быстро улучшить состояние больного. Определить этот опасный синдром можно на основании сбора анамнеза (опрос пациента), характерных симптомов (осмотр), анализов, биопсии кожи и некоторых инструментальных исследований (КТ, УЗИ, рентгеноскопия).
- Опрос пациента помогает выявить причинный фактор: прием медикаментов, перенесенное инфекционное заболевание.
- Тщательный осмотр кожи и слизистых позволяет обнаружить характерные проявления: специфическая сыпь, характерная ее локализация.
- Результат общего анализа крови указывает на неспецифические признаки воспаления: повышение уровня лейкоцитов, уменьшение эозинофилов, увеличенная СОЭ.
- Биохимический анализ показывает снижение содержания белков в крови за счет фракции альбуминов, повышение концентрации билирубина, мочевины, аминотрансфераз.
- Очень важен в диагностике иммунологический анализ крови. По его результатам отмечается повышение уровня Т-лимфоцитов и специфических антител.
- Коагулограмма показывает снижение свертываемости крови.
- Гистологичекское исследование кожи – биопсия – определяет некроз клеток эпидермиса, субэпидермальное расположение пузырей.
- Компьютерная томография, ультразвуковое исследование органов мочеполовой системы и рентгеноскопия легких показывают наличие процесса в соответствующих органах.
В осложненных случаях может потребоваться консультация нефролога, пульмонолога и других специалистов.
Лечение
Установление диагноза прогрессирующая злокачественная экссудативная эритема – сигнал к незамедлительному началу лечения. Любое промедление повышает вероятность развития тяжелейших осложнений. Медицинскую помощь, которую необходимо оказать больному, можно разделить на оказываемую на догоспитальном этапе и помощь в стационаре.
Помощь на догоспитальном этапе:
- Восполнение дефицита жидкости – основное мероприятие на данном этапе. Внутривенно пациенту вводят 1-2 литра солевых растворов, если он может пить, также необходимо провести пероральную регидратацию.
- В ранние сроки заболевания внутривенно струйно вводят глюкокортикостероиды (преднизолон 60-150мг). Целесообразность последующего введения этих препаратов вызывает сомнение – есть вероятность развития септических осложнений, поэтому возможность дальнейшего использования преднизолона определяться в каждом случае индивидуально.
- Обеспечение готовности к экстренной трахеотомии и искусственной вентиляции легких.
Помощь в условиях стационара направлена на продолжение восполнения жидкости, предупреждение развития осложнений, исключение всех токсических воздействий, в том числе отмена всех медикаментозных препаратов, кроме необходимых.
Назначаются:
- Инфузионная терапия (изотонический раствор, до 6 литров в сутки).
- Внутривенно глюкокортикостероиды при необходимости.
- Стерильные условия для исключения бактериальной инфекции.
- Обработка кожных покровов: подсушивание и дезинфекция, по мере затягивания ран, дезинфицирующие растворы заменяются на мази (противовоспалительные: элоком, локоид, целестодерм).
- Обработка слизистых:
- глаз (азеластин), при тяжелых случаях – преднизолон;
- ротовой полости (растворы для дезинфекции, пероксид водорода);
- мочеполовой системы (глюкокортикостероидные мази, растворы для дезинфекции).
- Антигистаминные препараты при выраженном кожном зуде.
- Гипоаллергенная диета (запрет на цитрусовые, рыбу, орехи, мяса птицы, шоколад, алкоголь копченые изделия, кофе, специи, мед), обильное питье.
Прогноз
В случае ранней диагностики синдрома Стивенса-Джонсона и начала лечения, прогноз благоприятный, однако зачастую возникшие осложнения затрудняют терапию.
Синдром относится к очень тяжелой, опасной патологии, необходимо своевременно начать лечение, методы народной медицины в этом случае бессильны, только срочная медицинская помощь способна помочь пациенту.
В случае отсутствия специализированной помощи велик процент летальных исходов.
Профилактика
Для снижения вероятности развития этого опасного состояния необходимо соблюдать ряд мероприятий: отказ от вредных привычек, правильное питание, основанное на приеме здоровой пищи, своевременно лечение инфекционных заболеваний и, самое главное, прием медицинских препаратов только по назначению врача.
Видеозаписи по теме
Источник: http://tvojajbolit.ru/dermatologiya/sindrom-stivensa-dzhonsona-prichinyi-vozniknoveniya-simptomyi-diagnostika-i-lechenie/
Синдром Стивенса-Джонсона, что это такое? Причины появления, диагностика
Синдром Стивенса-Джонсона — это тяжелое буллезное поражение кожного покрова и слизистых аллергической природы. Протекает синдром Стивенса-Джонсона на фоне острого состояния больного с вовлечением мочеполовой системы, зрительных органов и слизистой ротовой полости.
Причины:
Токсико-аллергическая реакция на некоторые медикаменты:
- антибиотические препараты пенициллинового ряда до 55%;
- нестероидные антивоспалительные средства до 25%;
- противоэпилептические лекарства, вакцины, наркотики и им подобные до 18%
- сульфаниламиды до 10%;
- витаминные комплексы и иные медикаменты, которые оказывают воздействие на обменные процессы в организме до 8%.
Это самые общераспространенные причинно-значимые медицинские препараты.
Инфекционные детонаторы. Выделяют аллергическую форму при связи с патогенными микробами, риккетсиями, микоплазмами, разнообразными энтеробактериальными носителями, протозойными и грибковыми инфекциями.
Онкология.
Фиксируется практически в 25-50 процентов случаев первичный синдром Стивенса-Джонсона.
Клиническая картина синдрома Стивенса-Джонсона
Чаще всего данный синдром выявляется у людей возрастной категории 20-40 лет. Но практике существуют эпизоды, когда эта патология диагностируется у 3 месячных малышей.
Очень важно отметить тот факт, что сильный пол заболевает в два раза чаще, чем прекрасная половина человечества. Недуг начинается с проявлений инфекции в верхних респираторных путях. Инкубационный период составляет до 2 недель.
При этом больного беспокоит слабость, артралгия, кашель, боль в горле. В некоторых случаях: жидкий стул, тошнота, рвота.
Буквально через 4-6 дней стремительно поражается кожа и слизистые, места локализации могут быть где угодно. Но, как правило, поражается голень, предплечье, стопы, половые органы. Появляются красные папулы круглой формы, имеющие две зоны:
- Внутренние проявления: темно—синего цвета, иногда с гнойным пузырем.
- Наружные проявления: красного цвета.
На щеках, устах, мягком небе появляются эрозийные места, пузыри, покраснение. После их вскрытия, образуются сплошные кровоточащие очаги. Но при этом десны и губы делаются болезненными, припухшими и покрываются коркой в виде засохшей крови на кровоточащих поверхностях. Кроме этого беспокоит бесконечный зуд и жжение.
Эрозийное поражение слизистой мочеполовых органов может усложняться течением крови из мочевого пузыря и вульвовагинит у обладательниц прекрасного пола. У мужчин может осложняться стриктурами уретры.
При поражении зрительных органов (глаз) наблюдаются иридоциклит и блефароконъюнктивит. Это, в свою очередь, способно привести к потере зрения. Летательный исход составляет от 3 до 15 процентов.
Если своевременно заниматься лечением, удастся очаги воспаления ликвидировать. До развития такого «сценария» лучше не допускать.
Диагностика:
- иммунологическое исследование крови;
удаление и обрабатывание пораженного участка кожи. Далее ее изучают под микроскопом;
- коагулограмма;
- рентгенография легких;
- ультразвуковое исследование почек и мочевого пузыря;
- биохимический анализ мочи.
После консультации со специалистами, могут быть назначены другие процедуры после осмотра пациента. В первую очередь врачи обращают внимание на наличие пузырей, высыпаний, боли при мочеиспускании, глотании, одышки и на другие видимые признаки.
Лечение:
- экстракорпоральная гомокоррекция;
- глюкокортикоидная и инфузионная терапия антибиотиками;
- переливание человеческой крови и белковых растворов;
- гипоаллергенная диета;
- обработка слизистых оболочек и кожи.
В качестве дополнительного лечения нередко применяют вещества калия и кальция. Профилактические мероприятия осуществляются с помощью системных и местных антибактериальных медикаментов.
В связи с капитуляцией слизистой рта, лечение этого синдрома проводится большими дозами стероидных гормонов, которые вводят внутривенно. После того как симптоматика начинает немного стихать и следовательно улучшается состояние пациента, дозировку постепенно снижают.
Гипоаллергенная диета
Ниже будет представлен список разрешенных продуктов:
- нежирные сорта мяса в отварном виде;
- супы овощные и из различных круп. Готовить их можно как на вторичном говяжьем бульоне, так и с добавлением различных рафинированных масел;
- картофель «в мундире»;
- рисовая, геркулесовая и гречневая каши;
- кисломолочные продукты. В основном назначают творог, простоквашу и кефир;
- свежие овощи и специи;
- сахарный песок, чай;
- компоты из сушеных фруктов. Можно делать и из свежих ягод.
Суточная норма белков — 15 г, жиров — 150 г, углеводов — 200г. Общая калорийность 2800 килокалорий. Остальные рекомендации по питанию озвучит специалист.
Осложнения
Они могут появиться из-за использования низкой дозировки глюкозы в начале развития недуга и длительное лечение после того, как состояние нормализовалось. Также это касается и назначение профилактики в виде приема антибиотиков при отсутствии осложнений инфекционного характера.
Осложнения условно подразделяются на области поражения:
- эрозия оболочки глаза;
- передний увеит;
- потеря зрения;
- кератит острой формы.
- стеноз пищеварительной системы;
- поражение слизистой оболочки прямой кишки;
- воспаление слизистой толстой кишки.
- некроз тубулярный;
- печеночная недостаточность острого течения;
- у представителей сильного пола — течение крови из мочевого пузыря, стриктуры уретры;
- у представительниц слабого пола — стеноз влагалища, вульвовагинит.
- дыхательная недостаточность;
- бронхит.
- Дерматологические дефекты. Они, к сожалению, никого не украшают, а рубцы появляются после заживления.
Синдром Стивенса-Джонсона является опасным заболеванием, требующий скрупулезного ухода и своевременной диагностики с последующим лечением. Как только появятся первые признаки этого недуга, немедленно обратиться за квалифицированной помощью, осуществлять самостоятельное лечение в домашних условиях не рекомендуется, оно и невозможно.
Источник: https://www.allergik.net/vidy/sindrom-stivensa-dzhonsona/
Синдром Стивенса-Джонсона: причины, признаки, диагностика, как лечить
Содержание:
Синдром Стивенса-Джонсона — острый буллезный дерматит аллергической этиологии. В основе заболевания лежит эпидермальный некролиз, представляющий собой патологический процесс, при котором клетки эпидермиса отмирают и отделяются от дермы.
Заболевание отличается тяжелым течением, поражением слизистой оболочки ротовой полости, урогенитального тракта и конъюнктивы глаз. На коже и слизистой образуются пузыри, которые мешают больным говорить и принимать пищу, вызывают сильную боль и обильное слюнотечение.
Развивается гнойный конъюнктивит с отечностью и закисанием век, уретрит с болезненным и затрудненным мочеиспусканием.
Заболевание имеет острое начало и стремительное развитие. У больных резко поднимается температура, начинает болеть горло, суставы и мышцы, ухудшается общее самочувствие, появляются признаки интоксикации и астенизации организма.
Крупные волдыри имеют округлую форму, ярко-красный цвет, синюшный и запавший центр, серозное или геморрагическое содержимое. Со временем они вскрываются и образуют кровоточащие эрозии, которые сливаются друг с другом и превращаются в большую кровоточащую и болезненную рану.
Она трескается, покрывается серовато-беловатой пленкой или кровавой коркой.
Синдром Стивенса–Джонсона — системное аллергическое заболевание, протекающее по типу эритемы. Поражение кожи всегда сопровождается воспалением слизистой оболочки хотя бы двух внутренних органов.
Свое официальное название патология получила в честь педиатров из Америки, впервые описавших его симптомы и механизм развития. Заболевание поражает преимущественно лиц мужского пола в возрасте 20-40 лет. Опасность патологии возрастает после 40 лет.
В очень редких случаях синдром встречается у детей до полугода. Для синдрома характерна сезонность — пик заболеваемости приходится на зимний и ранний весенний период. Больше всего рискуют заболеть лица с иммунодефицитом и онкопатологией.
Люди пожилого возраста с серьезными сопутствующими заболеваниями тяжело переносят данный недуг. У них синдром обычно протекает с обширным поражением кожи и заканчивается неблагоприятно.
Чаще всего синдром Стивенса-Джонса возникает в ответ на прием противомикробных препаратов. Существует теория, согласно которой склонность к заболеванию передается по наследству.
Диагностика больных с синдромом Стивенса-Джонсона представляет собой комплексное обследование, включающее стандартные методики — опрос и осмотр пациента, а также специфические процедуры — иммунограмму, аллергопробы, биопсию кожи, коагулограмму.
Вспомогательными диагностическими методами являются: рентгенография, ультразвуковое исследование внутренних органов, биохимия крови и мочи. Своевременная диагностика этого чрезвычайно опасного заболевания позволяет избежать неприятных последствий и тяжелых осложнений.
Лечение патологии включает экстракорпоральную гемокоррекцию, проведение глюкокортикоидной и антибактериальной терапии. Данный недуг с трудом поддается лечению, особенно на поздних стадиях. Осложнениями патологии являются: воспаление легких, диарея, почечная дисфункция.
У 10% больных синдром Стивенса-Джонсона заканчивается летально.
Этиология
Факторы, провоцирующие начало заболевания:
- герпес-вирусы, цитомегаловирус, аденовирус, вирус иммунодефицита человека;
- патогенные бактерии — туберкулезная и дифтерийная микобактерии, гонококки, бруцелла, микоплазмы, иерсинии, сальмонеллы;
- грибки — кандидоз, дерматофития, кератомикоз;
- лекарства — антибиотики, НПВС, нейропротекторы, сульфаниламиды, витамины, местные анестетики, противоэпилептические и седативные препараты, вакцины;
- злокачественные новообразования.
Идеопатическая форма — заболевание с неустановленной этиологией.
Симптоматика
Заболевание начинается остро, симптоматика развивается стремительно.
- Интоксикация. Продрома длится две недели и характеризуется выраженным интоксикационным синдромом. У больных возникает слабость, ломота во всем теле, жар, стойкий фебрилитет, учащенное сердцебиение, диспепсия в виде рвоты и поноса, катаральные явления — боль в горле, кашель. Больные испытывают тревожность, подавленность. Возможно развитие коматозного состояния.
- Поражение слизистой оболочки рта. Буллезное воспаление во рту развивается спустя сутки после начала интоксикации. Буллы быстро вскрываются, а на их месте остаются обширные дефекты с беловатым или сероватым налетом, грубыми кровавыми корками. Пациенты перестают нормально говорить, употреблять пищу и воду. У некоторых развивается хейлит. Болезненность слизистых побуждает больных отказываться от еды. Со временем они худеют и становятся истощенными. Очаги поражения сливаются друг с другом, болят и кровоточат. Губы и десны опухают и покрываются геморрагическими корками.
- Поражение органа зрения. Аллергический конъюнктивит проявляется слезотечением, жжением в глазах, их покраснением, насморком, светобоязнью, режущей болью при движении глазами. Дети трут глаза, жалуются на резь и песок в глазах, повышенную утомляемость. Из-за постоянного трения глаз руками присоединяется вторичная инфекция. Гнойный процесс сопровождается закисанием глаз по утрам, скоплением гноя в уголках глаз.
- Поражение урогенитального тракта. У больных с синдромом Стивенса-Джонсона появляются признаки воспаления уретры, вульвы, влагалища, полового члена. Воспаленная слизистая оболочка краснеет, отекает и болит. Мочеиспускание затрудняется и сопровождается режущей болью. Больные испытывают дискомфорт и зуд в промежности, болезненность при половых контактах. На слизистой оболочке появляются пузыри, эрозии и язвы, рубцевание которых заканчивается образованием стриктур.
- Буллезное воспаление кожи — основной клинический признак патологии. На коже появляются множественные полиморфные высыпания в виде красных пятен с синюшным оттенком, папул, пузырьков. На их месте всего за несколько часов формируются волдыри значительных размеров. Сливаясь, они достигают гигантских размеров. Отечные, четко отграниченные и уплощенные пузыри имеют внутреннюю и наружную зоны. В их центре располагаются небольшие папулы с серозным или геморрагическим содержимым. После их вскрытия на коже образуются ярко-красные дефекты размерами с ладонь, покрытые корками. На пораженных участках тела эпидермис «сползает» даже при простом прикосновении. Сыпь локализуется на туловище, конечностях, в промежности и на лице. Симметричные высыпания зудят и сохраняются на коже в течение месяца. Язвы заживают еще дольше — несколько месяцев. На тыльной поверхности кисти появляются пузыри с синюшным центром и ярким гиперемированным венчиком. В тяжелых случаях у больных выпадают волосы, развиваются паронихии, отторгаются ногтевые пластинки.
- Среди прочих симптомов патологии отмечают: стридор, нарушение частоты и глубины дыхания, свистящее дыхание, падение артериального давления, гастроинтестинальные симптомы, нарушение сознания, коматозное состояние.
Осложнения синдрома Стивенса-Джонсона:
- гематурия,
- воспаление легких и мелких бронхиол,
- воспаление кишечника,
- дисфункция почек,
- стриктура уретры,
- сужение пищевода,
- слепота,
- токсический гепатит,
- сепсис,
- кахексия.
Диагностика
Дерматологи занимаются диагностикой заболевания: изучают характерные клинические признаки и проводят осмотр пациента. Чтобы определить этиологический фактор, необходимо опросить пациента.
При диагностике заболевания учитывают анамнестические и аллергологические данные, а также результаты клинического обследования.
Биопсия кожи и последующее гистологическое исследование помогут подтвердить или опровергнуть предполагаемый диагноз.
- Измерение пульса, давления, температуры тела, пальпация лимфоузлов и живота.
- В общем анализе крови — признаки воспаления: анемия, лейкоцитоз и повышение СОЭ. Нейтропения является неблагоприятным прогностическим признаком.
- В коагулограмме — признаки дисфункции свертывающей системы крови.
- Биохимия крови и мочи. Особое внимание специалисты обращают на показатели КОС.
- Общий анализ мочи сдают ежедневно до стабилизации состояния.
- Иммунограмма — повышение иммуноглобулинов класса Е, циркулирующих иммунных комплексов, комплимента.
- Аллергопробы.
- Гистология кожи — некроз всех слоев эпидермиса, его отслойка, незначительная воспалительная инфильтрация дермы.
- По показаниям сдают мокроту и отделяемое эрозий на бакпосев.
- Инструментальные методы диагностики — рентгенография легких, томография органов малого таза и забрюшинного пространства.
Лечение
Больных с синдромом Стивенса–Джонсона необходимо госпитализировать в ожоговое или реанимационное отделение для оказания медицинской помощи. Прежде всего следует срочно отменить прием препаратов, которые могли спровоцировать данный синдром, особенно если их использование было начато в последние 3-5 дней. Это касается лекарственных средств, которые не относятся к жизненно важным.
Лечение патологии направлено в первую очередь на восполнение потерянной жидкости. Для этого в локтевую вену вводят катетер и начинают инфузионную терапию. Внутривенно вливают коллоидные и кристаллоидные растворы. Возможна пероральная регидратация. При выраженном отеке слизистой гортани и затрудненном дыхании больного переводят на ИВЛ.
После достижения стойкой стабилизации больного направляют в стационар. Там ему назначают комплексную терапию и гипоаллергенную диету. Она заключается в употреблении только жидкой и протертой пищи, обильного питья.
Гипоаллергенное питание предполагает исключение из рациона рыбы, кофе, цитрусовых, шоколада, меда.
Тяжелым больным назначают парентеральное питание.
Лечение заболевания включает дезинтоксикационные, противовоспалительные и регенерационные мероприятия.
Медикаментозная терапия синдрома Стивенса–Джонсона:
- глюкокортикостероиды — «Преднизолон», «Бетаметазон», «Дексаметазон»,
- водно-электролитные растворы, 5% раствор глюкозы, гемодез, плазма крови, белковые растворы,
- антибиотики широкого спектра,
- антигистаминные средства — «Димедрол», «Супрастин», «Тавегил»,
- НПВС.
Медикаменты вводят больным до улучшения общего состояния. Затем врачи уменьшают дозировку. А после полного выздоровления прием препаратов прекращают.
Местное лечение заключается в применении местных анестетиков — «Лидокаин», антисептиков — «Фурацилин», «Хлорамин», перекись водорода, перманганат калия, протеолитических ферментов «Трипсин», препаратов для регенерации — масло шиповника или облепихи. Больным назначают мази с кортикостероидами — «Акридерм», «Адвентан», комбинированные мази — «Тридерм», «Белогент». Эрозии и раны обрабатывают анилиновыми красителями: метиленовым синим, фукорцином, бриллиантовой зеленью.
При конъюнктивите требуется консультация офтальмолога. Через каждые два часа в глаза капают препараты искусственной слезы, антибактериальные и антисептические глазные капли по схеме.
При отсутствии терапевтического эффекта назначают глазные капли «Дексаметазон», глазной гель «Офтагель», глазную мазь с преднизолоном, а также эритромициновую или тетрациклиновую мази. Полость рта и слизистую уретры также обрабатывают антисептиками и дезинфектантами.
Необходимы полоскания несколько раз в день «Хлоргексидином», «Мирамистином», «Клотримазолом».
При синдроме Стивенса-Джонсона часто применяют методы экстракорпорального очищения крови и детоксикации. Для выведения из организма иммунных комплексов применяют фильтрацию плазмы, плазмаферез, гемосорбцию.
Прогноз синдрома Стивенса–Джонсона неблагоприятный в следующих случаях:
- возраст больных старше 40 лет,
- стремительное развитие патологии,
- тахикардия более 120 ударов в минуту,
- некроз эпидермиса более 10%,
- уровень глюкозы в крови более 14 ммоль/л.
Адекватное и своевременное лечение способствует полному выздоровлению пациентов. При отсутствии осложнений прогноз заболевания благоприятный.
Синдром Стивенса–Джонсона — серьезное заболевание, значительно ухудшающее качество жизни больных. Своевременная и всесторонняя диагностика, адекватная и комплексная терапия позволяют избежать развития опасных осложнений и тяжелых последствий.
Видео: о синдроме Стивенса–Джонсона
Видео: лекция о синдроме Стивенса–Джонсона
Источник: http://sindrom.info/stivensa-dzhonsona/