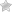Экзема
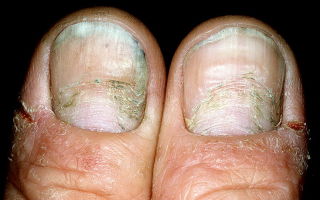
Экзема – воспалительное заболевание кожи, имеющее длительное хроническое течение с частыми обострениями. Характеризуется полиморфными высыпаниями, проходящими стадии покраснения – образования узелков – пузырьков – мокнущих эрозий – корочек – шелушения. Высыпания сопровождаются жжением, кожным зудом. Высока вероятность присоединения вторичной гнойной инфекции.
Особенно опасно инфицирование у детей, т. к. может развиться экзема Капоши с возможным летальным исходом. Запущенное течение может привести к неврозу: бессоннице, раздражительности, а также к стойким косметическим дефектам кожи. Лечение экземы зависит от ее формы и течения.
Эффективны системное применение кортикостероидов, экстракорпоральная гемокоррекция, местная терапия и физиотерапевтическое лечение.
Экзема – это хроническое воспалительное заболевание кожи аллергической природы, этиология и патогенез заболевания до конца не изучен, но наличие экземы у близких родственников, аллергические заболевания в анамнезе, воздействие эндогенных и экзогенных факторов в причинах появления мелкопузырьковой экземной сыпи выходят на первое место. Психовегетативные, нейроэндокринные и иммунологические нарушения могут спровоцировать экзему.
Истинная экзема
Проявления истиной экземы: Истинная экзема имеет хроническое течение с частыми рецидивами и проявляется симметричными участками воспаления на открытых участках кожи. При истиной экземе очаги воспаления гиперемированны, отечны, отмечается мокнутие поверхности.
В пределах очага обнаруживаются группы мелких везикул с серозным содержимым. После того, как везикулы вскрываются, они оставляют типичные для экземы микроэрозии.
Для истиной экземы характерен синдром «серозных колодцев», когда на эрозированной поверхности капельки экссудата опалесцируют, напоминая росу.
На периферии очага экземы наблюдаются единичные более крупные высыпания и пузырьки. Со временем количество вновь возникающих пузырьков уменьшается и микроэрозии ссыхаются в корки, после заживления которых сохраняется шелушащаяся отрубевидная поверхность.
При экземе ярко выражен полиморфизм всех элементов, на пораженной коже можно обнаружить и воспаленные участки разных стадий разрешения. Большинство больных экземой предъявляют жалобы на кожный зуд.
Кроме основных очагов поражения могут быть рассеянные высыпания на различных участках кожи, но без мокнутия.
Пациенты с давно диагностированной экземой отмечают у себя застойную гиперемию кожи, инфильтрацию и гиперпигментацию после купирования обострений, со временем кожный рисунок становится ярко-выраженным.
Диагностика истиной экземы: Диагностируют истинную экзему по острому началу и по клиническим проявлениям, симметричность очагов и мелкопаппулезный характер поражения, в сочетании с выраженным полиморфизмом элементов, а также наличие в анамнезе аллергических заболеваний и возможно недавно перенесенный стресс позволяют поставить диагноз «Истинная экзема».
Проявления микробной экземы: В патогенезе микробной экземы на первое место выходят различные варикозные симптомокомплексы, повторяющиеся травмы кожи и грибковая инфекция.
Очаги поражения при микробной экземе асимметричны и располагаются в основном на нижних конечностях, излюбленная локализация – проекция пораженной варикозом кожи. Появление очагов микробной экземы в складках кожи связано с потливостью и нарушением личной гигиены.
Границы экзематозных пятен неровные, прилегающая кожа инфильтрирована, имеет синюшно-красный оттенок. Мокнутие и гнойные корки присутствуют на всех пораженных участках, по периферии встречаются единичные папулы и папуловезикулы.
Микробная экзема осложняется остиофолликулитами и импетигинозными корками. Микробную экзему разделяют на микотическую, варикозную и паратравматическую.
Диагностика микробной экземы: Диагноз ставится на основании клинических проявлений, наличия в анамнезе пациента микозов, варикозных изменений вен нижних конечностей и частых травм. При микроскопии удается обнаружить микотические клетки, бактериологическое исследование применяют для выявления точного вида микоза и для определения чувствительности к препаратам.
При гистологическом обследовании характерен отек дермы с эпидермальной локализацией пузырей, массивная лимфоидная инфильтрация с преобладанием плазмоцитарных элементов, если микробная экзема носит длительный характер, то отмечаются склеротические изменения дермы.
Себорейная экзема
Проявления себорейной экземы: Особенностью себорейной экземы является появление очагов поражения на волосистой части головы, кроме того очаги располагаются в естественных складках кожи, на лице, вокруг пупка, за ушными раковинами и на сгибательных поверхностях.
На волосистой части головы на воспаленных участках отмечается гиперемия, сухость кожи и зуд, при расчесывании отделяются серые отрубевидные чешуйки. Границы поражений имеют четкие очертания.
В некоторых случаях себорейная экзема сопровождается экссудацией, тогда возникают серозные и серозно-гнойные корки, которые после снятия обнажают эрозированную мокнущую поверхность.
Если очаги возникают в местах естественных складок, то на их дне можно заметить глубокие болезненные трещины, ярко выраженный отек и инфильтрацию, а по периферии очагов мелкие серовато-желтые чешуйки и чешуйчатые корки. Очаги себорейной экземы на нижних конечностях и туловище имеют ровные и четки края и внешне выглядят как желто-розовые шелушащиеся пятна, в центре которых имеется сыпь мелкоузелкового характера.
Диагностика себорейной экземы: Точной классификации экзем нет, а потому часть специалистов не признают себорейную экзему, как тип экземы, считая ее видоизмененным себорейным дерматитом или истинной экземой, с осложнениями в виде себореи.
Но гистологические изменения при себорейной экземе отличны от изменений при себорее и при истинной экземе. Эпидермальные выросты удлинены, выражено расширение сосудов дермы, в которых кумулируются гликозаминогликаны.
При гистологическом исследовании выявляются также неспецифичные для других заболеваний кожи изменения, в их числе ослабление дыхательных ферментов дермы, разрыхление коллагеновой стромы и огрубевшие эластические волокна.
Дифференцировать микробную экзему от истинной можно так же наличию кокковой флоры и большого количества липидов в поверхностных слоях эпидермиса.
Проявления профессиональной экземы: Профессиональная экзема – это длительное, вялотекущее хроническое заболевание кожи аллергической природы, которое возникает в ответ на постоянный контакт с раздражающими веществами.
В патогенезе профессиональной экземы лежат постоянное воздействие производственных факторов (пыль, химическая агрессия, сухой или влажный воздух, частые микротравмы и др.), нарушения вегетативной нервной системы, нарушения проницаемости и ломкость сосудов.
В результате сочетания этих факторов развивается сенсибилизация организма к профессиональным вредностям.
Клинически профессиональная экзема сходна с истинной, но провоцирующим фактором является постоянный контакт с раздражителем.
Высыпания разного размера локализуются по всему телу, но преимущественно в местах контакта с сенсибилизирующим веществом.
Клинические проявления наступают после повторного контакта с аллергенами или на коже с уже измененной ранее реактивностью. Сначала появляется отек и участки гиперемии, на которых в дальнейшем образуются мелкие множественные везикулы.
Диагностика профессиональной экземы: При опросе пациента выясняется, что имеются вредные факторы на работе, либо дома, а проявления усиливаются после непосредственного прямого контакта с раздражителем и каждый последующий контакт усиливает симптоматику экземы. Во время отсутствия воздействия профессиональных вредностей, например в отпуске, кожа выглядит клинически здоровой.
Принципы лечения экзем
После подтвержденного диагноза экземы, необходимо устранить или снизить влияние провоцирующих факторов: нервно-психические перегрузки, прием препаратов, контакт с аллергенами и агрессивными веществами, провести лечение микозов и микробных заболеваний кожи.
Проведение гипосенсибилизирующего медикаментозного лечения с использованием седативных и антигистаминных препаратов показано при любом виде экзем, плазмаферез и другие методы экстракорпоральной гемокоррекции также положительно влияют на состояние пациента. Витаминотерапия как внутренняя, так и местная активизирует процесс регенерации клеток.
Если обострение экземы протекает остро, носит генерализованный характер или же не удается купировать рецидив с помощью обычной терапии, то показано применение глюкокортикостероидов внутрь и место в минимальной эффективной дозе, после улучшения состояния дозу гормонов постепенно снижают. Но некоторым пациентам с экземой, которая принимает системный волнообразный характер, прием глюкокортикостероидов и антигистаминных препаратов показан ежедневно в поддерживающей дозе, внутримышечно вводят витамины группы В и С.
Местно используют ретиноловые мази, применяют аппликации с мазями и пастами, которые обладают кератолитическим свойством, оказывают проивозудный эффект и содержат противовоспалительные и антисептические компоненты. Местная терапия экземы при еще невскрытых пузырьках заключается в нанесении нейтральных мазей, болтушек и пудр.
Состав препарата для местного лечения подбирается индивидуально и изготавливается по выписанному врачом рецепту. Обработка пораженных участков водой, растительным маслом и агрессивными дезинфицирующими растворами категорически запрещена.
Пораженные участки следует оберегать от мороза, ветра, воздействия солнечного излучения, если же экземой поражается лицо, то очаги прикрываются асептической повязкой.
Многочисленны физиотерапевтические методы лечения экземы. К ним относятся: озонотерапия, магнитотерапия, лазерное лечение. Возможно проведение криотерапии пораженных экземой участков кожи. После купирования острой фазы, пациентам с экземой показано облучение лечебным ультрафиолетом, лечебные грязи и ванны.
Индивидуального подбор комплекса физиотерапевтических процедур для пациентов с экземой осуществляет врач-физиотерапевт. Лицам, у которых диагностирована экзема, необходимо соблюдать гипоаллергенную диету, отказаться от алкоголя и курения.
Большое значение необходимо уделять личной гигиене, использование неароматизированного мыла и кремов на водной основе позволяют снизить риск рецидивов экземы.
Источник: http://www.krasotaimedicina.ru/diseases/zabolevanija_dermatologia/eczema
Дисгидротическая экзема кистей и стоп
Дисгидротическая экзема – разновидность экзематозного дерматита. Проявляется в виде мокнущих, зудящих пузырьков с серозно-гнойным содержимым. Преимущественно дисгидроз наблюдается на ладонях, реже – на стопах. При отсутствии адекватной терапии болезнь может трансформироваться в идиопатическую экзему, затрагивать ногтевые пластины конечностей.
Патогенез
Точных причин развития дисгидроза врачи назвать не могут. Считается, что основополагающую роль в этом процессе играет наследственный фактор: повышенная чувствительность кожи к разного рода аллергенам и раздражителям. Также причиной заболевания может стать:
- Нарушение нейроэндокринной системы.
- Сдвиг иммунитета.
- Неправильные обменные процессы в организме.
- Патологии легких.
- Повышенное потоотделение.
При обследовании больных дисгидрозом нередко обнаруживались сопутствующие патологии пищеварительной системы, микозы, хронические инфекции, аллергические реакции.
Среди внешних причин, способствующих развитию болезни, выделяют стрессы, нервные потрясения, а также контакты кожных покровов с аллергенами, физическими и химическими раздражителями.
Клинические проявления
OLYMPUS DIGITAL CAMERA
Активный период длится от недели до нескольких месяцев. Первым признаком дисгидротической экземы кистей рук и стоп является зуд и покраснение кожи. После этого на коже появляются небольшие пузырьки (1–7 мм), наполненные серозной жидкостью.
Элементы сыпи круглой или овальной формы локализуются на внутренней стороне кистей и стоп. Могут располагаться группами или разрозненно. Некоторые везикулы достигают больших размеров, при близком расположении соединяются между собой, формируясь в крупные волдыри.
На более поздних стадиях под действием механических факторов или самопроизвольно везикулы лопаются, что приводит к образованию эрозий. Из крупных волдырей образуются глубокие эрозии, причиняющие пациенту сильные боль и дискомфорт.
Выздоровление длится несколько недель. В процессе заживления язв и эрозий характерно образование корочки желтоватого или коричневатого цвета. Впоследствии на поверхности кожи остаются пигментные пятна, отличающиеся от здоровых участков.
По окончании острого периода дисгидроза на протяжении нескольких месяцев наружные и глубокие слои эпидермиса претерпевают изменения. Рисунок кожи усиливается, кожа становится грубее, формируются трещины. Характерны сухость и шелушение. Если болезнь затронула ногтевые валики, возможно изменение формы ногтей.
Дисгидротическая экзема – благоприятная почва для проникновения патогенный бактерий. Поэтому при заболевании на коже нередко развивается гнойное поражение (пиодермия). Сопровождается оно воспалением лимфатических узлов, лихорадочным состоянием, сильной болезненностью воспаленных тканей.
Если сыпь локализуется на ладонях, она захватывает пальцы рук, межпальцевые складки. В тех случаях, когда дисгидроз распространяется на стопы, везикулы наблюдаются на пальцах и подошвах ног, голеностопных суставах.
Возможные осложнения
Дисгидротическая экзема кистей и стоп нуждается в дифференциальной диагностике и грамотной терапии.
Проигнорированная болезнь, неправильно или не полностью пролеченная, склонна трансформироваться в хроническую форму.
Вследствие поражения кожи рук и стоп, присоединения вторичной инфекции, травмировании и постоянном расчесывании могут возникать серьезные осложнения в виде инфицирования внутренних органов и сепсиса.
Диагностика
Диагностика дисгидротической экземы не представляет особых сложностей ввиду ярких клинических проявлений. При внешнем осмотре врач выявляет характерные пузырьки на коже, язвочки и корочки. Кроме того, специфическая область локализации сыпи (кисти рук и стопы) дает все основания подозревать дисгидроз.
Обязательно проводится дифференциальная диагностика, так как заболевание можно спутать с аллергическим контактным дерматитом, псориазом, прочими воспалительными дерматологическими патологиями.
При поражении кожи стоп делается соскоб для проведения микроскопического исследования. Это необходимо, чтобы не спутать дисгидроз с грибковыми заболеваниями.
Лечение
Лечение дисгидротической экземы предполагает целый комплекс мероприятий, включающих общую, местную терапию. Иногда врач может порекомендовать применение народных средств, способных облегчить симптомы патологии.
Общая терапия
Включает применение лекарственных средств и физиотерапию. Виды лекарств, их дозировки и продолжительность применения назначаются лечащим врачом индивидуально, в зависимости от клинических проявлений и степени тяжести дисгидроза. Это могут быть:
- Десенсибилизаторы и антигистамины: Тавегил, Зодак, магния сульфат, Телфаст, глюконат кальция. Помогают притормозить воспалительный процесс, снизить выраженность зуда и жжения кожи.
- Системные глюкокортикостероиды (преднизолон). Назначается при затяжном и сильном зуде, тяжелой клинической картине болезни. Параллельно применяются мочегонные и дезинтоксикационные средства (гемодез).
- НПВС (диклофенак, ибупрофен). Помогают снять отек и боли в пораженных местах.
- Седативные медикаменты (валериана, настойки пустырника, пиона). Необходимы для снятия нервного напряжения. При выраженной клинической картине целесообразно назначение антидепрессантов.
- Антибактериальные препараты (макролиды, тетрациклины). Назначаются при явлениях пиодермии.
- Витаминные комплексы, иммуностимулирующие средства (Иммунал, Диуцифон, Декарис). Необходимы для восполнения дефицита макро- и микроэлементов в организме, повышения иммунного ответа для успешной борьбы с болезнью.
При хроническом течении дисгидротической экземы показана аутогемотерапия, применение гистоглобулина курсами. Из методов физиотерапии в борьбе с болезнью применяют:
- Парафиновые ванны.
- Грязелечение (особенно эффективна талассотерапия с грязями Мертвого моря).
- Ультравысокочастотную терапию.
- Облучение пораженных участков ультрафиолетовыми волнами.
- Магнитотерапию.
Местное лечение
Наряду с препаратами общего действия, показано применение наружных средств в виде мазей, гелей, порошков и растворов. Они призваны снизить выраженность клинических симптомов дисгидроза, ускорить процесс заживления. Это могут быть:
- Местные антисептики (бриллиантовый зеленый, метиленовый синий), а также марганцовокислый калий (марганцовка). Оказывают подсушивающее действие, помогают ускорить заживление язв.
- Антибактериальные средства: фурацилин, растворы алюминия ацетата, нитрата серебра. Помогают избежать инфицирования и облегчить болезненное состояние.
- Кортикостероиды местного применения (Тридерм, Дермозолон, Адвантан, Элоком). Назначаются непродолжительными курсами при отсутствии терапевтического действия прочих противозудных медикаментов. Применять их длительное время не рекомендуется, так как они производят дозозависимый эффект и чреваты развитием побочных явлений.
- Средства с подсушивающим и вяжущим действиями: различные болтушки, цинковая паста, тальк.
Также активно применяются мази, оказывающие кератолитическое, противовоспалительное действия: дегтярная, нафталиновая, серная. После снятия острой симптоматики полезны детский крем и вазелин, оказывающие увлажняющее и регенерирующее действия.
Профилактика
Необходимо понимать, что дисгидротическая экзема является заболеванием хроническим, а это предполагает изменение образа жизни. С этой целью рекомендуется придерживаться следующих правил:
- Соблюдать диету. Исключить из рациона вредную пищу и аллергены, отказаться от никотина и употребления алкогольных напитков.
- Пить много жидкости, ограничить потребление соли, так как она способствует появлению отеков.
- Во время проведения водных процедур пользоваться гипоаллергенными средствами гигиены, с нейтральным pH.
- Не контактировать с потенциальными раздражителями: моющими и бытовыми химическими средствами, пыльцой цветущих растений.
- Лечить хронические болезни, особенно патологии нервной, эндокринной систем, внутренних органов.
Если наблюдается поражение стоп, рекомендуется отказаться от ношения тесной обуви и синтетических носков.
Источник: http://dokozha.ru/dermatity/ekzema/disgidroticheskaya-ekzema.html
Лечение экземы ногтей на руках
ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL + D
Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке >>>
Особенности экземы ногтей
Экзема ногтей это хроническое воспалительное заболевание, сопровождающееся жжением и зудом. Поражаются, как правило, несколько ногтей или все ногти на одной или двух руках. Выраженность симптомов изменяется в течении календарного года – для экземы ногтей характерны периоды обострений, чередующихся с относительным благополучием.
Причины развития экземы ногтей
Иногда экзема ногтей бывает частью экзематозного процесса, захватывающего кожу верхних конечностей, иногда – самостоятельным заболеванием.
Причин и факторов, влияющих на развитие экземы ногтей, довольно много.
Чаще всего – причина состоит в постоянном контакте с аллергеном (контактный дерматит). Изолированность поражения в этом случае объясняется тем простым фактом, что руки после контакта с агрессивными веществами моют почти все и всегда, а ногти – далеко не каждый. В результате постоянного контакта с аллергеном развивается контактный дерматит, который постепенно переходит в экзему ногтей.
Отличительным моментом, разделяющим экзему ногтей и контактный дерматит, является ситуация, когда контакта с аллергеном уже нет, а воспалительный процесс продолжает развиваться.
Контактный дерматит отличается от экземы тем, что последняя не зависит от наличия аллергена
В этом случае пусковым механизмом обострения экземы ногтей может быть стресс, холодная погода или воздействие горячих предметов и многое другое.
Экзема ногтей также может быть вызвана бактериальной или грибковой инфекцией. В этом случае реактивность тканей вызвана реакцией на грибок или бактерию.
Как и в первом случае, после определённого этапа взаимодействия возбудителя и тканей развивается хронический воспалительный процесс.
Даже если полностью санировать (очистить) все ногтевые пластины от следов возбудителя, воспаление может ещё достаточно долго циркулировать из-за своей аутоиммунной природы.
Проще говоря — организм атакует кожу и ногтевое ложе из-за привычки клеток иммунитета бороться с возбудителем или воспалительным процессом в этих участках
Симптомы заболевания
Ногтевые валики краснеют, становятся отёчными. В период обострения на тканях вокруг ногтя появляются пузырьки, после разрешения которых остаются корочки. Процесс сопровождается болезненными ощущениями: зудом, жжением, болью при надавливании на заинтересованные фаланги.
Сама ногтевая пластина также вовлекается в патологический процесс. Это связано с постепенным разрушением матрицы ногтя из-за череды постоянных воспалительных процессов аллергической или инфекционной природы.
Проявляется это в виде помутнения ногтя и постепенных дистрофических его изменениях.
Процесс поражения ногтевой пластины начинается от лунки к периферии, и захватывает всю поверхность. Как правило — ноготь начинает утолщаться и расслаиваться. Экзема ногтя также может способствовать онихогрифозу (разрастание ногтя в виде птичьего когтя), онихолизису (постепенное отслоение ногтя) и ониходезису (отпадение ногтя).
Ноготь в процессе становится рыхлым и шероховатым, что заметно как визуально, так и на ощупь. Для экземы ногтей характерны поперечные борозды и мелкие точечные вдавливания.
Признаки экземы ногтей (фото)
По этой причине экзему ногтя часто путают с псориазом ногтя. В отличие от псориаза, эти вдавливания будут неглубокими.
Тем не менее – для точной верификации необходима консультация дерматолога, а также ряд исследований, которые необходимо провести в дерматологическом диспансере.
Кроме псориаза дифференциальная диагностика производится с кандидозом (онихомикозом) и некоторыми формами лишая.
Если экзему запустить, возможно полное разрушение ногтя
Постепенно ноготь становится грязно-серого цвета, для экземы ногтей характерна постепенная потеря кутикулы (эпонихиум).
Отторжение ногтевой пластины при экземе ногтей зависит от интенсивности воспалительных процессов в коже вокруг ногтя, а также продолжительности обострений. Если ничего не предпринимать – ноготь отслаивается. В некоторых случаях процесс может быть стремительным, и ногтевая пластина отходит всего за несколько дней.
Лечение экземы ногтей
Осуществляется под руководством дерматолога стационара соответствующего диспансера. Экзему вообще лечить непросто, так как в процесс вовлечены самоподдерживающиеся аутоиммунные механизмы.
С экземой ногтей ситуация усложняется тем, что ноготь это относительно изолированная структура, в которую не слишком хорошо проникают местные формы лекарственных веществ, зато отлично себя чувствует грибковая и бактериальная инфекция.
Диагностика и лечение заболевания (фото)
Даже если грибок не является ведущей причиной экземы ногтя, он с удовольствием присоединяется к воспалительному процессу, поэтому в лечении экземы этого типа достаточно часто назначаются противогрибковые препараты.
При обнаружении патогенных бактерий назначаются антибиотики – как местно в виде мазей, так и системно (по необходимости).
В комплексную терапию экземы ногтя входят антигистаминные средства, снижающие тяжесть воспалительного компонента заболевания. Вообще, при экземе любой локализации, антигистаминные препараты должны быть в аптечке всегда.
Зачастую экзема связана со стрессом — тогда необходим приём седативных препаратов
Помогают при экземе ногтя далеко не все препараты этой группы. На хронический аллергический процесс хорошо действуют цетиризин, левоцетиризин и другие препараты 2-3 поколения.
Источник: https://samlechis.ru/lechenie-ruk/lechenie-ekzemy-nogtej-na-rukah
Экзема ногтей: способы лечения и основные симптомы
Болезнь – это самая неприятная вещь, которая может случиться с нашими ногтями. Именно поэтому необходимо по возможности соблюдать правила ухода за ногтями ну и, конечно же, правила гигиены.
Хорошо бы также знать, что может случиться с ногтями, чтобы иметь возможность предупредить появление заболевания, а при первых его признаках знать, что делать. В данной статье я хочу поговорить еще об одной болезни, которая иногда поражает ноготки – экземе.
Наверняка, Вы слышали такое название, но вот как оно выглядит на ногтях, как появляется? Обо всем по порядку.
Экзема – это хроническое заболевание, которое проявляется в воспалении верхнего слоя кожи – эпидермиса и сопровождается ее жжением и часто зудом. Чаще всего болезнь возникает на кистях рук и стопах, после чего перебрасывается на ногти.
Начинается все с луночки ногтя, ногтевая пластина приобретает помутневший оттенок, шелушится, утолщается а затем становится рыхлой и расслаивается. На поверхности ногтя появляются поперечные бороздки, мелкие точечные впадины.
Ногти легко ломаются и становятся грязно-серого цвета. Страдают также околоногтевые валики: они становятся отечными, покрываются корочкой и мелкими пузырями, которые растрескиваются и также шелушатся.
Если болезнь не лечить и сильно запустить, то в самом тяжелом случае возможно отделение ногтевой пластины от ногтевого ложа.
Фото экземы ногтей:
Экзема ногтей очень похожа на псориаз, кандидоз или красный лишай, поэтому для ее лечения важно правильно установить диагноз. У экземы обычно болезнь ярко выражена не только на ногтях, но и на концах фаланг пальцев.
Для лечения экземы прописывают местные мази, примочки, витамины (В1, В6, Е), специальную диету, особо важное внимание также стоит обратить на правила личной гигиены. Заболевание является хроническим, поэтому может сопровождаться периодами ремиссии и рецидивов.
К сожалению, при экземе ногти на длительное время теряют свой внешний вид, о котором мы всегда так заботимся, и даже цветной маникюр не скроет появившиеся шероховатости и неровности ногтей.
Здесь можно прибегнуть к наращиванию ногтей, оно не только поможет скрыть болезнь, но и поспособствует выравниванию ногтей.
Главное, чтобы ногти не доставляли дополнительной нагрузки, то есть были не сильно длинными, и чтобы не мешали лечению заболевания (например, в самый пик заболевания наращивание ногтей лучше не делать).
Думаю, по экземе достаточно. Теперь мы знаем еще одну возможную болезнь ногтей. Берегите свое здоровье, тогда и ногтики будут красивыми, и Вы сиять!
Если эта страница была вам полезна, посоветуйте её своим знакомым:
Источник: http://Moi-Manikur.ru/bolezni-nogtej/ekzema-nogtej-sposoby-lecheniya-i-osnovnye-simptomy.html
Как проявляется и лечится экзема на пальцах рук и ногтях
Экзема на пальцах рук – наиболее распространенный тип сухой экземы. Начинается все с одного пальца, потом перекидывается на остальные, в тяжелых случаях – на всю руку.
Описание и симптомы
Экзема представляет собой заболевание, связанное с воспалением кожных покровов, появлением на них сыпи, имеющее нервно-аллергенную природу. Различают острую и хроническую форму патологии.
Нередко сначала развивается экзема между пальцами – так называемая межпальцевая. Если ее не лечить, то она распространяется сначала на пальцы, потом на всю руку. Не исключена экзема ногтей.
Обычно это случается при грибковой форме, когда микроорганизмы проникают под ногтевую пластину.
Экзема на руках, в частности, на пальцах, имеет преимущественно сухую форму в виде шелушащейся сухой кожи, покрытой сыпью. Кожа становится грубой, теряет эластичность, краснеет.
Нередко ощущается боль и жжение в пораженной области. Зуд – более редкое явление, если он и есть, то слабый. Условно экзему на кистях и между пальцами рук можно разделить на дисгидротическую, идиопатическую, микробную, т.е.
инфекционного характера, и обычную сухую.
Межпальцевая экзема – это отдельный случай. Течение заболевания обычно хроническое, проявляется только в определенные моменты. Причины патологии разнятся, но преимущественно это аллергическая предрасположенность и внешнее химическое воздействие.
Симптомы характеризуются высыпаниями в виде маленьких пузырьков между пальцами руки. Случай примечателен тем, что, в отличие от других, этот тип проявляется сильнейшим зудом, который порой не дает спать.
При расчесе не исключено проникновение инфекции, что усугубляет положение. Пузырьки со временем лопаются и мокнут, появляются утолщения и трещины.
Возможно систематическое повышение температуры тела на этой почве.
Экзема на пальцах рук – сложное заболевание, успех его лечения зависит от правильно поставленного диагноза; необходимо тщательно осмотреть кисти, т.к. патологию легко спутать с псориазом или дерматитом.
Причины патологии
Экзема на руках считается преимущественно профессиональным заболеванием. Постоянный контакт кистей с бытовой химией, косметическими и медикаментозными веществами может послужить толчком для заболевания в виде аллергической реакции.
Не исключено возникновение патологии на нервной почве, к примеру, при систематических стрессах. Возможны нарушения в эндокринной системе, пищеварении, а также наличие определенных паразитов в организме.
Итак, какие факторы влияют на развитие экземы на руках? Вот основные из них:
- Систематическое напряжение эмоционального плана (стресс).
- Нарушения вегетативной и сосудистой систем.
- Болезни щитовидки.
- Повышенное содержание сахара в крови.
- Нарушения в пищеварительной системе.
- Генетическая предрасположенность.
- Недостаток различных питательных веществ, витаминов и микроэлементов.
- Интоксикация продуктами жизнедеятельности различных внутренних паразитов.
- Нарушения в работе почек.
- Острый иммунный дефицит.
Лечение заболевания
Начинать лечение необходимо как можно раньше. Делается это ввиду предрасположенности патологии к распространению на соседние области.
Терапию экземы руки и пальцев можно разделить на 3 части:
- Устранение аллергена, провоцирующего заболевание.
- Активное лечение возникшего поражения.
- Тщательный уход за кожей на руках и профилактика патологии.
Экзема на пальцах рук подлежит терапии сразу после постановки диагноза.
В начале развития заболевания при покраснении и появлении пузырьков воспаленная кожа присыпается оксидом цинка, тальком, белой глиной, пшеничным крахмалом или просто детской присыпкой.
Подсушить кожу на руках можно также с помощью цинковой или нафталановой мази. На пораженную кожу делаются примочки из раствора фурацилина, борной кислоты, танина или отваров лекарственных трав, например, зверобоя, дубовой коры, ромашки.
Когда кожные покровы подсохнут, нужно начинать использовать смягчающие мази и кремы для лучшего отслаивания ороговевших частиц эпидермиса. Неплохо зарекомендовали себя противовоспалительные смеси на основе цинковой мази. В нее следует добавить противозудные, антисептические мази – борно-нафталановую, ихтиоловую, дерматоловую.
Если лечение экземы не дает должных результатов, применяется гормональная терапия с использованием кортикостероидных препаратов. Но с учетом, что данные медикаменты имеют множество побочных эффектов, применяются кортикостероиды исключительно по рецепту, сравнительно недолго и с постепенным уменьшением дозировки.
Подобные вещества могут снизить иммунитет, сделав его более уязвимым для различных инфекций. Это может привести к обратному эффекту, поэтому их применение не рекомендуется многими специалистами в этой области. В любом случае решать этот вопрос должен только лечащий врач.
Любое самостоятельное лечение может привести к серьезным осложнениям.
С учетом того, что заболевание может охватить довольно обширные области руки, в том числе всех пальцев и ногтей, пораженные зоны необходимо закрывать повязками, а прилегающие ткани обрабатывать смягчающей антисептической мазью.
Витамины и микроэлементы
Дополнительный прием необходимых организму веществ показан при любом виде заболевания, особенно если это экзема ногтей. Недостаток различных микроэлементов в ногтях приводит к их более длительному лечению.
Отличное средство – препараты кальция, они способствуют дополнительному укреплению ногтей. Помимо этого необходимы аскорбиновая, никотиновая и фолиевая кислота, витамин Е и витамин В, вводимый посредством инъекции.
Экзема на руках лечится и с использованием физиотерапевтических процедур.
Из них можно отметить: ванны для рук из сухого радона или минеральной воды, аэротерапия, ингаляции димедролом, гальванизация, воздействие ультразвуком и ультрафиолетом, ультрафонофорез с применением различных лекарственных препаратов, лечение целебными грязями, лазеротерапия, терапия магнитным полем, акупунктура, парафиновые накладки.
Народное лечение
Отличное средство, особенно в дополнение к основному курсу, народная терапия.
Солевой раствор. В 1 л горячей воды разбавляют 2 ложки морской соли. Руки держатся в растворе до его полного остывания. Курс длится до видимого улучшения.
Лечебная смесь из куриного яйца, уксуса (50 мл) и воды. Все тщательно взбивается, полученное средство наносится на пораженные участки, сверху накладывается ткань и оставляется на ночь. С утра смывать его не нужно, оставив на весь день для усиления эффекта. Вечером наносится свежая эмульсия. Результат должен проявиться в течение недели.
Свежий сок каланхоэ. Необходимо регулярно наносить на больные участки сок этого целебного растения.
Мать-и-мачеха. Трава тщательно измельчается и смешивается со свежим молоком. Средство наносится на пораженные участки, сверху накладывается полиэтилен. В скором времени должно наступить заметное облегчение.
Профилактические мероприятия
В первую очередь необходимо определить специальный рацион во избежание обострения заболевания. Нужно отказаться от острого и соленого, жареного и копченого, консервов, колбас и сыров, пряностей, а также кофе, шоколада и спиртного. Приготовление мяса должно осуществляться на пару. Показаны кисломолочные продукты и преимущественно растительная пища.
Необходимо соблюдать определенные правила предосторожности как в бытовом плане, так и на работе. Ведь наиболее распространенная причина экземы – вредное воздействие химических веществ. Любые действия, связанные с их применением, необходимо производить в резиновых перчатках. Причем под них нужно надеть обычные хлопчатобумажные.
Желательно временно оградить руки от контакта с раздражающими веществами, в частности, с моющими средствами. Контакт с излишне горячей водой тоже нежелателен – она сушит кожу.
Мыло лучше использовать детское. Следует исключить контакт с различными резкими веществами – косметикой, парфюмерией, отбеливателями и красителями. Они могут сильно обострить течение болезни.
Источник: http://DocDerm.ru/ekzema/na-palcax-ruk.html
Экзема на руках
Содержание:
Экзема на руках – наиболее частое проявление заболевания. Представляет острый воспалительный процесс, вовлекающий эпидермис и глубокие слои кожи – дерму. В переводе с греческого термин “экзема” означает “вскипать”, что характеризует состояние кожи с лопающимися пузырьками как нельзя лучше.
Фото экземы
Причины появления экзем
Факторы, провоцирующие экзему, носят иммунную и психосоматическую природу. Изначально возникновение воспалительного процесса редко обусловлено влиянием внешних раздражителей: это в больше степени характерно для рецидивов.
Истинными же причинами являются нарушения работы эндокринной и пищеварительной систем, а также сбои в регуляции нервной деятельности.
Повторные проявления экземы могут возникать при контактах с водой или химическими веществами, вследствие бактериальных инфекций или попадания в организм аллергенов:
- пищевых,
- воздушных,
- лекарственных.
Имеет место наследственная предрасположенность к экземе и неустойчивое эмоциональное состояние.
Симптомы и признаки заболевания
Основные кожные признаки перед острой фазой экземы – зуд и легкое покраснение. Далее обнаруживается утолщение кожи на больном участке, отек, сыпь и нарастающий зуд.
Начинают появляться пузырьки, наполненные прозрачной жидкостью. После их разрывания кожа покрывается трещинами, ранками, изъязвлениями; возможно медленное засыхание пузырьков и постоянное образование новых.
Подсохнувшие воспаления покрываются коркой, кожа становится сухой, трескающейся.
Диагностика экземы
Обнаружив возможные признаки экземы на руке, необходимо обратиться к квалифицированному дерматологу или аллергологу.
Врач изучает индивидуальный и семейный анамнез, анализирует хронические и кожные заболевания в прошлом, эмоциональное состояние пациента; особое внимание при диагностике экземы уделяется аллергическим признакам у больного, которые подтверждаются иммунологическими пробами.
Анализы крови включают: общий и биохимический, исследование лимфоцитов и иммуноглобулинов.
Последствия экземы
Если на раздраженную кожу с язвами и ранками попадает бактериальная инфекция, возможно проявление сильного воспаления, вплоть до попадания инфекции в общий кровоток. Обычно это бывает при сильном расчесывании области и несоблюдении правил гигиены.
Также экзема способна оставлять шрамы, пигментные пятна, рубцы и атрофические изменения кожи на пораженном участке.
Зная, чем опасна экзема и своевременно принимая меры по ее лечению, возможно сохранить эстетическую привлекательность рук.
Типы и виды экзем на руках
По степени интенсивности процесса можно выделить острую и хроническую экзему. Среди видов экзем, прежде всего, можно выделить истинную и прочие формы экземы.
Истинная экзема – длительное заболевание, протекающее с прохождением всех стадий воспалительного процесса и заканчивающееся образованием корочек и корост на пораженном участке.
В зависимости от провоцирующих факторов к прочим видам экземы можно отнести:
- микробную (поражает области вокруг ран и крупных ссадин, фурункулов),
- профессиональную (обычно возникает у работников вредных производств),
- дисгидротическую (захватывает ладони, ногти), роговую (может проявляться в форме мозолей).
Существует и детская экзема, которая визуализируется в виде сильной сыпи на руках и может пройти с возрастом.
Стадии развития заболевания
В течении заболевания можно выделить 4 стадии:
- Эритематозная – отек и покраснение участка.
- Папуловезикулезная – появление высыпаний.
- Мокнущая – образование и разрывание пузырьков.
- Корковая – формирование корост.
После перехода экземы в хроническую стадию кожа приобретает грубую текстуру, пигментированный окрас, шелушение, сухость.
Лечение экземы на руках
Экзема хорошо поддается консервативной терапии при соблюдении комплексности подхода.
Основные направления лечения следующие:
- Десенсибилизация направлена на уменьшение чувствительности организма к аллергенам. Для этого производятся внутривенные введения гипосульфита натрия и магния сульфата ежедневно, хлористого кальция – через день. Показана аутогемотерапия (вливание собственной венозной крови в мышцу человека).
- При остром течении назначают кортикостероиды – дексаметазон, преднизолон в виде таблеток, что позволяет быстро снизить зуд и отек. Если экзема на руке занимает небольшую площадь и не характеризуется тяжелым течением, возможно снятие зуда и покраснения антигистаминными препаратами (супрастин, тавегил, диазолин, телфаст, зиртек).
- Если течение острой фазы экземы приходится на климактерический период у женщин, рекомендована заместительная гормональная терапия с целью коррекции недостатка эстрогенов и снижения кожных проявлений.
- При выраженных неврозах и бессонницах проводится лечение седативными препаратами, бромом, снотворными, а также применяется гипноз, рефлексотерапия.
- Некоторые специалисты советуют использование лучевой терапии для лечения экземы на руках.
Надо помнить, что даже при быстром положительном эффекте этот метод лечения может вызывать быстрый рецидив заболевания.
- В острой стадии возможен прием мочегонных средств – индапамида, фуросемида.
- Рекомендуются витамины группы В и иммуномодуляторы.
- Наружное лечение экземы прежде всего включает устранение контактов с химическими веществами и защиту от воды, провоцирующей мокнущие явления. В острой фазе болезни применяются примочки к больным местам с противовоспалительными препаратами – димексидом, борной кислотой, нитратом серебра, марганцовки, резорцина. После уменьшения зуда, мокнущих участков и воспаления можно начинать лечение пастами, кремами, мазями. В эту группу препаратов входят березовый деготь, сера, ихтиоловая, борная и салициловая мази
Хорошие результаты дает использование кортикостероидосодержащих мазей – гидрокортизоновой, преднизолоновой, кремов “Фторокорт”, “Флуцинар”, “Синафлан”.
Обязательным условием для лечения экземы является гипоаллергенная диета.
В такой системе питания ограничиваются животные жиры – свинина, говядина, сыры и другие молочные продукты с высоким процентом жирности.
Пожилым людям рекомендован молочно-растительный тип питания с ограничением мяса. Рацион питания должен обеспечивать потребность организма в витаминах – группы В и витамине С.
Исключаются консервы и копчености, пересоленная пища, пряности, яйца, алкоголь. Фрукты (кроме являющихся аллергичными) и овощи потребляются в полной мере.
Лечение экземы народными средствами
Методов лечения экземы народными способами достаточно много. Они включают средства как для острой мокнущей фазы, так и для подсыхающей экземы.
- От сильного воспаления хорошо помогают ванночки для рук с креолином из расчета 1 столовая ложка на 7 литров воды. В умеренно горячей воде необходимо держать руки в течение 20 минут, после чего дать им обсохнуть.
- Эффективен против экземы сырой картофель. Применяется этот метод путем протирания больного места соком картофеля или в виде маски из тертого овоща под хлопковую повязку. Также можно добавить к измельченной массе 1 ложку свежего меда. Держать на коже такую маску необходимо не менее 2-х часов.
- Мазь от экземы на основе 1 ложки дегтя, 3 ложек рыбьего жира и 1 ложки яблочного уксуса способствует быстрому заживлению пораженных мест.
- Можно отварить 3-4 зубчика чеснока, соединить со столовой ложкой меда и прикладывать под повязку к участкам воспаления.
- Сок чеснока и моркови в равных пропорциях используется для протирания больных мест на руках.
- Толченые скорлупа и ядра грецких орехов в смеси с рыбьим жиром также положительно влияет на процессы заживления кожи. Орехи необходимо предварительно печь в духовке до темно-коричневого цвета.
- Повязки из измельченной капусты, рыбьего жира и яичного белка помогают улучшить состояние кожи в подостром периоде. Также применяется капустный лист, вымоченный в яблочном уксусе.
Настои и отвары лекарственных трав против экзем
Отвары плодов и ягод способствуют снятию воспаления, зуда и быстрому заживлению кожи.
- Заварить листья и плоды калины, листья смородины в равных пропорциях кипятком, после чего делать примочки на руки.
- Ванночки из отвара тысячелистника улучшают состояние рук с мокнущей экземой. Для этого траву и цветки тысячелистника заварить кипятком, дать настояться не менее часа, после чего держать руки в прохладном отваре 15-20 минут.
- Заварить березовые почки (50 грамм) в стакане кипятка и делать компрессы на воспаленные места.
- Сок листьев лопуха, собранных весной, смешать с медом из расчета 5:1 и делать примочки под марлевую повязку на руки.
- Цветки календулы размолоть, добавить 1 ложку сока редьки или хрена, 1 ложку яблочного уксуса и прикладывать к больному месту под повязку на 15-20 минут.
- Еще один отвар от экземы: соединить в равных долях цветки ромашки, лаванды, листьев розмарина и тимьяна, заварить кипятком. После того, как смесь настоится, делать компрессы на руки.
Можно самостоятельно приготовить крем от экземы: 10 гр. корня лопуха соединить с 5 гр. цветков календулы, 10 гр. лепестков розы, 5 гр. травы хвоща, 5 гр. мелиссы, 10 гр. коры дуба. Добавить 150 гр. миндального масла и кипятить 10-15 минут. На следующий день процедить смесь и мазать участки с экземой 3-4 раза в день.
Внутрь также можно принимать настои лекарственных растений, что способствует нормализации состояния больного.
- Соединить по 5 гр. пустырника, тысячелистника, календулы, мелиссы и подорожника с 10 гр. цветков ромашки. заварить травы в 1 литре кипятка, дать настояться около часа. Далее добавить 1 столовую ложку меда; пить по половине стакана 3 раза в день.
- Настой ягод калины из расчета 2 столовые ложки ягод на стакан кипятка принимать ежедневно по 0,5 стакана 3 раза.
- По 1 столовой ложке молотого корня лопуха и корня одуванчика залить 3 стаканами холодной воды, дать настояться в течение 12 часов. Затем прокипятить 5 минут и пить в течение дня по половине стакана.
- Смешать 15 гр. корня валерианы, 15 гр. череды, 10 гр. крапивы, 10 гр. душицы, по 15 гр. травы фиалки, цветков ромашки, травы тимьяна и корня солодки. Взять 1 ложку сбора, залить 200 гр. кипятка и настаивать 2 часа. Выпить в течение дня.
При использовании народных методов лечения надо помнить об индивидуальной непереносимости компонентов рецептов и их способности ухудшения состояния больного!
Профилактика экземы
Для предотвращения возникновения рецидивов болезни рекомендуется обезопасить себя от всех возможных аллергенов: пыльной мебели и ковров, шерсти домашних животных, корма для рыб, бытовой химии. Сон должен быть полноценным.
Стрессы и бессонница снижают сопротивляемость организма заболеванию, и оно может рецидивировать. Не рекомендуется принимать водные процедуры дольше 5-10 минут.
Также необходимо постоянно пользоваться гипоаллергенными питательными кремами для рук.
Особое внимание следует уделить диете, исключив из питания все возможные аллергены и вредные продукты. Рекомендуется заниматься аэробными видами спорта и почаще гулять на свежем воздухе.
Здоровья Вам! С Ув. команда сайта VashDermatolog.ru
Новости, которые помогают!
Источник: http://vashdermatolog.ru/bolezni/ekzema/ekzema-na-rukah.html