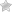Определение понятия, общая характеристика аллергии. Стадии и виды аллергии. Классификация аллергенов и антител
Аллергия – иммунная реакция, возникающая при повторном контакте с аллергеном и сопровождающаяся повреждением собственных тканей и нарушением функционирования органов и систем. Аллергия характеризуется измененным ответом организма (гиперчувствительностью) на воздействие аллергенов, т.е. измененной реактивностью организма на антиген.
Аллерген – вещество, вызывающее развитие аллергической реакции.
По происхождению аллергены подразделяются на экзогенные и эндогенные. Экзогенные аллергены – аллергены, попадающие в организм человека из окружающей среды. Они бывают неинфекционного и инфекционного происхождения. К аллергенам неинфекционного происхождения относятся следующие:
– бытовые, главная роль среди которых принадлежит домашней пыли;
– эпидермальные (перхоть, шерсть животных, перья птиц, чешуя птиц и т.д.);
– лекарственные (вакцины, сыворотки, антибиотики, сульфаниламиды, витамины и т.д.);
– пыльцевые (пыльца различных ветроопыляемых растений, луговых трав, амброзии, полыни и другие);
– пищевые (рыба, пшеница, цитрусовые, бобы, томаты, шоколад и другие);
– промышленные (эпоксидные смолы, красители, металлы и их соли, латекс, канифоль и другие);
– инсектные (яд жалящих, слюна кусающих, пыль из частичек насекомых).
К аллергенам инфекционного происхождения относятся бактериальные, грибковые, вирусные аллергены.
Эндогенные аллергены – это собственные белки организма. Эндоаллергены делятся на естественные и приобретенные
Естественные эндоаллергены – это антигены собственных тканей, в норме изолированные от воздействия иммунной системы гистогематологическими барьерами: хрусталик, нервная ткань, коллоид щитовидной железы, семенники. При повреждении барьерных свойств эти ткани вступают в контакт с иммунной системой, и воспринимаются как чужеродные, что приводит к развитию аллергии.
Приобретенные (вторичные) эндоаллергены – это собственные белки организма, приобретающие свойства чужеродности в результате повреждения их различными факторами инфекционной и неинфекционной природы.
Стадии развития аллергии
В развитии аллергических реакций, независимо от механизмов их возникновения, различают три стадии аллергических реакций: иммунологическую, патохимическую и патофизиологическую.
Иммунологическая стадияразвивается после первичного контакта с аллергеном. В данную стадию происходит развитие сенсибилизации.
Сенсибилизация –это иммунологически опосредованное повышение чувствительности организма к антигенам
Патохимическая стадия характеризуется выделением существующих депонированных и образованием новых биологически активных веществ-медиаторов, запускающих иммунное воспаление и нарушающих функцию того или иного органа.
Патофизиологическая стадия, или стадия клинических проявлений.
Патогенез, характеристика аллергических реакций 1 типа.
Причиной аллергических реакций I типа чаще всего являются экзогенные агенты
Иммунологическая стадия. Антиген взаимодействует с антигенпредставляющими клетками. Далее антиген переносится внутрь клетки. После внутриклеточной переработки антиген выносится на клеточную поверхность и встраивается в комплексе с молекулами HLA-II.
Этот процесс называется презентацией. Измененный комплекс HLA-II распознается Th2, которые обеспечивают сигнал для пролиферации и дифференцировки В-лимфоцитов.
Th2 секретируют интерлейкин-4, который переключает внутриклеточный синтез иммуноглобулинов В-лимфоцитами на продукцию IgЕ.
При первом контакте антигена с В-лимфоцитами часть из них превращается в плазмоциты – антителопродуцирующие клетки, а часть – в долгоживущие, рециркулирующие клетки иммунной памяти.
Количество антител увеличивается к 4–5 дню после контакта с аллергеном, достигает максимума к 10–14 дню, и постепенно снижается. Образовавшиеся антитела IgЕ попадают в кровоток, циркулируют и фиксируются на поверхности клеток-мишеней.На этой стадии завершается сенсибилизация организма после первой встречи с аллергеном.
Повторный контакт с тем же антигеном сопровождается массивной бласттрансформацией лимфоцитов памяти с последующей дифференцировкой их в плазмоциты. При повторном контакте с аллергеном на поверхности клетки-мишени развивается специфическая реакция антиген-антитело, приводящая к активации клетки с последующим выделением медиаторов аллергии.
Патохимическая стадияначинается с дегрануляции тучных клеток, базофилов, выброса и активации синтеза медиаторов аллергии.
В результате образования комплекса антиген-антитело на поверхности клеток-мишеней увеличивается проницаемость клеточной мембраны для ионов кальция. Дегрануляция осуществляется в течение нескольких секунд.
Под действием фосфолипазы А2 фосфатидилхолин превращается в лизофосфатидилхолин и арахидоновую кислоту.
Патофизиологическая стадияявляется стадией клинических проявлений патологического процесса и обусловлена действием медиаторов. Может проявиться в виде кожной гиперемии с характерной острой воспалительной реакцией (острая крапивница, пищевая аллергия), приступа бронхоспазма (бронхиальная астма), падения артериального давления (анафилактический шок).
Патогенез, характеристика аллергических реакций 2 типа.
Иммунологическая стадия. В ответ на появление аутоантигенов начинается выработка антител (IgG1, IgG2, IgG3, IgМ) В-лимфоцитами
Патохимическая стадия. В зависимости от характера и количества антител могут включаться различные пути повреждения:
1. Комплемент-зависимый механизм реализуется при фиксации антител с антигенами на мембране клетки своими Fab-фрагментами. В процессе активации системы комплемента образуется мембраноатакующий комплекс встраивающийся в мембрану клетки-мишени и вызывающий ее осмотический лизис.
2. Часть антител обладает опсонирующими свойствами и клетки с антигеном фагоцитируются.
3. NК-клеточный механизм обеспечивается киллерными клетками (NК-клетки).
Патофизиологическая стадия. Конечным звеном цитотоксических реакций является повреждение и гибель собственных клеток с последующим удалением их путем фагоцитоза. Гибель клетки-мишени обусловлена тем, что в мембране клетки образуются поры, приводящие к осмотическому току и гибели клетки.
Проявлениями цитотоксических реакций являются лейкопении, тромбоцитопении, гемолитические анемии, гемотрансфузионные реакции, гемолитическая болезнь новорожденных, аутоиммунный тиреоидит, диффузный гломерулонефрит, миокардит, сахарный диабет и другие.
Источник: https://megalektsii.ru/s28941t6.html
Аллергия: описание, виды, классы аллергенов
Слово «аллергия» стало модным, его часто произносят за столом, отодвигая от детей экзотические блюда, например крабы или ананасы. Его, как бы извиняясь, называют, прикрывая платком нос в период цветения. Оно звучит около больного бронхиальной астмой. Очевидно, аллергия заслуживает подробного описания.
Что такое аллергия
«Аллергия» переводится как «измененная реакция», то есть болезненная реакция. Отвечать реакцией на стимулы – свойство всего живого.
Вспышка яркого света заставляет нас зажмуриваться, едкий запах – задерживать дыхание, инфекция – вырабатывать антитела.
Это нормальные реакции, а аллергия – это извращенная или усиленная реакция, в основном со стороны иммунной системы, призванной защищать внутреннюю среду организма от всего чужеродного.
Иммунитет и аллергия
Иммунная система «знает» собственные белки организма, защищая его не только от микробов, но и от чужеродных белков (антигенов), которые постоянно проникают с пищей, с вдыхаемым воздухом, всасываются через кожу. Антитела блокируют эти антигены, делая их доступными для клеток-фагоцитов, которые их уничтожают.
Антитела – белки из группы иммуноглобулинов (Ig) – разделяются на ряд классов аллергенов.
Антитела класса IgA, IgG и IgM позволяют эффективно бороться с инфекционными антигенами – вирусами, бактериями, грибками.
Антитела класса IgE позволяют бороться с антигенами глистов и других паразитов, но их избыток, образующийся у лиц с наследственным предрасположением к аллергии, часто служит причиной аллергических болезней.
Вырабатывающие антитела В-лимфоциты находятся под контролем Т-лимфоцитов – хелперов и супрессоров. Первые стимулируют продукцию антител, а вторые ее подавляют, поддерживая тем самым необходимый баланс. У лиц, склонных к аллергии, часто уменьшено количество супрессоров, что объясняет в известной мере повышенную выработку у них антител.
В последние годы была расшифрована разница в реакции иммунных систем здоровых и аллергиков на антигенное раздражение. Оказалось, что есть Т-хелперы двух типов.
Клетки первого типа в ответ на контакт с антигеном вырабатывают интерферон – гамма- и интерлейкин-2, которые стимулируют В-клетки к продукции антител класса IgG, защищающих от инфекции и препятствующих развитию аллергической реакции.
У ребенка со склонностью к аллергии преобладают реакции Т-хелперов второго типа – выработка интерлейкина-4 и интерлейкина-6, которые подавляют продукцию «хороших» антител (класса IgG) и стимулируют В-лимфоциты к выработке антител класса IgE, способствующих развитию аллергических реакций.
Кстати, поскольку при этом страдает выработка антител класса IgG, обеспечивающих создание стойкого иммунитета к инфекционным агентам, понятно, почему дети с аллергией чаще переносят ОРВИ.
Аллергенами называют антигены, способные вызывать аллергические реакции; контактируя с иммунной системой, они сенсибилизируют организм, то есть повышают его чувствительность к данному аллергену. При повторном контакте даже с ничтожным количеством аллергена сенсибилизированная иммунная система дает необычную, часто очень сильную реакцию.
Аллергены вездесущи. С воздухом мы вдыхаем частички пыли, содержащие белковые вещества растительного и животного происхождения, – пыльцу цветов, споры плесневых грибков, волокна хлопка или шерсти, перхоть животных, чешуйки хитина и испражнений насекомых.
Через стенку пищеварительного тракта проникают небольшие количества пищевых белков, причем у грудных детей проницаемость кишечной слизистой для белков пищи (особенно растворимых – молока, яйца, сои из соевых смесей) повышена.
Да и через кожу, слизистые оболочки носа, глаз могут проникать молекулы белка.
Некоторые небелковые соединения способны превращаться в аллергены, связываясь с белками организма, как бы изменяя их до неузнаваемости. Именно поэтому нередки аллергические реакции на пищевые красители (особенно желтый), компоненты стиральных порошков, лекарства, косметические средства, краски, растворители, тяжелые металлы и многое другое, что белком не является.
Аллергеном может быть буквально любой белок. Но чаще всего повинна сравнительно небольшая группа аллергенов.
Это яйцо (особенно его сырой белок), куриное мясо, мед, цитрусовые, ананасы, какао и шоколад, икра, крабы и раки, рыба некоторых видов, окрашенные в красный цвет яблоки, другие фрукты, морковь.
До 20% детей имеют аллергию на один или несколько из этих продуктов! Реже аллергию вызывают крупы, соя. Коровье молоко, молочные продукты и говядина также нередко вызывают аллергические проявления, и порой очень тяжелые.
Часто аллергия возникает на шерсть (перхоть) собак и кошек, а также на хитин и испражнения микроскопического клеща – дерматофагоидеса, который живет в матрасах, мягкой мебели, коврах, в муке и крупах. Аллергеном является пыльца деревьев и трав, причем растений не только южных, но и средней полосы и севера.
Механизмы аллергических реакций. Существует четыре типа аллергических реакций, они требуют разных подходов к лечению. В детском возрасте наибольшую роль играет аллергия первого типа. При ней встреча антител класса IgE с аллергеном происходит на поверхности особых, тучных клеток, которые располагаются непосредственно под кожей и слизистыми оболочками.
При этом тучные клетки выбрасывают вещества-медиаторы – гистамин и ряд других, вызывающие быструю (через считанные минуты) реакцию после контакта с аллергеном («реакция немедленного типа»): расширение сосудов и выход жидкой части крови в ткани. На коже появляются зудящие волдыри, слизистые краснеют и обильно «текут», в бронхах возникает мышечный спазм.
Аллергию первого типа обычно называют атопией («а» – отрицание, «топус» – место), поскольку ее проявления возникают в разных местах – на коже, на слизистой глаз, носа, бронхов, кишечника, в зависимости от вида аллергена, но механизм всех этих реакций один – накопление антител класса IgE.
Поскольку ведущим медиатором этих реакций является гистамин, против них широко применяют противогистаминные средства, которые нередко неправильно называют десенсибилизирующими.
Аллергические реакции второго типа – контактная форма, возникающая при «пеленочном дерматите» под плохо прополосканной от стирального порошка пеленкой. Сходный механизм имеет место при возникновении реакций вследствие переливания несовместимой группы крови. При этом типе антитела, чаще класса IgM, связываются с антигеном непосредственно на клетках, повреждая их.
Аллергические реакции третьего типа вызывают растворимые иммунные белковые комплексы, состоящие из антител класса IgG и соответствующего антигена, образующиеся, например, при бурно развивающихся инфекциях.
Иммунные комплексы активируют тканевые ферменты, которые повреждают ткани. Этот тип реакции характерен для сывороточной болезни, гломерулонефрита, артрита; реакция появляется через 5–6 часов после введения антигена.
Здесь помогают кортикостероидные препараты.
Аллергические реакции четвертого типа связаны с сенсибилизированными Т-лимфоцитами, они возникают через двое суток, как, например, при пробе Манту.
Аллергия и микроорганизмы. Микробы редко вызывают реакции первого типа, но они могут усиливать реакции на другие аллергены.
Так, приступы астмы часто возникают в ответ на ОРВИ, хотя больной сенсибилизирован, например к домашнему клещу.
Причина этого – усиление аллергического воспаления (постоянного компонента астмы) под влиянием вирусов и повышение проницаемости слизистой оболочки бронхов для аллергенов во время ОРВИ.
Вирус может изменить пораженную клетку человека настолько, что она становится мишенью для его собственных клеток-киллеров. Так развиваются некоторые виды энцефалита.
Откуда берется аллергия
Аллергические реакции возможны у каждого, но у лиц с предрасположенностью к аллергии первого типа – атопии – они возникают намного чаще. Склонные к аллергии лица реагируют и на те вещества, которые у остальных реакции не вызывают.
Аллергическая предрасположенность связана с несколькими генами и передается по наследству, при этом неважно, какой конкретно формой аллергического заболевания страдают родители. Наибольший риск имеют дети, оба родителя которых – атопики. Несколько меньше он в семьях с одним родителем-атопиком, еще меньше там, где атопики – другие члены семьи.
Наследуется только предрасположенность к аллергии, а вот какое именно заболевание возникнет у такого ребенка и возникнет ли оно вообще, зависит от того, встретится ли он с аллергеном, способным вызвать сенсибилизацию. Аллергическая наследственность не фатальна, далеко не все дети в семьях с аллергией страдают от нее.
Аллергическую предрасположенность можно выявить по наличию положительных кожных аллергических проб или по увеличению концентрации в крови IgE.
Но аллергические болезни бывают и у детей с нормальным его уровнем, а аллергическими болезнями страдают далеко не все лица с высокими уровнями IgE.
Поскольку аллергические заболевания могут возникать и у детей, родственники которых аллергией не страдают, правильнее считать, что от аллергии не застрахован никто.
Была ли аллергия раньше? Конечно, была, хотя называлась она по-другому. В России все еще используют термин «экссудативный диатез» («диатез» – предрасположение, «экссудативный» – катаральные реакции). Еще раньше ее называли «неправильный обмен веществ», а уж совсем давно – «золотуха». Сейчас старые термины применять нет смысла.
Причиной роста аллергических заболеваний считается ухудшение экологии, химизация нашей жизни. Человечество создало несколько миллионов новых химических соединений, от которых эволюция наш организм не защитила.
Хотя не все проявляют повышенную чувствительность к каждому из этих новых соединений, при массовом воздействии сотен тысяч лекарств, красителей, лаков, масел, гербицидов и т.д. общее число чувствительных нарастает.
Поэтому снижение «химических нагрузок» – важнейшая мера борьбы с аллергией.
Многие вещества сами аллергию не вызывают, но под их воздействием число аллергиков все же быстро увеличивается.
Это окислы серы и азота, тяжелые металлы, пыль и частицы дыма, все то, что вылетает из фабричных и выхлопных труб, выливается со сточными водами, те «остаточные» количества химикатов, от которых не удается избавиться в процессе переработки продуктов питания и очистки воды.
Раздражая слизистые оболочки, эти вещества способствуют проникновению аллергенов. Понятно, почему дети чаще страдают аллергическими заболеваниями в экологически неблагополучных районах.
Но виновата не только индустриализация. Частота аллергии намного выше у детей, живущих в накуренных квартирах. Табачный дым и сам содержит аллергены, но он также раздражает слизистые дыхательных путей.
Ни одна фабричная труба так не надымит в городе, как это сделает пара курильщиков в комнате! Важную роль в развитии аллергии играют окислы азота от газовой плиты, формальдегид из слоистых пластиков, древесно-стружечных плит и синтетических мебельных панелей.
Вызывают аллергию и экзотические продукты, которые дети раньше не получали; это цитрусовые (особенно апельсины и мандарины), ананасы, крабы и креветки. Свой вклад вносят и консервы, и гастрономия, и синтетические напитки, содержащие консерванты и другие химические добавки.
Возраст и аллергия
Аллергии «все возрасты покорны», но чаще всего она возникает у грудных детей. По подсчетам американских врачей, те или иные проявления аллергии (чаще всего сыпи) имеют до 70% грудничков. Это вполне объяснимо, поскольку кожа и слизистые оболочки грудных детей более проницаемы для аллергенов.
Это хорошо видно хотя бы из того факта, что аллергические реакции на яйцо, молоко и т.д. с возрастом прекращаются. Вывод из этого один: надо как можно позже вводить продукты, вызывающие аллергию, стараться вскармливать ребенка грудью хотя бы до шести месяцев.
Надо, по возможности, удалять из окружения ребенка домашних животных, мягкую мебель, ковры, являющиеся аккумуляторами домашней пыли – концентрата всех бытовых аллергенов.
Аллергических реакций и заболеваний у дошкольников еще много – у каждого десятого в среднем; а среди подростков от аллергии страдают 2–4%.
Продолжение следует
Источник: http://rst-don.ru/allergija/.html
Аллергены, что это, общие свойства, пищевые и перекрестно-реагирующие аллергены
Аллерген – это антиген, способный вызывать у чувствительных к ним лиц, аллергические реакции. Различают 4 типа аллергических реакций. Первый тип – реакции гиперчувствительности тип I развивается при участии тучных клеток, базофилов и эозинофилов, IgE и повторного попадания в организм аллергена.
Общие свойства аллергенов
- Белки (не жиры и не углеводы), гликопротеины
- Молекулярная масса 10-70 кДа
- Устойчивы к температуре, кислотам и перевариванию
Гиперчувствительность тип I связана со следующими группами аллергенов (Таблица 1)
| БелкиЧужеродные сыворотки,вакцины | Продуктыорехи, морепродукты, яйцагорох, фасоль, молоко |
| Пыльца растенийплевела, амброзии, тимофеевкиберезы | Продукты насекомыхпчелиный яд, яд ос, яд муравьёв, яйцеводы тараканов, клещи домашней пыли |
| Лекарства:пенициллин, сульфонамиды,местные анестетики салицилаты | Споры плесени |
| Волос и перхоть животных |
Основные аллергенные продукты (> 85% аллергии)
- Дети: молоко, яйца, соя, пшеница, другие в зависимости от географической
- Взрослые: арахис, орехи, моллюски, рыба
Пищевые аллергены I класса
- Первичные сенсибилизаторы (индуцируют синтез специфических IgE, которые связываются с мембранами тучных клеток и базофилов)
- Сенсибилизация может происходить через желудочно-кишечный тракт
- По химической природе – это водорастворимые гликопротеины
- Молекулярные массы их в пределах от 10 до 70 кДа
Класс 2 пищевых аллергенов (перекрестно-реагирующие):
- Обычно растительные белки
- Устойчивы к воздействию высокой температуры
- Трудно выделяются
- Плохо стандартизируются, плохо экстрагируются и не доступны для диагностических целей.
Коровье молоко: Казеин, лактоальбумин, лактоглобулин, сывороточный альбумин
Куриное яйцо:
Овомукоид яичный альбумин, овотрансферрин
Арахис:
Вицилин, конглютин, глицинин
Чечевица
Вицилин
Соя:
Глицинин, профилин, ингибитор трипсина
Креветки:
Тропомиозин
Рыба:
Парвальбумины
Фрукты и другие овощи (яблоки, абрикосы, персики, сливы, кукуруза)
Белки, транспортирующие липиды
(Перекрестно-реагирующие и асоциированые с оральным аллергическим синдром, латекс-фрукт синдромом)
- Патоген-связанный белок 2 (глюконаза):Латекс, авокадо, банан, каштан, инжир
- Патоген-связанный белок 3 (хининаза): Латекс, авокадо
- Патоген-связанный белок 5 (тауматин):Вишня, яблоко, киви
- Березовый (патоген-связанный белок 10): Яблоко, вишня, абрикос, персик, груша, морковь, сельдерей, петрушка, фундук
- Березовый (синдром сельдерей-полынь-специя) профилин: Латекс, сельдерей, картофель, груши, арахисовое, соевые
NB:Патоге-связанный белок – это белок, синтез которого осуществляется растениями в условиях инфекции. Рассматривают как защитные белки.
Таким образом, аллергическая реакция может развиваться не только на аллерген, индуцировавший образование специфических иммуноглобулинов E, но и на аллергены, которые имеют сходные структуры, распознаваемые IgE – перекрестно-реагирующие аллергены. Эти структуры называют антигенные детерминанты. Благодаря общим антигенным детерминантами спектр аллергенов расширяется и включает овощи, фрукты, латекс.
Источник: http://biohimik.net/allergeny
Современные методы диагностики аллергий
Традиционным методом диагностики аллергии является метод постановки аллергологических проб. Кожные пробы ставят на внутренней поверхности предплечий.
Стерильным скарификатором делают царапину и наносят каплю диагностического аллергена. Через 20 минут можно оценить результаты.
Если на месте нанесения аллергена возникает припухлость или покраснение, то проба считается положительной. За время одного исследования возможна оценка 15-20 проб.
Противопоказания:
К абсолютным противопоказаниям к данному исследованию относятся: острый инфекционный процесс; аллергия или другое хроническое заболевание в стадии обострения; прием антигистаминных и гормональных препаратов. Также особенностью проб с пыльцевыми аллергенами является возможность их проведения только вне сезона цветения трав (октябрь-март).
К относительным противопоказаниям относится возраст ребенка. Обычно данное исследование проводится у детей после 3 лет, так как у маленьких детей высокая реактивность кожи и высока вероятность ложноположительных результатов.
Повышение общего уровня IgE может свидетельствовать о наличии аллергических заболеваний, а также о других патологических состояниях. Данный метод исследования используется как скрининг-тест для подтверждения аллергического характера заболевания.
Для диагностики “виновного аллергена” определяются специфические IgE, вступающие в реакции с конкретными аллергенами.
О наличии аллергии судят по уровню IgE, которые вырабатываются в ответ на аллергены, а не по клинической реакции (проявлению симптомов аллергической реакции).
В случае если сыворотка крови пациента дает реакцию с каким-то аллергеном, значит в ней содержатся IgE-антитела, отвечающие за развитие аллергических реакций.
Подготовка к исследованию: за 3 дня до взятия крови необходимо исключить физические и эмоциональные нагрузки.
Противопоказания:
Данный тест не имеет абсолютных противопоказаний, т.е. его можно проводить даже в периоде обострения заболевания и детям до 3 лет.
Как показывает практика детям до 6 месяцев данное исследование не оправдано, т.к. в этом возрасте еще слабый иммунный ответ организма и уровень IgE низкий.
Нормальные значения IgE:
| 5 дней — 12 месяцев | 0 — 15 |
| 12 месяцев — 6 лет | 0 — 60 |
| 6 — 10 лет | 0 — 90 |
| 10 — 16 лет | 0 — 200 |
| дети старше 16 лет и взрослые | 0 — 100 |
Повышение уровня IgE может говорить о наличие аллергических заболеваний и некоторых других патологических состояниях.
В настоящее время наиболее широкое распространение получил метод иммуноблотинга.
Иммуноблоттинг (иммуноблот) — высокоспецифичный и высокочувствительный референтный метод выявления антител к отдельным антигенам (аллергенам), основанный на постановке иммуноферментного анализа на нитроцеллюлозных мембранах, на которые в виде отдельных полос нанесены специфические белки.
Если имеются антитела против определенных аллергенов — появляется темная линия в соответствующем локусе. Уникальность иммуноблота заключается в его высокой информативности и достоверности получаемых результатов.
Данный метод исследования не имеет противопоказаний.
Чаще всего применяются 4 стандартные панели, каждая из которых содержит 20 аллергенов:
Панель № 1 (смешанная панель) — клещ домашней пыли I (Dermatophagoides pteronyssinus), клещ домашней пыли II (Dermatophagoides farinae), пыльца ольхи, пыльца берёзы, пыльца лещины (орешника), пыльца смеси трав, пыльца ржи, пыльца полыни, пыльца подорожника, эпителий и шерсть кошки, собаки, лошади, грибок Alternaria alternata, белок яйца, молоко, арахис, лесной орех — фундук, морковь, пшеничная мука, соя.
Панель № 2 (ингаляционная панель) — клещ домашней пыли I (Dermatophagoides pteronyssinus), клещ домашней пыли II (Dermatophagoides farinae), пыльца ольхи, пыльца берёзы, пыльца лещины (орешника), пыльца дуба, пыльца смеси трав, пыльца ржи, пыльца полыни, пыльца подорожника, эпителий и шерсть кошки, лошади, собаки, морской свинки, хомяка, кролика, грибок Penicillinum notatum, грибок Cladosporium herbarum, грибок Aspergillus fumigatus, грибок Alternaria alternata.
Панель № 3 (пищевая панель) — лесной орех, арахис, грецкий орех, миндаль, молоко, белок яйца, желток яйца, казеин (белок, составляющий основную массу творога), картофель, сельдерей, морковь, помидор, треска, краб, апельсин, яблоко, пшеничная мука, ржаная мука, кунжут, соя.
Панель № 4 (РАСШИРЕННАЯ) — клещ домашней пыли I (Dermatophagoides pteronyssinus), клещ домашней пыли II (Dermatophagoides farinae), пыльца берёзы, пыльца смеси трав, эпителий и шерсть кошки, собаки, грибок Alternaria alternata, молоко, альфа-лактоальбумин, бета-лактоглобулин, казеин (белок, составляющий основную массу творога), белок яйца, желток яйца, говяжий сывороточный альбумин, соя, морковь, картофель, пшеничная мука, лесной орех — фундук, арахис.
Референтные значения, kU/L:
| < 0,35 | Класс 0 | Выявляемые специфические антитела отсутствуют |
| 0,3-50,7 | Класс 1 | Очень низкий титр антител, часто — без клинических симптомов аллергии |
| 0,35-0,7 | Класс 1 | Очень низкий титр антител, часто — без клинических симптомов аллергии |
| 0,7-3,5 | Класс 2 | Низкий титр антител, частые клинические симптомы, если результат близок к верхнему пределу диапазона |
| 3,5-17,5 | Класс 3 | Явно выраженный титр антител, клинические симптомы обычно присутствуют |
| 17,5-50 | Класс 4 | Высокий титр антител, почти всегда — с текущей аллергической реакцией |
| 50-100 | Класс 5 | Очень высокий титр антител |
| > 100 | Класс 6 | Экстремально высокий титр антител |
Интерпретация результатов: в норме специфические IgE содержатся в сыворотке в очень малых количествах, как правило, ниже 0,35 kU/L. У сенсибилизированных (чувствительных) пациентов отмечается повышение этого уровня до 0,35 kU/L.
Данный метод определяет количество IgE антител в диапазоне от 0,35 до 100 kU/L и результат выражается количественно.
Поскольку не существует прямой зависимости между значениями специфических IgE и тяжестью клинических симптомов, полученные результаты интерпретируются врачом только в контексте клинических данных больных.
Источник: https://www.synevo.by/ru/patients/articles/881-diagnosis-of-allergies/
Классификация аллергенов
Поиск Лекций
Лекция: аллергия.
Иммунологическая реактивность. – способность развивать иммунный ответ на попадание в организм антигенов- агентов, несущих признак генетической чужеродности.
Варианты иммунного ответа: выработка иммунитет, иммунодефицит, развитие иммунологической толерантности и развитие аллергии.
Иммунитет– совокупность иммунных реакций, направленных на распознование и элиминацию агентов, несущих генетическую чужеродную информацию(обладающих антигенными свойствами). Имеет защитно-приспособительный характер, обеспечивает невосприимчивость организмов к антигенам инфекционной и неинфекционной природы.
Иммунодефицит– это состояние, при котором иммунитет не вырабатывается. Причина- дефект иммунного ответа. Иммунодефицит может быть врожденным(наследственным) и приобретенным.
Иммунологическая толерантность– неспособность организма к иммунному ответу на определенный антиген при сохранении иммунологической реактивности к другим антигенам.
Бывает естественная и приобретенная. Естественная– возникает к своему(аутоантигенам) в процессе эмбриогенеза- способность распознавать структуры собственного организма как свои. Оценивается как природный защитный механизм против аутоиммунных заболеваний.
Приобретенная иммунологическая толерантность– формируется к определенному чужеродному антигену в результате предшествующего контакта с антигеном при определенных условиях.
Аллергия– это всегда чрезмерно сильная(гиперергическая) или качественно необычная иммунная реакция на антиген(извращенная реакция), имеющая патологические последствия развитие гиперергического воспаления и повреждение собственных тканей.
Аллергия- специфически повышенная чувствительность организма патогенного характера к воздействию антигенов(аллергенов). Термин был введен Пирке в1906 г.
Этиология аллергии. Формально причиной развития аллергических реакций являются аллергены(антигены или гаптены).
Антигены- вещества, несущие признаки генетической чужеродности и стимулирующие любую форму иммунного ответа, в том числе аллергии.
Антигены: чужеродные частицы(клетки, бактерии), крупные молекулы(белки, полисахариды) чужого организма, “свои” компоненты(реже).
Основным условием антигенности является наличие поверхностных структур(антигенных детерминант), генетически отличных от организма-хозяина.
Гаптены- мелкие молекулы небелковой природы, которым для того, чтобы стать полноценными антигенами, не хватает молекулярной массы. Для увилечения массы они, попав в организма, соединяются с белками и становятся полноценными антигенами(чаще лекарства).
Гаптены: ЛП, моно, олиго-, полисахариды, искусственные полимеры, неорганические соединения (йод, бром), липиды.
Классификация антигенов.
По источнику: экзогенные и эндогенные.
Экзогенные попадают извне.
Эндогенные(аутоаллергены) образуются в организме.
Первичные аутоаллергены. Имеющиеся в организме аллергены- первичные(естественные). – антигены “забарьерных” тканей: кристаллы хрусталика, ткань семенников, коллоид щитовидной железы, серое вещество головного мозга.
В процессе эмбриогенеза они не контактируют с иммунной системой, изолированными гистогематическими барьерами, и не являются своими для иммунной системы.
В патологии, при повышении проницаемости барьеров происходит
контакт антигенов этих тканей с иммунокомпетентными клетками, и они воспринимаются иммунной системой как генетически чужеродные(аутоаллергия).
Вторичные аутоаллерген – образуются в организме в результате внешних воздействий- вторичные(приобретенные).
Вторичные аутоаллергены- собственные белки, изменившие своим антигенные свойства под действием патогенных факторов: инфекционной природы и неинфекционной природы (температура, излучение).
Классификация аллергенов
По природе: инфеционные и неинфекционные.
Инфекционные аллергены: бактерии, вирусы, грибы, продукты жизнедеятельности возбудителей.
Неинфекционные: пыльца растений, пищевые продуты(особенно белоксодержащие), лекарственные препараты(антибиотики сульфаниламиды, вакцины, сыворотки, инсулин, препараты ртути), домашняя и библиотечная пыль, шерсть, пух и эпидермии домашних животных, постельные клещи, корм для рыбок, бытовая химия (синтетические моющие средства), косметика, металлы, яды перепончатокрылых.
По условиям контакта с аллергеном: бытовые, производственные и природные.
Аллергены- формальная причина аллергии. Истинная причина- аномальное взаимодействие иммунной системы с антигеном. Антиген(аллерген) выступает в роли провокатора имеющегося генетического дефекта в иммунном ответе.
Общий патогенез аллергических реакций: иммунологическая стадия, патохимическая стадия, патофизиологическая стадия.
Стадия иммунных реакций. В эту стадию формируется сотояние сенсибилизации- состояние повышенной чувствительности организма к антигену благодаря тому, что образуются специфические антитела к данному антигену иои сенсибилизированных лимфоцитов. В стадию сенсибилизации организм знакомиться с антигеном и это заканчивается выработкой антител.
Специфические антитела способны связаться только к данным антигенам. Этим определяется специфичность иммунных реакций.
Процесс образования антител:
• Макрофаг взаимодействует с антигеном
• антиген подвергается фагоцитозу и внутриклеточному перевариванию.
• результат- “разборка” крупных молекул на отдельные”блоки” (процессинг антигена)
• процессированный антиген экспрессируется на поверхности макрофага(презентация
· антигена).
Процесс образования сенсибилизированных Т-лимфоцитов:
• В результате начинается трансформация лимфоцитов в бласты
• с последующей пролиферацией и выделением ими медиаторов- лимфокинов.
Т-киллеры способны осуществлять двойное распознавание осуществляют также Т-киллеры (цитотоксические Т-лимфоциты). На их поверхности имеются специфические рецепторы к антигену и рецепторы СД-8 к молекулам ГКГС1 класса макрофага.
Стадия иммунных реакций.
Неспецифические изменения:
• изменение биоэлектрической активности коры головного мозга и гипоталамуса.
• изменение водно-электролитного баланса
•изменение функций почек, печени и сердца.
Повторное попадание или введение в сенсибилизированный организм(с достаточным титром специфических антител) разрешающей дозы антигена ведет к образованию комплексов антиген-антитело, которые являются пусковым фактором второй стадии аллергического процесса- стадии патохимических реакций.
Стадия патохимических реакций. Последствия воздействия комплекса антиген-антитело с клетками организма- изменение функционального состояния: клеток крови и ткани, клеточных и сывороточных протеолитических и липолитических ферментов. В результате клетки крови и тканей выделяют БАВ- медиаторы аллергии.
Биологические эффекты медиаторов аллергии определяют проявления третьей стадии аллергии(патофизиологической) – клиническую картину конкретной аллергической реакции.
Суть- повреждение на всех уровнях, приводящее как к функциональным, так и к структурным нарушениям вплоть до необратимых. Повреждения вызывают как медиаторы аллергии, так и комплексы антиген-антитело.
Классификация аллергических реакций по скорости развития: немедленный тип(несколько секунд-минут) – АФШ, замедленный тип(несколько часов или суток) – туберкулиновая проба.
Классификация Джелла и Кумбса(1964):
• По механизму
1. Анафилактический(реагиновый) тип.
Аллергены(свободно циркулируют в крови): пыльца растений, лв, животные и растительные белки. Антитела- иммуноглобулины класса Е(реагины) и глобулины 4
Иммуноглобулины класса Е фиксированы на: тучных клетках и базофилах(клетки-мишени1 порядка); тромбоцитах, макрофагах, гладкомышечных клетках бронхов и сосудов(клетки-мишени2 порядка).
При повторном попадании разрешающей дозы аллергена в сенсибилизированный организм аллерген взаимодействует с иммуноглобулинами Е, фиксированными на клетках-мишенях (тучных клетках), что сопровождается их активацией. В тучных клетках запускается2 процесса: дегрануляция и освобождение предшествующих медиаторов; освобождение вновь синтезируемых медиаторов.
Пред существующие медиаторы: гистамин, сератонин(из тромбоцитов), аденозин, протеазы, кислые гидролазы, гепарин, факторы хемотаксиса нейтрофилов и эозинофилов, базофильный калликреин и др. Действуют практически сразу.
Вновь синтезируемые медиаторы из тучных клеток: эйкозаноиды- метаболиты арахидоновой кислоты; ФАТ- факторы активации тромбоцитов.
Медиаоры из нейтрофилов, эозинофилов, тромбоцитов, макрофагов: простогландины, лейкотриены, катионные белки, оксиданты(могут вызывать повреждение клеток и ткани), ферменты (арилсульфатаза, гистаминаза, фосфолипаза), лизосомальные ферменты(много в нейтрофилах).
Основные клинические проявления аллергических реакция1 типа: повышение проницаемости сосудистой стенки и формирование отека, расширение артериол и снижение АД(коллапс и сосудистая недостаточность- нужен адреналин), сокращение гладкой мускулатуры бронхов, матки и кишечника, усиление секреции слизи в бронхах, секрета слизистой носа, конъюктивы.
Аллергические реакции1 типа: характерно быстрое развитие клиники, при парентеральном пути попадания аллергена- общие проявления, при ингаляционном или энтеральном пути проникновения аллергена- местные проявления.
Общие проявления: анафилактический шок на введение лекарства или при укусе насекомых.
Местные проявления: возникают в тканях, богатых тучными клетками: кожа, слизистая дыхательных путей, глаз, ЖКТ, подслизистая сосудов, по ходу кровеносных сосудов и нервов.
Примеры местных аллергических реакций1 типа: крапивница, аллергический ринит, конъюктивит, отек Квинке, бронхиальная астма, сенная лихорадка, аллергический гастроэнтерит, гипертермия.
Источник: https://poisk-ru.ru/s36917t7.html