Особенности питания детей первого года жизни, страдающих пищевой аллергией
Аллергические заболевания занимают важное место в структуре детской патологии Российской Федерации и других стран. Правильность лечения и профилактикиаллергии в раннем детском возрасте, особенно на первом году жизни, во многом определяет благоприятные прогноз и течение заболевания в последующие возрастные периоды.
Факторами, повышающими риск возникновения аллергических заболеваний у ребенка, являются: аллергия у родителей и ближайших родственников, неблагоприятное течение беременности, наличие вредных привычек у беременной женщины (курение), прием во время беременности ряда медикаментозных препаратов, неблагополучие современной экологии и т. д.
Наиболее распространенная форма аллергии у детей первого года жизни — пищевая аллергия — иммунная форма пищевой гиперчувствительности. Пищевая сенсибилизация может развиться с первых дней или месяцев жизни ребенка.
Клинические проявления пищевой аллергии весьма разнообразны:
- аллергические поражения кожи (атопический дерматит, отек Квинке, строфулюс и т. д.);
- гастроинтерстициальные нарушения (тошнота, срыгивания, рвота, диарея, понос, боли в животе);
- респираторные нарушения (бронхиальная астма, аллергический ринит);
- сочетанные поражения (кожно-гастроинтерстициальные, дермореспираторные и т. д.).
Продуктами с наибольшей аллергизирующей активностью являются: коровье молоко, яйцо, рыба, пшеница, арахис, соя, ракообразные (креветки, крабы, лобстеры и другие), орехи (лесные, миндаль, грецкие).
Хорошо известно, что одним из основных аллергенов, вызывающих аллергию у детей первого года жизни, является белок коровьего молока. Среди детей, страдающих атопическим дерматитом, аллергия к белку коровьего молока регистрируется в 85–90% случаях.
Высокой сенсибилизирующей активностью обладают также белок куриного яйца, глютен, белок банана, рыбы. Причиной аллергии у детей первого года жизни в 20–25% случаев является белок сои.
В настоящее время участились аллергические реакции на белки злаковых культур — гречиха, кукуруза, рис [1, 2].
Эти данные российских ученых согласуются с данными зарубежных исследований. По результатам последних, развитие аллергии (в первую очередь атопического дерматита) наиболее часто связано с сенсибилизацией к таким пищевым аллергенам, как белок коровьего молока, яйца и арахиса [3].
Правильное лечение пищевой аллергии на первом году жизни способствует улучшению прогноза и исхода заболевания. Ведущая роль в лечении и профилактике пищевой аллергии принадлежит диетотерапии.
Так, показано, что чем позже в рацион ребенка вводится коровье молоко, тем позже отмечается рост специфического IgG, специфичного по отношению к молоку, и тем менее умеренными темпами этот рост происходит [4].
Для педиатра при лечении ребенка, страдающего данной патологией, важен правильный подход к выбору лечебного гипоаллергенного питания, что определяет течение заболевания. Необходимые рекомендации в первую очередь определяются характером вскармливания ребенка.
Если ребенок находится на естественном вскармливании, необходимо максимально стремиться к сохранению лактации, поскольку грудное молоко содержит необходимые для нормального развития ребенка защитные факторы, ферменты, факторы роста, гормоны, а также витамины и минеральные вещества. При этом обязательным условием является строгое соблюдение матерью гипоаллергенной диеты, которая назначается на весь период кормления грудью. Из рациона кормящей женщины элиминируются продукты с высокой сенсибилизирующей активностью (табл. 1). Следует помнить, что развитие аллергической реакции у ребенка, находящегося на естественном вскармливании, может быть связано с избыточным употреблением матерью цельного коровьего молока. Таким образом, молочные продукты могут быть использованы только в виде кисломолочных напитков, сметаны и неострых сортов сыра.
В случае если естественное вскармливание невозможно, перед педиатром встает вопрос о назначении специализированной лечебной гипоаллергенной искусственной смеси. В настоящее время на российском рынке подобные продукты лечебного питания представлены достаточно широко. Лечебная смесь подбирается, в первую очередь, исходя из клинических проявлений аллергии.
В питании детей первого года жизни, страдающих аллергией, используются две основные группы искусственных смесей:
- лечебные смеси, приготовленные на основе гидролизатов молочного белка (сывороточных белков или казеина);
- соевые смеси (на основе изолята соевого белка).
При производстве первой группы смесей («гидролизатов») используются различные виды обработки молочного белка: ферментный гидролиз, ультрафильтрация, нагревание. В результате этой обработки образуются высоко- и низкомолекулярные петиды, а также свободные аминокислоты. При этом чем меньше молекулярная масса образовавшихся пептидов, тем меньшей аллергизирующей активностью обладает смесь.
Гидролизаты, в зависимости от их клинического предназначения, делятся на три группы: лечебные, лечебно-профилактические и профилактические (табл. 2).
Лечебные смеси являются глубокогидролизованными продуктами. Использование специальных методов обработки молочного белка (ферментативный гидролиз, ультрафильтрация, нагревание) в данных продуктах приводит к высокой степени расщепления сывороточного белка или казеина.
Данная группа продуктов используется в питании детей с выраженными проявлениями аллергии (тяжелой или средней степени тяжести).
Среди приведенной группы выделяют смеси, приготовленные на основе гидролиза сывороточного белка («Алфаре», «Нутрилон Пепти ТСЦ», «Нутрилак Пептиди СЦТ», «Фрисопеп») и на основе гидролиза казеиновой фракции белка («Нутрамиген», «Прегестимил», «Фрисопеп АС»).
В составе ряда смесей данной группы присутствуют среднецепочечные триглицериды (СЦТ) («Алфаре», «Нутрилон Пепти ТСЦ», «Нутрилак пептиди СЦТ», «Прегестимил»), что делает обоснованным их использование у детей, страдающих поливалентной пищевой аллергией и синдромом мальабсорбции.
Углеводный компонент смесей со СЦТ представлен мальтодекстринами, модифицированными крахмалами, что снижает осмотическую нагрузку на пищеварительный тракт ребенка. Смеси, в составе которых отсутствуют СЦТ («Фрисопеп», «Фрисопеп АС», «Нутрамиген»), показаны для использования в питании детей, страдающих пищевой аллергией, но без признаков энтеропатии.
Лечебно-профилактические и профилактические смеси — низкогидролизованные смеси.
Пептидный профиль лечебно-профилактических смесей («Нутрилак ГА», «Хумана ГА 1» и «Хумана ГА 2 с пребиотиками») позволяет использовать данные продукты в питании детей с нетяжелыми проявлениями пищевой аллергии, а также для профилактики ее развития при переводе на искусственное или смешанное вскармливание. Смеси из профилактической группы («НАН ГА 1 и 2», «Нутрилон ГА 1 и 2», «Фрисолак ГА 1 и 2») рекомендуется использовать только для профилактики развития аллергии.
Второй группой продуктов, используемых в питании детей, страдающих аллергией, являются смеси, приготовленные на основе изолята соевого белка («НАН соя», «Нутрилон соя», «Фрисосой», «Нутрилак соя», «Хумана СЛ», «Соя Сэмп»).
Следует помнить, что использовать данную группу смесей рекомендуется не ранее 5–6-месячного возраста ребенка, вводить смесь следует постепенно, что позволяет избежать сенсибилизации к белкам сои.
При этом положительный эффект от их применения наступает не ранее чем через 3–4 недели от начала их использования.
Введение прикорма ребенку, страдающему аллергией или относящемуся к группе риска по развитию данной патологии, требует индивидуального подхода.
Педиатр должен осознавать возможность развития неблагоприятных осложнений при неправильном введении новых блюд и продуктов в рацион ребенка с аллергией.
Поэтому введение прикорма должно осуществляться очень аккуратно с использованием гипоаллергенных продуктов, обладающих минимальной сенсибилизирующей активностью.
При введении прикорма и расширении питания ребенка, страдающего пищевой аллергией, рекомендуется использовать гипоаллергенные продукты промышленного производства.
По сравнению с продуктами домашнего приготовления, продукты промышленного производства имеют целый ряд преимуществ: гарантированные состав и микробиологическую безопасность, отсутствие искусственных красителей, консервантов, ароматизаторов, соответствие микробиологическим и гигиеническим требованиям, предъявляемым к продуктам детского питания. Наличие указанных преимуществ является особенно важным для детей, страдающих аллергией.
При введении прикорма также необходимо учитывать возможность развития перекрестной аллергии. То есть если известно, что ребенок неблагоприятно реагирует на тот или иной продукт, можно предсказать возможность развития аллергической реакции на биологически родственные пищевые продукты (табл. 3).
В настоящее время схема введения прикорма детям с аллергической настроенностью претерпевает целый ряд изменений. В большинстве случаев сроки и схема введения прикорма у детей с аллергией являются индивидуальными по отношению к каждому конкретному ребенку.
Рекомендуемый ассортимент гипоаллергенных продуктов и блюд прикорма представлен в табл. 4.
Введение нового прикорма следует начинать с монокомпонентного продукта, содержащего минимальное количество других компонентов.
Фруктовые, ягодные, овощные пюре. При выборе продукта необходимо отдавать предпочтение пюре, приготовленным из ягод, фруктов и овощей с низким аллергизирующим потенциалом, зеленой или белой окраски.
Ягоды, овощи, фрукты, пюре из которых рекомендуются к использованию, представлены в табл. 4.
В настоящее время практический педиатр может рекомендовать большой выбор пюре промышленного выпуска различных фирм-производителей (ФрутоНяня, Нестле, Нутриция, Семпер, Хайнц, Гербер, Хипп, Нутритек и т. д.)
Продукты на зерновой основе — каши. В качестве прикорма в питании детей, страдающих пищевой аллергией, необходимо использовать безмолочные каши, приготовленные из безглютеновых злаков — риса, гречи, кукурузы. Каши следует разводить водой или искусственной лечебной смесью, которую получает ребенок.
В качестве первого прикорма данная группа продуктов особенно показана детям с признаками гипотрофии, страдающих гастроинтестинальной формой пищевой аллергии. В названии некоторых каш промышленного производства присутствует слово «гипоаллергенная», что указывает на возможность использования данного продукта у детей с аллергией.
Например, «Низкоаллергенная рисовая кашка с пребиотиками», «Низкоаллергенная гречневая кашка», «Низкоаллергенная кукурузная кашка» (Хайнц).
Достаточный интерес представляют каши, приготовленные на основе изолята соевого белка (например, «Нутрилак — кукуруза на основе соевой смеси» и др.) или гидролизата молочного белка (например, «Хумана ГА-каша» (Humana HA Brei)).
Мясные пюре. Вводить данный вид прикорма следует не позднее 5,5–6 мес. Мясное пюре, являясь основным источником животного белка, составляет обязательную часть рациона как здорового ребенка, так и ребенка, страдающего пищевой аллергией.
Однако при выборе мясного пюре для детей с аллергической патологией необходимо использовать гипоаллергеннные сорта мяса (табл. 4).
Гипоаллергенные детские мясные консервы не должны содержать в своем составе соли, бульонов, каких-либо специй, содержание крахмала должно быть минимальным.
Такие продукты, как цельное коровье молоко, яйца, рыба и орехи, вводятся в рацион питания ребенка, страдающего аллергией, в самую последнюю очередь: коровье молоко после года, яйца — не ранее двух лет жизни, рыбу и орехи — не ранее трех лет.
Таким образом, аллергия — заболевание, требующее тщательного наблюдения за ребенком. При назначении диетотерапии детям с данной патологией необходим индивидуальный подход и динамическое наблюдение за ребенком. Введение прикорма этой категории детей должно осуществляться очень аккуратно, под наблюдением педиатра.
Литература
-
Аллергические болезни у детей. Под ред. М. Я. Студеникина, И. И. Балаболкина. М., 1998. 347 с.
-
Боровик Т. Э., Ладодо К. С., Рославцева Е. А., Ревякина В. А., Семенова Н. Н. и соавт. Современные взгляды на организацию прикорма детей с пищевой аллергией // Вопросы детской диетологии. 2003. Т. 1. № 1. С. 79–82.
-
Hill D. J., Sporic R., Thorburn J., Hosking C. S. The association of atopic dermatitis in infancy with immunoglobulin E food sensitization // J. Pediatr. 2000; 137: 475–479.
-
Schmitz J., Digeon B., Chastang C., Dupouy D., Strobel S. Effects of brief early exposure to partially hydrolyzed and whole cow’s milk protein // J. Ped. 1992; 121: 85–89.
Е. А. Гордеева, кандидат медицинских наук
РМАПО, Москва
Источник: https://www.lvrach.ru/2008/04/5001583/
Гипоаллергенная диета для детей: меню, общие принципы
Все чаще в литературе появляются данные о том, что строгая диета при аллергии может быть не только не полезной, но и вредной. Как правильно подобрать рацион ребенку-аллергику? Разобраться в том, как должна строиться гипоаллергенная диета для детей при разных аллергических заболеваниях, поможет настоящая статья.
Аллергия – это заболевание, развивающееся в результате неадекватной реакции организма на попадание в него чужеродного белка. Проникать это вещество может различными путями:
- аэрогенным, и тогда развивается поллиноз;
- контактным, что влечет за собой развитие контактного дерматита;
- парентеральным, вызывая лекарственную аллергию или аллергию на яд насекомых;
- и, конечно, пищевым.
При пищевой аллергии для того, чтобы исключить контакт организма с аллергенным белком, требуется исключить из рациона продукты, этот белок содержащие.
Элиминационная диета
Носит весьма специфический характер. Из потребляемых продуктов нужно убрать конкретные, определенные, только те, к которым есть гиперчувствительность. Используют специфические диеты при невозможности проведения точной диагностики, либо на самых ранних ее этапах (включая самодиагностику).
Чтобы определить, на какой именно продукт развивается нежелательная реакция, убирают «подозреваемых» по одному и следят за состоянием аллергика.
Неспецифическая диета
Второй вариант – диета базовая, неспецифическая. Она нужна для того, чтобы, выключая из питания все «опасные» в плане аллергии продукты, снизить общую пищевую нагрузку на организм.
Она требуется людям с аллергией любой разновидности, а также на первых этапах аллергологического обследования.
Таким образом, назначение гипоаллергенной диеты в следующем:
- диагностический поиск триггерного аллергена;
- исключение контакта с триггерным аллергеном;
- снижение общей аллергенной нагрузки на организм;
- восполнение исключенных нутриентов и микроэлементов за счет других продуктов.
Последний пункт имеет ключевое значение, поскольку строгая гипоаллергенная диета для детей нужна и важна лишь в период тяжелого обострения, до назначения терапии. В остальное время важно даже не столько исключить аллерген из пищи (при пищевой аллергии), сколько сформировать полноценный сбалансированный рацион с учетом такого исключения.
Общие принципы формирования диеты при аллергии у ребенка
Во время формирования рациона очень важно учитывать особенности детского организма.
Так, необходимо помнить, что дети в гораздо большей степени, нежели взрослые, нуждаются в белке и клетчатке. Это связано и с крайне высокой активностью ребенка (особенно в возрасте 3-7 лет), так и с необходимостью «достройки» всех систем и органов. Но так сложилось, что именно животный белок чаще всего провоцирует неадекватную реакцию иммунитета.
Второй момент – высокая распространенность аллергии на белок коровьего молока. Кроме того, существуют определенные отличия «детской» пищевой аллергии от «взрослой»:
- у большинства детей иммунная реакция сочетается с неиммунной (реализуется т.н. псевдоаллергия);
- чаще всего имеет место полиаллергенная сенсибилизация;
- чем старше ребенок, тем выше вероятность развития перекрестной аллергии.
Последний пункт связан, в первую очередь, с расширением рациона ребенка.
С учетом всех перечисленных особенностей, можно выделить основные принципы формирования любой гипоаллергенной диеты – как специфической, так и неспецифической:
- диета необходима при любом аллергическом заболевании, будь то пищевая гиперчувствительность, поллиноз или контактный дерматит;
- при пищевой аллергии обязательно точное выяснение триггерного аллергена;
- необходимо максимально полное исключение животного белка и замена его растительным;
- допустимо использование кисломолочных продуктов;
- обязательно исключение продуктов-гистаминолибераторов;
- важно исключение не только причинных аллергенов, но и перекрестных раздражителей (особенно важно при поллинозах);
- требуется строгий контроль полноценности и сбалансированности рациона.
Обязательные к соблюдению правила
Важен индивидуальный подбор диеты при аллергии у ребенка
Еще один момент, на котором стоит заострить внимание – правила, которых необходимо придерживаться, если ребенку необходима гипоаллергенная диета:
- Работа в тандеме с аллергологом. Нельзя самостоятельно исключать продукты из рациона или вводить их, особенно при тяжелом течении аллергии;
- Строгое соблюдение. Нельзя «идти на поводу» у выпрашивающего аллергенный продукт ребенка. Важно помнить, что при истинной аллергии даже маленькой порции достаточно для формирования тяжелой аллергической реакции;
- Своевременная корректировка. Существует вероятность самоизлечения некоторых видов аллергии с возрастом, а также появления новых;
- Гипоаллергенный быт. Должен идти в комплексе с диетой – регулярная влажная уборка, отсутствие в доме плесени, пыли, по возможности –домашних животных, применение фильтров для воздуха.
Этапы ввода диеты при аллергии у ребенка
Согласно клиническим рекомендациям, гипоаллергенная диета вводится в три этапа:
- Выявление триггерного фактора, подбор диеты. Проводятся провокационные тесты, скарификационные пробы, эмпирическая диетотерапия. Длительность этого этапа тем выше, чем больше аллергенов являются прямыми раздражителями;
- Поддерживающая терапия. Наиболее длительный этап в диетотерапии (его продолжительность варьирует от 3-5 месяцев до нескольких лет. На этом этапе исключаются все аллергенные для человека продукты;
- Расширение диеты. Критерием перехода является полная клинико-лабораторная ремиссия. На этом этапе, начиная с минимальных доз, вводятся сначала минимально аллергенные продукты, затем перекрестные аллергены и, в случае благополучного введения, предпринимаются попытки вводить все более сильные аллергены.
Неспецифическая диета
Неспецифическая диета подразумевает под собой исключение всех высокоаллергенных продуктов. Она назначается в первый же визит к аллергологу с жалобами на наличие реакций гиперчувствительности.
Используются элиминационные диеты максимально «широкого спектра». Согласно мнению И.В. Борисовой, профессора Сибирского отделения РАМН, все продукты по степени своей аллергенной активности делятся на три типа. Выделяют продукты:
Высокой активности:
- куриные яйца;
- молоко;
- рыбные продукты;
- куриное мясо;
- помидоры;
- цитрусы;
- бананы;
- пекарские дрожжи;
- шоколадные продукты, какао-бобы;
- все виды орехов;
- дыню;
- сельдерей;
- любые специи.
Средней активности:
- говядину;
- свиное мясо;
- конину;
- индейку;
- пшеницу;
- ржаные продукты;
- рис;
- ячмень;
- овсяные продукты;
- морковку;
- огурцы;
- свёклу;
- сою;
- горох;
- бобы;
- абрикосы;
- яблоки;
- виноград;
- киви;
- ананасы;
- малину;
Слабой активности:
- баранье мясо;
- кроличье мясо;
- гречку;
- кабачок;
- капусту;
- репу;
- тыкву;
- чернослив;
- грушу;
- арбузы;
- салат;
- чернику;
- клюкву;
- бруснику.
Союз педиатров России предлагает похожую схему распределения продуктов по их аллергенности:
Таблица: Диета при аллергии у ребенка от Союза педиатров России (часть 1)Таблица: Диета при аллергии у ребенка от Союза педиатров России (часть 2)
Доктор Е.О. Комаровский называет шесть наиболее аллергенных продуктов:
- куриное яйцо;
- соя;
- арахис;
- молочный белок;
- пшеница;
- рыба.
Гипоаллергенная диета по Адо для детей
Источник: http://allergy-center.ru/gipoallergennaya-dieta-dlya-detej.html
Особенности аллергии у детей
На земном шаре нарастает экологическая катастрофа. Одним из проявлений негативного воздействия на человеческий организм загрязнения окружающей среды, является излишняя его чувствительность к действию различных чужеродных веществ, но более опасной и тяжелой является аллергия у детей.
Особенности аллергии в детском возрасте
В последние десятилетия значительно участились случаи, когда новорожденные дети уже имеют предрасположенность к развитию аллергических реакций. В этом случае патологическое состояние обусловлено генетическими факторами.
В результате многочисленных исследований было установлено, что при наличии аллергии у кого-то из родителей, вероятность наследования заболевания составляет 30% случаев.
А если оба родителя имеют отягощенный аллергостатус, то у их детей риск развития аллергического процесса превышает 60%.
Специфические отличия детской аллергии, характеризуются:
- возможностью абсолютной ликвидации повышенной чувствительности к действию того или иного раздражителя. При этом аллергия у детей в некоторой степени зависит от возраста ребенка, — чем он младше, тем больше увеличиваются шансы полного выздоровления;
- склонностью к генерализации аллергического процесса, вплоть до развития реакций мгновенного типа, в первую очередь, анафилактического шока;
- локализацией аллергических высыпаний именно в местах, непосредственно контактирующих с аллергеном;
- присоединение вторичной инфекции. Особенности строения кожи у детей обуславливают ее сниженные защитные функции, поэтому на месте высыпаний легко формируются гнойные очаги;
- риск развития перекрестной аллергии. Она заключается в том, что при склонности у ребенка повышенной реакции организма к одному веществу, дополнительно формируется непереносимость других продуктов. Например, если возникла аллергия на клубнику, симптомы могут проявиться и при употреблении других ягод, содержащих красный пигмент;
- более яркой клинической картиной по сравнению с взрослыми.
Разновидности аллергии
Аллергия у детей может быть нескольких видов, в зависимости от природы аллергенного вещества.
Пищевая аллергия
Причинами может быть изменение микрофлоры кишечника, а также несоблюдение правил, касающихся кормления ребенка: позднее начало грудного вскармливания, преждевременное введение прикорма, употребление матерью в период лактации продуктов, на которые у нее самой существует аллергия.
Также аллергическая реакция может проявиться в случае, если ребенку начать давать слишком рано некоторые продукты, например, кондитерские изделия или орехи. Симптомы пищевой аллергии могут возникнуть и к продуктам, в состав которых входят красители, ароматизаторы, вкусовые добавки и прочее.
Особенно аллергенными являются: коровье молоко, яичный желток, некоторые овощи, цитрусовые, фрукты, рыба.
Отдельно хотелось бы отметить аллергические реакции у детей раннего возраста, для этого предлагаем ознакомиться с видеоматериалом представленным ниже:
На животных
Данная аллергия у детей развивается не только на шерсть домашних питомцев, но и на их различные биологические жидкости (слюна, моча), частицы эпителия.
На растительную пыльцу (поллиноз)
На растительную пыльцу аллергическая реакция формируется у детей после достижения восьмилетнего возраста и является сезонным явлением, то есть, проявляется только в период цветения тех растений, к чьей пыльце отмечается непереносимость в детском организме.
На домашнюю пыль
Более верным в данном случае будет утверждение, что аллергия у детей формируется не на саму пыль, а на присутствующих в ней микроскопических клещей, избавиться от которых не представляется возможным даже при проведении регулярных генеральных уборок.
Медикаментозная
Крайне опасный вид аллергии не только у детей, но даже и у взрослых. При повторных введениях в организм препарата, к которому сформировалась повышенная чувствительность, возможно развитие анафилактического шока, в результате которого человек может умереть за считанные минуты.
В большинстве случаев аллергенами выступают антибактериальные лекарства, поэтому перед началом проведения антибиотикотерапии пациенту обязательно проводят диагностическую пробу для определения реакции организма.
Однако вызвать аллергическую реакцию может абсолютно любой лекарственный препарат.
На укусы насекомых
Детский организм крайне чувствителен к яду, который выделяют пчелы, осы, муравьи и комары. Реакция организма возникает в кратчайшие сроки – развивается отек Квинке, вследствие чего, ребенок может погибнуть от удушья.
Аллергия на холод
По большому счету, реакция на холод не является в полном смысле слова аллергической, поскольку ее проявления в виде слезотечения, высыпаний и покраснения кожных покровов при воздействии низких температур, проходит самостоятельно сразу же после согревания ребенка.
Псевдоаллергия
При поражении организма гельминтами формируется псевдоаллергия, имеющая характерную аллергическую симптоматику. Именно поэтому, одним из диагностических мероприятий при подозрении формирования аллергии у детей, является исследование кала на выявление яиц гельминтов.
Симптомы и признаки
Каждый тип аллергической реакции имеет свои специфические признаки:
- при непереносимости некоторых пищевых продуктов, симптомы аллергии у детей проявляются в виде сыпи на кожных покровах;
- при аллергенах растительного происхождения – в виде респираторных нарушений;
- аллергия на животных объединяет симптоматику этих групп патологии.
К группе респираторных признаков относится:
- ощущение зуда в носовых ходах;
- длительный (более двух недель) насморк;
- ребенок очень часто чихает;
- нарушение дыхания через нос.
При отсутствии специфических лечебных мероприятий, респираторные проявления аллергии могут усугубиться и распространиться на нижние отделы дыхательных путей, приведя к развитию острой и хронической форм астмы или бронхита.
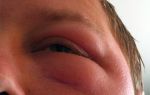
Как выглядит аллергия у ребенка на коже и по каким признакам распознать ее? Характер высыпаний может быть различным: крапивница, образование покраснений, волдырей, отеков и прочее.
Изначально сыпь проявляется на лице (преимущественно щеках), спине, передней части живота и ягодицах, но при усилении процесса, аллергия на коже у детей может распространиться по всему телу.
При отсутствии лечения возможно развитие таких осложнений, как мокнутие и экзема.
Со стороны пищеварительной системы, аллергия может проявляться в виде рвоты, развития колик живота или метеоризма.
Не стоит забывать и о атипичных проявлениях аллергии у детей, в виде головных болей, повышения температуры, возникновения носовых кровотечений, развития анемического состояния и т.д.
Диагностика заболевания
При появлении первых признаков, указывающих на развитие аллергической реакции у ребенка, его следует немедленно показать врачу. Помимо осмотра и сбора аллергологического анамнеза, комплекс диагностических мероприятий в этом случае включает в себя:
- лабораторное исследование пробы каловых масс ребенка на исключение заражения глистами;
- клинический анализ крови;
- проведение кожных тестов для определения вида пищевого аллергена (анализ осуществляют после исчезновения аллергических проявлений);
- открытая проба. Процедуру проводят только в условиях стационара, поскольку после искусственного введения в организм аллергена, велик риск развития анафилактического шока.
Лекарства от аллергии
Игнорировать проявление аллергии у детей ни в коем случае нельзя. Главным условием в лечении, является исключение контакта ребенка с аллергеном. Однако без медикаментозной помощи обойтись нельзя, поскольку, если патологический процесс своевременно не купировать лекарственными средствами, он может привести к развитию угрожающих жизни осложнений.
Так как в детском возрасте следует крайне осторожно относиться к назначению любых фармацевтических препаратов, антигистаминные средства обладают возрастными ограничениями.
Пока ребенку не исполнился 1 год, из препаратов против аллергии можно использовать Фенистил (или в каплях или в виде мази), Зиртек или Перитол.
В возрасте от 1 до 3 лет список допустимых антигистаминных средств значительно расширяется и пополняется такими препаратами, как Кларитин, Кестин, Терфенадин, Гисманал, Цетрин, Лоратадин. Они относятся к последним поколениям этой лекарственной группы, принимать их можно длительно, поэтому их назначают при наличии хронических форм аллергических проявлений.
В случае наличия аллергии у детейдо 5 лет, к уже имеющемуся перечню допустимых лекарств, добавляются Фенкарол и Тавегил. Несмотря на то, что они относятся к первому поколению антигистаминных средств, количество их побочных эффектов минимально, терапевтический эффект наблюдается в кратчайшие сроки и держится относительно долго.
После 6 лет, детям для купирования аллергических проявлений можно применять препараты первого поколения – Диазолин, Димедрол, Супрастин и другие. При наличии отеков слизистых оболочек носоглотки назначается курс лечения сиропом Эриусом.
Когда ребенку исполняется 12 лет, перечень допустимых лекарств становится таким же, как у взрослых, но с учетом необходимости коррекции дозировки.
Следует отметить, что многие антигистаминные препараты обладают выраженным седативным эффектом, после их приема у детей развивается сонливость. Чем младше ребенок, тем пристальнее должно быть наблюдение за его состоянием после употребления лекарства, поскольку в раннем возрасте на фоне антигистаминной терапии возможна остановка дыхания.
Источник: http://immunallergo.com/allergija-u-detei.html
Клинич. рекомендации: Пищевая аллергия у детей
Пищевая аллергия (ПА). Это вызванная приемом пищевого продукта патологическая реакция, в основе которой лежат иммунные механизмы (специфические IgE.
Термин «пищевая гиперчувствительность» не отражает патогенетических механизмов ПА, поэтому его применение в отношении иммунологически обусловленных реакций на пищу в настоящее время нецелесообразно [1].
В подавляющем большинстве случаев причинно-значимыми аллергенами при ПА являются белки пищевых продуктов, как простые, так и сложные (гликопротеины), реже – полипептиды, гаптены, которые соединяются с белками пищи. Молекулярная масса большинства пищевых аллергенов составляет 10000-70000 Da [1,2,5].
Способность пищевого белка выступать в роли аллергенов у генетически предрасположенных индивидуумов зависит от наличия в его составе структур – «эпитопов», способных вызывать активацию Тh2 и выработку IgЕ-антител [1,5]. Также имеет значение количество поступивших во внутреннюю среду организма белковых молекул.
Так, несостоятельность барьерной функции желудочно-кишечного тракта приводит к избыточному контакту иммунокомпетентных клеток с белковыми антигенами и сенсибилизации.
Пищевые аллергены. Любые вещества, чаще всего белковой природы, стимулирующие выработку IgE или клеточный иммунный ответ.
В так называемую «большую восьмерку» продуктов, наиболее часто вызывающих аллергические реакции, входят: коровье молоко, куриное яйцо, арахис, орехи, рыба, морепродукты, пшеница и соя [1-4]. Пищевые аллергены могут изменять антигенные свойства в процессе кулинарной обработки продуктов. Так, денатурация белка при нагревании продукта приводит к тому, что одни продукты теряют аллергенность, а другие, напротив, становятся более аллергенными [1, 2,5].
Белок коровьего молока (БКМ). Ведущий по клинической значимости аллерген раннего детского возраста [1,2, 4.
Пик заболеваемости истинной аллергией к БКМ приходится на первый год жизни, составляя 2-3% среди грудных детей (ESPGHAN Guidelines, 2012).
В дальнейшем – к 5 годам – примерно у 80% больных развивается толерантность: соответственно, к возрасту 6 лет заболеваемость снижается до показателя менее 1% [4].
Практически любой белковый компонент молока способен вызвать сенсибилизацию, но наиболее часто это: β-лактоглобулин, a -лактальбумин, бычий сывороточный альбумин и γ-глобулин, а также a – и β-казеины [1, 2]. Аллергенными свойствами обладает и молоко других млекопитающих, в том числе козье. При этом козье молоко может выступать как перекрестный аллерген, вызывая перекрестно-аллергические реакции у больных с аллергией к БКМ, так и являться самостоятельным аллергеном, вызывая тяжелые реакции у пациентов, толерантных к коровьему молоку (Приложение Г1). Основные аллергены молока практически не теряют свою биологическую активность после кипячения, пастеризации, ультравысокой температурной обработки (UHT) или сушки. Большое значение в патогенезе аллергии к белкам коровьего молока (БКМ) у детей раннего возраста имеет вскармливание молочными смесями, приводящее к чрезмерному поступлению чужеродного белка, что на фоне незрелости кишечного барьера и иммунного ответа приводит к ранней сенсибилизации к БКМ [7]. Однако, и у детей на грудном вскармливании также может развиться клинически значимая аллергия к БКМ за счет проникновения пищевых белков в грудное молоко.
В курином яйце определяется 13 белковых аллергенов, среди которых наиболее значимыми являются овомукоид, овальбумин, кональбумин, лизоцим, овоглобулин , а также леветин желтка.
Термолабильность некоторых из них определяет тот факт, что около половины пациентов с аллергией к куриному яйцу способны переносить небольшие количества яичных белков в интенсивно термически обработанных продуктах.
Дети с аллергией к белкам куриного яйца к 4 годам развивают толерантность в 4 %, а к 6 годам – в 12% случаев. Однако, при исходной IgE-опосредованной реакции на овомукоид толерантность с возрастом не достигается.
Соя. Нередко причиной возникновения аллергических реакций может явиться соя или продукты, в состав которых входит соевый белок. Наиболее выраженной аллергенной активностью обладают: глицинин – 11S глобулин, 7S глобулин и конглицин (β и γ-фракции ), особенно его β-фракция.
Выявление специфических IgE к Gly m5 и/или Gly m6 определяет тяжелое течение аллергии с системными реакциями. Наличие антител к Gly m4 проявляется в виде орального аллергического синдрома, но в случае сопутствующей сенсибилизации к березе, употребление необработанной сои у таких пациентов может спровоцировать развитие анафилаксии.
Изолированная сенсибилизация к профилину или гликопротеинам сои сопровождается легкими симптомами орального аллергического синдрома или отсутствием клинических проявлений и указывает на толерантность к термически обработанной сое Арахис , также как горох, бобы и соя, относится к семейству бобовых.
Белки арахиса содержат широкий спектр аллергенов: вицилин, профилин, конглютин, глицинин и Арахис широко применяется в пищевой промышленности и часто становится так называемым «скрытым аллергеном». После обжаривания и варки его аллергенные свойства усиливаются.
Аллергия на арахис широко распространена, характеризуется тяжелыми реакциями, в том числе анафилаксией; лишь у 20% детей с сенсибилизацией, появившейся в первые 2 года жизни, в дальнейшем развивается толерантность.
В группу орехов входят грецкие орехи, орех. Пекан, фисташки, кешью, бразильские орехи, орехи букового дерева, каштаны, фундук, миндаль, орех макадамия и В орехах.
Белки злаков. Достаточно часто отмечаются аллергические реакции на злаковые продукты, в первую очередь на глиадин пшеницы, глютен ржи, ячменя и овса, реже – белки кукурузы, риса, гречихи. Сенсибилизация к злакам обычно развивается не ранее второго полугодия жизни на фоне введения прикорма. Чувствительность к ω-5-глиадину (Tri a 19) свидетельствует о высоком риске развития немедленных реакций у детей, а также тяжелых системных реакций, вызванных физическими нагрузками у взрослых. Для изолированной сенсибилизации к профилину или гликопротеинам пшеницы обычно характерны проявления орального аллергического синдрома или отсутствие клинических симптомов, а так же развитие толерантности к термически обработанной пшенице (Сила рекомендаций. II I; достоверность доказательств. К 4 годам более чем у 50% детей развивается толерантность к глиадину.
Рыба и морепродукты. Наиболее аллергенными свойствами обладает саркоплазматический бело к из группы парвальбуминов , отличающийся выраженной термостабильностью и практически не разрушающийся при кулинарной обработке. Так, термостабильный белок саркоплазмы – М-протеин трески , при кипячении переходит в паровой дистиллят, имеет специфический запах и становится ингаляционным аллергеном для сенсибилизированных лиц. Парвальбумины различных видов рыб имеют фактически гомологичную структуру, что объясняет широкий спектр перекрестной сенсибилизации на все виды рыбы у большинства больных. Аллергия на рыбу с возрастом не имеет тенденции к уменьшению, сохраняясь у подростков и взрослых. Кроме того, аллергены рыбы и морепродуктов способны вызывать тяжелые системные реакции при попадании даже крайне малого количества аллергена в организм.
К морепродуктам , обладающим выраженными аллергенными свойствами, относятся ракообразные (креветки, крабы, раки, лобстеры) и моллюски (мидии, гребешки, устрицы, кальмар, осьминог и ). Аллергия на моллюски может быть тяжелой, вплоть до анафилаксии, и, как правило, наблюдается всю жизнь. Установлено, что с возрастом частота аллергии к различным продуктам меняется. Возможно развитие толерантности к таким продуктам, как коровье молоко, куриное яйцо, пшеница и другие злаковые. Такие продукты как кофе, какао и шоколад, цитрусовые, клубника, земляника, мед могут являться причиной аллергических реакций, а также усиливать имеющиеся проявления ПА за счет реакций неиммунного характера. В патогенезе таких реакций лежит неспецифическое высвобождение медиаторов (в основном гистамина) из клеток-мишеней аллергии. Наиболее часто неиммунные реакции развиваются после употребления продуктов, богатых гистамином, тирамином, гистаминолибераторами.
Перекрестные аллергические реакции. Важное практическое значение имеют перекрестные аллергические реакции на различные пищевые продукты, а также иные аллергены (в основном – пыльцевые и эпидермальные), которые обусловлены наличием сходных по структуре белков в их составе.
Реакции на пищевые добавки и другие химические вещества, содержащиеся в продуктах. Распространенность реакций на пищевые добавки в целом в популяции составляет 0,01-0,2%, в то время как у пациентов с атопией – от 2 до 7%. Анафилактические реакции могут развиваться в ответ на употребление продуктов, содержащих добавки натурального происхождения, которые получают из растений, насекомых или животных аннато (Е160b), кармин (Е120), шафран, эритритол (ERT), гуаровую камедь (Е412), каррагинан, желатин, пектин (IIВ) [19]. Сульфиты и их производные, салицилаты, бензойная кислота (Е–210) и ее производные (Е 211– Е 219), а также тартразин (Е102) являются добавками, наиболее часто вызывающими обострение бронхиальной астмы [19]. Чувствительность к сульфитам среди пациентов с бронхиальной астмой встречается в 5%. Чувствительностью к салицилатам обладает около 2,5 % населения Европейских стран [19]. Данные о частоте ПА значительно варьируют. По данным Всемирной организации здравоохранения (ВОЗ), проявления пищевой аллергии встречаются в среднем у 2,5% населения [2]. При этом, безусловно, проблема наиболее актуальна в младенческом и раннем детском возрасте [1,5]. Симптомы ПА в анамнезе отмечаются у 17,3% детей [2]. Однако, распространенность доказанной ПА в развитых странах среди детей раннего возраста составляет 6–8%, в подростковом возрасте — 2–4% и у взрослых — 2%. Среди детей, страдающих атопическим дерматитом, частота ПА превышает 30% [1, 2, 4, 6, 20]. 1,4 Кодирование по МКБ-10. L20,8 – Другие атопические дерматиты; L27,2 – Дерматит, вызванный съеденной пищей; L50,0 – Аллергическая крапивница; К52,2 – Аллергический и алиментарный гастроэнтерит и колит;
T78,1 – Другие проявления патологической реакции на пищу.
Пищевая аллергия представляет собой патогенетический механизм формирования определенных заболеваний и/или симптомокомплексов, и соответственно, не является нозологическим диагнозом. Тем не менее, учитывая высокую этиологическую и клиническую значимость ПА в патогенезе ряда аллергических заболеваний, наличие ПА (при необходимости – с расшифровкой основных причинно-значимых аллергенов) целесообразно включать в полный клинический диагноз после обозначения основной нозологической формы. • Атопический дерматит, распространенная форма, среднетяжелое течение, обострение. Пищевая аллергия (аллергия на белок коровьего молока, белок пшеницы) ( L20,8). • Аллергическая крапивница. Пищевая аллергия (аллергия на белки куриного яйца) (L50,0).
• Аллергический гастроэнтерит и колит. Пищевая аллергия (К52,2).
Современная классификация проявлений ПА основана на клинико-иммунологическом принципе. Выделяют следующие клинические проявления ПА (Приложение Г2): IgE-опосредованные реакции. • Оральный аллергический синдром (пищевая аллергия, обусловленная сенсибилизацией к пыльце). • Крапивница/ангиоотек. • Риноконъюнктивит/астма. • Гастроинтестинальные симптомы (тошнота, рвота, боли в животе и диарея). • Анафилаксия. • Анафилаксия при пищевой аллергии, индуцированная физической нагрузкой. Смешанные IgE-опосредованные и клеточные реакции. • Атопический дерматит. • Эозинофильная гастроинтестинальная патология. Проявления, опосредованные клеточными реакциями. • Индуцированный пищей проктит, проктоколит, энтероколит.
• Индуцированная пищей энтеропатия.
Источник: https://kiberis.ru/?p=50252