Аллергические реакции на вакцины
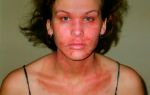
 Ежедневно во время приема врачи слышат опасения по поводу развития аллергических реакций после применения вакцины. Вопросы, касающиеся подобных осложнений, задают не только пациенты, страдающие аллергическими заболеваниями, но и те, кто никогда не сталкивался с ними. Как следствие, многие больные отказываются от вакцинации.
Ежедневно во время приема врачи слышат опасения по поводу развития аллергических реакций после применения вакцины. Вопросы, касающиеся подобных осложнений, задают не только пациенты, страдающие аллергическими заболеваниями, но и те, кто никогда не сталкивался с ними. Как следствие, многие больные отказываются от вакцинации.
Попробуем разобраться, какова реальная распространенность аллергических реакций при вакцинопрофилактике, как их диагностировать и профилактировать.
В ХХ в. были достигнуты впечатляющие успехи в предупреждении развития и распространения, а также ликвидации инфекционных заболеваний, для профилактики которых используют вакцины.
Подавляющее большинство применяемых сегодня вакцин было разработано и внедрено в практику в прошлом столетии.
По данным Всемирной организации здравоохранения, ежегодно в мире иммунизация охватывает свыше 1 500 000 000 человек (около 1/3 всего населения). Применение вакцин в рамках Национального календаря профилактических прививок спасает жизни 3 000 000 детей. Внедрение новых вакцин предотвращает еще 8 000 000 летальных исходов.
Из 12 000 000 детей, умирающих ежегодно, в том числе свыше 4 000 000 от управляемых инфекций, профилактические прививки могли бы спасти 2 000 000.
Согласно расчетам зарубежных исследователей, ежегодно вакцинопрофилактика сохраняет 400 000 000 лет жизни, предотвращает более 750 000 случаев инвалидизации детей в результате инфекционных заболеваний.
Чем более широкое распространение получает вакцинопрофилактика, тем больше опасений появляется по поводу развития побочных реакций и осложнений после нее.
Классификация неблагоприятных случаев, связанных с вакцинацией, на реакции и осложнения, как это принято в России, в целом оправданна. Реакции – это закономерно возникающие, предсказуемые состояния, которые не несут в себе угрозы здоровью привитого пациента.
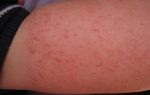
Они доброкачественны, обратимы в короткие сроки и развиваются достаточно часто (лихорадка, сыпь, покраснение и болезненность в месте инъекции, увеличение околоушных желез и т.д.). Частоту поствакцинальных реакций обычно указывают в инструкции по применению вакцины.
Осложнения – более выраженные, нередко серьезные и/или стойкие расстройства здоровья, в том числе влекущие за собой юридические последствия. Многие из возможных поствакцинальных осложнений также перечислены в инструкциях к вакцинам [1].
По данным американских исследователей, частота встречаемости аллергических реакций немедленного типа – один случай на 50 000 доз АКДС (адсорбированная коклюшно-дифтерийно-столбнячная вакцина), или один случай на 500 000–1000 000 доз других вакцин [2].
В Новой Зеландии было проведено широкомасштабное исследование. В течение пяти лет ученые отслеживали 15 наиболее распространенных вакцин и регистрировали все побочные реакции. Как показали результаты, частота аллергических реакций на вакцины составила один случай на 450 000 доз [3].
В другом масштабном исследовании, проведенном в рамках канала передачи данных о безопасности вакцин VSD (Vaccine Safety Datalink), было проанализировано 7,5 млн доз различных вакцин. Частота аллергических реакций варьировала от 0,65 до 1,53 случая на 1 млн доз в зависимости от вида вакцины [4]. К сожалению, достоверных данных по России нет.
Вакцины, как и все другие лекарственные препараты, способны вызывать аллергические реакции. Но в реальной практике такие реакции крайне редки.
Все реакции можно классифицировать на немедленные, опосредованные IgE, и замедленные, не опосредованные IgE. Проявления немедленных реакций (IgE-опосредованных) аналогичны таковым при контакте с другими аллергенами.
Со стороны кожи это покраснение, зуд, крапивница, отек, со стороны респираторного тракта – заложенность носа, чувство стеснения в горле, удушье, стридор, кашель, свистящее дыхание, одышка, со стороны сердечно-сосудистой системы – слабость, обморок, тахикардия, гипотензия, спутанность сознания.
Реакции замедленного типа (не IgE-опосредованные) в свою очередь подразделяются на типичные, которые не вовлекают иммунную систему (лихорадка, местные реакции), и нетипичные с иммунологическим компонентом (сывороточная болезнь, полиартрит, узловатая эритема и др.).
Для практикующих врачей в большей степени важны немедленные IgE-опосредованные реакции из-за потенциального риска развития жизнеугрожающей анафилаксии при повторном введении.
Аллергические реакции могут развиваться как на сам инфекционный агент вакцины, так и на ее отдельные компоненты – яичный и молочный белок, желатин, дрожжи, консерванты, антимикробные агенты, латекс. Полный список компонентов, входящих в состав вакцин, представлен на нескольких сайтах по безопасности вакцин [5].
Желатин, один из самых частых компонентов вакцин, считается одной из возможных причин аллергических реакций на вакцины против кори, паротита, краснухи (КПК), ветряной оспы и японского энцефалита, а также менее типичной причиной реакций на вакцину против гриппа. Иногда в анамнезе пациентов фигурируют аллергические реакции на фоне употребления продуктов, содержащих желатин. Тем не менее отсутствие такого анамнеза не исключает вероятность развития аллергической реакции на вакцину, содержащую желатин.
Яичный белок присутствует в вакцинах против гриппа, КПК, ряде антирабических вакцин, хотя его количество клинически значимо только в вакцине против желтой лихорадки [6].
Именно поэтому перед выполнением перечисленных вакцинаций у пациента следует уточнить, имеются ли в анамнезе аллергические реакции при употреблении яичного белка.
Указание в анамнезе на его непереносимость служит основанием для направления пациента на консультацию к аллергологу.
Казеин, являющийся молочным белком, также рассматривают как возможную причину аллергических реакций при проведении вакцинации против дифтерии, столбняка, коклюша у небольшого числа детей с тяжелой реакцией на молочный белок.
Как известно, подобная вакцина изготавливается с использованием молочного белка [7]. Однако надо отметить, что подавляющее большинство пациентов даже с тяжелой аллергией на молочный белок переносят указанную вакцину достаточно легко.
Поэтому рекомендации по вакцинам не подвергались корректировке [8].
Обычно вакцины содержат консерванты – тиомерсал, алюминий, феноксиэтанол. Предположение о том, что названные компоненты вызывают гиперчувствительность немедленного типа, не подтверждено.
При этом не исключены гиперчувствительные реакции замедленного типа и контактный дерматит в месте введения вакцины, не являющиеся противопоказанием к ее применению.
Вакцины, содержащие алюминий, иногда вызывают образование персистирующих узелков в месте укола в силу замедленной гиперчувствительности или иных иммунных реакций на алюминий.
Антимикробные препараты, как правило неомицин, стрептомицин, также добавляют к вакцинам в следовых количествах. Пациенты, у которых имели место аллергические реакции на эти антибиотики, должны обследоваться у аллерголога до введения данных вакцин.
В состав вакцин против гепатита В и папилломавируса входят дрожжи. Несмотря на то что дрожжи – потенциальный аллерген, реакции на них крайне редки [9]. Между тем пациент, в анамнезе которого есть четкое указание на аллергию на дрожжи, обязан пройти кожное тестирование с вакциной перед ее введением.
Латекс, входящий в состав упаковки вакцин (пробки, поршни шприцев), может вызывать аллергические реакции у пациентов с аллергией на латекс [10]. При введении пациенту с латексной аллергией вакцины, которая доступна только с латексной пробкой, пробку извлекают и вакцину набирают непосредственно из ампулы (без прохождения иглы через пробку).
Таким образом, аллергические реакции могут быть спровоцированы компонентами, входящими в состав вакцин. При этом надо понимать, что ни одна из составляющих вакцины не может быть окончательно идентифицирована как причина аллергической реакции. Многие пациенты могут быть реактивны в отношении актуального антигена или инфекционного агента, содержащегося в вакцине.
Учитывая изложенное, при проведении ревакцинации пациентов следует классифицировать на две категории: пациенты с реакцией на предыдущие вакцинации в анамнезе и пациенты с установленной аллергией на тот или иной компонент вакцины (яйцо, желатин и др.).
К пациентам, в анамнезе которых фигурирует возможная реакция при предварительной вакцинации, применяется специфический персонифицированный подход. Прежде всего необходимо получить ответы на несколько основных вопросов.
- Согласуется ли описанная реакция с IgE-опосредованной аллергией по симптомам, проявлениям и времени? Например, пациент с крапивницей, ангионевротическим отеком в анамнезе, возникшим через пять минут после введения вакцины, значительно отличается от пациента, испытавшего неспецифические высыпания через 24 часа после введения вакцины.
- Испытывал ли пациент подозрительные реакции к каким-либо предшествующим вакцинам? Если да, это поможет сфокусировать оценку на специфических компонентах, характерных для вакцин, которые предположительно вызывают аллергические реакции.
- Нуждается ли пациент в дополнительных дозах конкретной вакцины или других вакцин с похожими компонентами? В ряде случаев дальнейшая ревакцинация не требуется совсем или необходимый уровень антител достигнут меньшим количеством введений вакцин.
К каждому пациенту можно найти индивидуальный подход, используя данные клинической оценки, лабораторного тестирования, а также соблюдая меры предосторожности при повторной иммунизации.
При необходимости ревакцинации обязательно кожное тестирование с вакциной и ее компонентами.
Существует ряд подходов к кожному тестированию вакцин, но согласно современным руководствам начинать тестирование нужно с кожного прик-теста с цельной вакциной (full-strenght). При наличии в анамнезе тяжелых реакций вакцину для инициации прик-тестов разводят в пропорции 1:10 или 1:100 [11].
Если кожный прик-тест показал отрицательный результат, проводится внутрикожный тест с разведенной вакциной 1:100. Все результаты тестирования тщательно интерпретируют с соответствующим позитивным и негативным контролем, допуская, что при проведении тестирования не исключены ложноположительные результаты.
Это может свидетельствовать об истинных IgE-опосредованных реакциях или местно-раздражающем действии вакцины, например противогриппозной.
В одном из исследований было установлено, что раздражающие реакции типичны для концентрации 1:10 или для неразведенных вакцин, особенно против гриппа, КПК и ветряной оспы [12].
При концентрации 1:100 уровни раздражающих реакций значительно ниже.
Кроме того, при проведении кожных тестов могут иметь место замедленные реакции, что в свою очередь отражает прежний иммунитет на предыдущие вакцинации и не должно вызывать беспокойства при оценке IgE-опосредованных реакций на вакцины.
Если развитие аллергических реакций связывают с вакциной, содержащей специфические компоненты, известные аллергены, следует провести тестирование и для компонентов.
Коммерчески доступны реагенты для кожного тестирования яйца и дрожжей. Растворы для проведения прик-тестов с желатином можно приготовить самостоятельно путем растворения одной чайной ложки порошка желатина в 5 мл физиологического раствора и провести тестирование с нативным аллергеном.
Экстракты для кожного тестирования латекса в России не зарегистрированы. Поэтому в дополнение к кожному тестированию проводят тестирование in vitro с определением аллергенспецифических IgE-антител к тому или иному компоненту.
Примеры кожного и серологического тестирования представлены в таблице.
Если кожное тестирование, особенно внутрикожное, и исследования in vitro дали отрицательные результаты, вероятность, что пациент имеет истинную аллергическую реакцию на вакцину или какой-либо ее компонент, крайне низка. Такой пациент может получать обычную дозу вакцины в учреждении с оборудованным прививочным кабинетом. Период наблюдения после вакцинации составляет 30 минут.
Если результаты кожного или серологического исследований вакцины или ее компонентов положительны, следует подумать об альтернативных подходах к вакцинации. Однако если вакцинация признана необходимой, то есть польза от введения вакцины превышает потенциальный риск, используется протокол постепенных доз.
Подобное решение в каждом конкретном случае тщательно взвешивается. Ведь даже при использовании протокола постепенных доз риск анафилаксии остается. Пациенту вводят стандартную дозу вакцины, но не одномоментно, а постепенно с 15-минутным интервалом. Начинают с объема 0,05 мл разведенной вакцины 1:10.
Через 15 минут вводят 0,05 мл цельной вакцины, еще через 15 минут 0,1 мл цельной вакцины, затем 0,15 мл. Последнее введение – 0,2 мл цельной вакцины. Период наблюдения после последнего введения – 30–60 минут [13].
Эта процедура проводится только после подписания пациентом информированного согласия, ознакомления со всеми рисками, причем только в условиях специализированного аллергологического стационара, оборудованного отделением реанимации.
Случаи аллергии на компонент вакцины чаще имеют место при вакцинации против гриппа пациентов с аллергией на яйцо в анамнезе.
Проблему противогриппозной вакцинации в такой ситуации удалось частично решить за счет увеличения числа наблюдений, касающихся безопасности (по вакцинам и их компонентам), и снижения содержания яичного белка в составе противогриппозных вакцин (≤ 1 мкг на 0,5 мл дозы) [14].
В настоящее время наиболее доступные инактивированные противогриппозные вакцины культивируются на жидкости куриного эмбриона и содержат небольшое количество яичного белка. В ряде работ продемонстрировано, что анафилактическая реакция на противогриппозную вакцину возникает редко, даже у пациентов с тяжелой реакцией на яйцо в анамнезе.
Разработаны противогриппозные вакцины, не содержащие яичных протеинов. В Евросоюзе у взрослых пациентов используют вакцину Optaflu. В США применяется та же вакцина, но под другим названием – Flucevax и вакцина Flublok.
В России зарегистрирована одна вакцина, не содержащая яичного белка, – Гриппол Нео. У пациентов с установленной выраженной реакцией на яичный белок можно использовать вакцину, не содержащую протеина куриного яйца.
Однако если она недоступна или не показана по возрасту, можно применять обычные вакцины, в состав которых входит яичный белок.
Общие рекомендации для противогриппозной вакцинации у пациентов с аллергией на белок куриного яйца сводятся к следующему.
- Пациенты с аллергией на яйцо в анамнезе, которые в настоящее время употребляют яичные белки, могут получать вакцину в обычном порядке.
- Пациенты с реакциями в анамнезе, не тяжелее, чем высыпания после употребления яиц, могут получать противогриппозную вакцину в учреждениях по оказанию первичной медицинской помощи, где имеются соответствующий персонал и оснащение.
- Пациенты с более тяжелыми реакциями в анамнезе на употребление яиц или те, кто сенсибилизирован к яичному белку, но не имеет известного воздействия яичных белков, должны получать вакцину в медицинском кабинете аллерголога.
- Интраназальная вакцина содержит низкие дозы яичного белка, однако ее не следует применять у пациентов с аллергией на яичный белок, поскольку сведений о ее безопасности недостаточно.
Пациенты с аллергопатологией нередко получают отвод от плановых вакцинаций по причине основного заболевания. Таким больным при отсутствии в анамнезе аллергических реакций на вакцину и ее компоненты плановые вакцинации не противопоказаны, но только в период полной ремиссии аллергического заболевания.
Итак, аллергические реакции на вакцины – явление достаточно редкое как у больных аллергическими заболеваниями, так и у пациентов без аллергопатологии. Несмотря на существующие рекомендации, решение о ревакцинации должно быть взвешенным. К каждому пациенту необходим персонифицированный подход.
- КЛЮЧЕВЫЕ СЛОВА: компоненты вакцины, аллергическая реакция на вакцины, кожное тестирование аллергенов, вакцинопрофилактика
Источник: http://umedp.ru/articles/allergicheskie_reaktsii_na_vaktsiny.html
Прививка от аллергии и бывают ли последствия от них
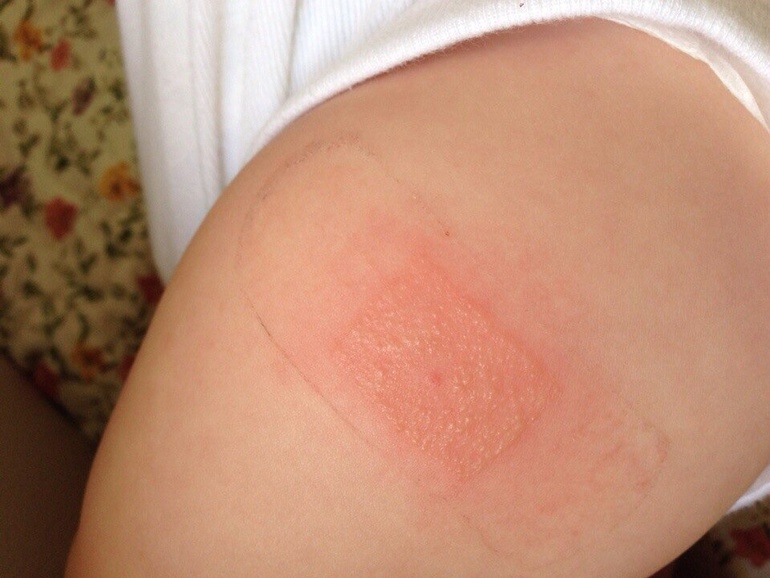
В качестве альтернативного способа борьбы с аллергией выступает вакцинация. Ее можно использовать в том случае, когда другие способы лечения не принесли ожидаемого результата. Также отмечается, что данная прививка служит не способом устранения причин от недуга, а лишь методом помощи организму в борьбе с ним.
Такой метод борьбы специалисты называют иммунотерапией. Вакцина способна помогать организму вырабатывать вещества, которые нейтрализуют аллергены.
В основе такого метода лежит небольшое количество вещества, которое вводят под кожу человеку. На первых порах пациенту вводят только небольшое количество средства. Прививка от аллергии делается в возрасте 5-50 лет.
Продолжительность курса терапии составляет 3-5 лет. Между курсами надо делать перерыв на 5-6 лет.
Применение
Можно ли всем делать прививку при аллергии? Да. Это не противопоказано. Вакцина хорошо усваивается организмом в любом возрасте.
Если сделали такую прививку, то есть шансы, что у человека не будет сложных проявлений недуга. Аллергическая реакция в таких случаях может быть слабой, а может ее и не быть вообще.
Вакцина достаточно распространенная, а потому найти ее не составит труда. Стоит она тоже приемлемо.
Врачи могут делать инъекции при отрицательной реакции организма на:
- Пыль в доме.
- Пыльцу от растений.
- Клещей.
После первого введения средства далее его можно продолжать вводить только в профилактических методах. Она будет помогать организму справляться с возбудителями аллергии.
Также вакцина предназначена для использования ее при аллергии на шерсть животных. Вакцинация даст возможность избежать осложнения симптоматики. Конечно, у данного способа лечения есть и свои противопоказания.
Если при астме появятся осложнения, то использовать уколы нельзя.
Сначала врачи борются с недугом всеми известными им методами. Для этого могут использоваться медицинские препараты, которые помогают снизить симптоматику (отеки, зуд, покраснения и пр.). Также могут использоваться и различные мази. В том случае, когда такие методы лечения не дают положительного результата, то может быть назначена вакцинация.
Противопоказания
Нельзя использовать инъекции в таких случаях:
- Когда ребенку нет 5 лет.
- При наличии опухолей злокачественного типа.
- При беременности.
- При заболеваниях сердца.
Перед тем как начать вакцинацию врач должен в обязательном порядке провести точное диагностирование. В результате он определит, есть ли у пациента какие-то противопоказания к инъекции.
Лечение. Подготовка
Врачи говорят, что в определенных случаях лечение аллергии может вызывать сложные негативные проявления в организме, особенно, когда такое лечение только начинается. Поэтому все действия, направленные на устранение недуга, должны в строгом порядке проводиться только под контролем доктора. Самолечение тут недопустимо.
Пациенту перед вакцинацией запрещается на протяжении последних 2-х часов давать нагрузки на организм. Происходит это из-за того, что при нагрузке кровоток в организме усиливается, и антигены будут попадать в кровь.
Также врач должен выяснить перед проведением вакцинации и то, принимает ли пациент какие-то другие препараты. Это тоже требуется делать в обязательном порядке, так как вакцина не может использоваться совместно с некоторыми другими медикаментами. К ним относятся, например, бета-блокаторы.
Лечение и его эффективность
После проведения большого количества тестов врачами было установлено, что такая вакцинация может помочь при аллергии, и является одним из наиболее действенных методов. После определенного времени использования данного вещества симптоматика организма на аллергию снизится или вообще исчезнет. Такое возможно, если продолжительность курса лечения будет не менее шести лет.
Но в некоторых случаях данный способ может показать и негативные результаты. Это случается с теми, чей организм не переносит компонентов вакцины.
Также после введения средства возможны и побочные проявления. Их тип и сложность протекания определить изначально нельзя. Тут всё будет зависеть от особенностей организма каждого конкретного человека. Наиболее часто встречающиеся негативные проявления такие:
- Сыпь.
- Покраснение.
- Отек.
- Зуд.
Также может усложняться дыхание и встречаться анафалитический шок. Именно по этим причинам и бороться с аллергией при помощи вакцины следует только под постоянным присмотром доктора.
Вакцинация для детей
В этом случае врач, который делает уколы, должен изначально составить план вакцинации для каждого ребенка. Создавать его надо с учетом особенностей организма детей.
Если у ребенка нет противопоказаний и у него хорошее здоровье, то тогда врач может сделать ему укол против аллергии. Перед проведением процедуры за два дня до нее ребенок должен будет употреблять антигистаминные препараты.
После прививки их тоже надо принимать 12 дней.
Если во время прохождений курса ребенок заболеет на инфекционный недуг, то его начинать лечить с использованием других медикаментов стоит только после консультации с доктором. Также на протяжении курса лечения следует отказаться от антибиотиков.
Вывод
Зная эти моменты и неукоснительно соблюдая правила или рекомендации врача, лечение аллергии при помощи вакцинации можно проводить в любом возрасте. Начинать такие процедуры стоит только после консультации с доктором, который и определит такую возможность.
При правильном применении вакцины аллергия после прививки может исчезнуть, но для этого стоит пройти полный курс лечения.
Аллергия на прививку от гриппа может проявляться только в том случае, когда организм пациента имеет индивидуальную непереносимость к ее компонентам.
Иммунитет, Аллергия, Прививки, Вирусы и многое другое…аллергия и прививка медцентр ДАНКО, г Нижний НовгородВакцинация – мнение иммунолога
Источник: http://medistoriya.ru/allergologiya/privivka-ot-allergii.html
Можно ли делать прививку при аллергии у ребенка, что нужно учесть во избежание негативных последствий
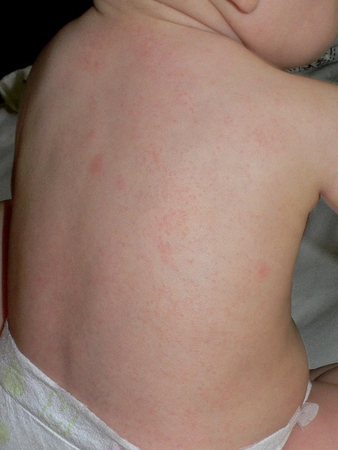
Любая мама желает своему ребенку самого лучшего.
Поэтому когда речь заходит о плановой вакцинации у нее сразу же возникает огромное количество вопросов: «Насколько опасна или безопасна используемая вакцина? Вызывает ли она аллергию? Если не вызывает, почему педиатр назначает антигистаминные средства? Можно ли делать прививку при аллергии?» Ответ на последний вопрос попробуем дать в данной статье.
Что такое вакцинация детей?
Прививки необходимо делать для формирования устойчивого иммунитета ребенка против некоторых инфекционных заболеваний.
Вводимая вакцина позволяет ребенку легче перенести заболевание в случае заражения, так как его иммунная система уже знакома с данным микробом.
Компоненты вакцины запускают особую иммунную реакцию, в результате которой вырабатываются антитела против определенных возбудителей заболеваний. А затем именно эти антитела формируют защитную реакцию организма.
Детские профилактические прививки разделяют на две группы:
- Плановые;
- Прививки, проводимые в случае возможной эпидемии.
К плановым прививкам относятся:
- БЦЖ;
- АКДС;
- КПК;
- Против полиомиелита.
Для всех плановых прививок разработаны четкие схемы введения согласно возрасту ребенка и последовательности их проведения.
Содержит ли вакцина аллергены?
Любая готовая вакцина имеет в своем составе большое количеств элементов, каждый из которых может рассматриваться детским организмом как потенциально опасное вещество. Каждая вакцина имеет свой особый специфический состав, в который обычно входят следующие компоненты:
- Консерванты;
- Антибиотики;
- Пекарские дрожжи;
- Желатин;
- Яичный желток.
Увидев в составе вакцины такой компонент как яичный желток многие родители, чьи дети страдают от пищевой аллергии, с сомнением относятся к ее использованию. Для таких деток разработаны вакцины с другим составом, который может подобрать врач иммунолог.
В настоящее время детские вакцины выпускает огромное количество производителей, они могут быть как отечественного, так и импортного производства. В зависимости от производителя. Каждая вакцина обладает собственным составом и если родитель имеет финансовые возможности на приобретение вакцины, подходящей именно для его ребенка, он может это сделать.
Делать или не делать прививку при аллергии у ребенка?
Многие мамы с осторожностью относятся к вакцинам даже у здоровых деток, а как поступать тем, чьи малыши уже страдают от аллергии? Мамы считают, что в период аллергии вакцина может усугубить процесс и причинить вред здоровью ребенка. Мамы конечно правы, что возможен риск развития различных осложнений у ребенка. Но на это влияет не только аллергия, а то, что не подготовленный организм ребенка может на нее не совсем правильно среагировать.
Но когда приходиться взвешивать все за и против прививки нужно учитывать, что ребенок, страдающий от аллергии, довольно тяжело переносит любые инфекционные заболевания, та как его иммунная система уже находится в ослабленном состоянии. А прививка помогает подготовить организм ребенка к борьбе со страшными заболеваниями, и таким образом у него появляется шанс выжить и выздороветь без тяжелых осложнений.
Педиатры считают, что при наличии слабо выраженных признаков кожной аллергии, при пищевой аллергии нет показаний для отмены вакцинации.
При ярко выраженной аллергии дата прививки переносится на время, когда высыпания на коже будут практически не заметны.
Это во многом связано с тем, что на вакцину также может начаться аллергия и подобную реакцию необходимо заметить как можно раньше, чтобы принять меры к купированию процесса.
Многие аллергологи советуют родителям начинать прием антигистаминных препаратов за несколько дней до вакцинации и продолжить еще два – три дня после нее. Подобрать нужное лекарство сможет только специалист в зависимости от возраста ребенка и клинической картины.
При использовании живой вакцины прием курса препаратов против аллергии может длиться около 20 дней после прививки. Такое длительное применение связано с длительным инкубационным периодом введенных «микробов».
Большинство детских врачей однозначно настаивают на прививках в период аллергии у ребенка. Исключением являются только острые состояния течения заболевания, отек Квинке, а также возможность развития анафилактического шока.
Принятие решение возложено на родителей, поэтому если маму что-то смущает в состоянии здоровья ее ребенка или составе используемой вакцины она всегда может воздержаться от ее использования. За время тайм-аута можно проконсультироваться у других специалистов, например у врача аллерголога или иммунолога или у обоих сразу, сделать необходимые анализы и принять правильное решение.
В каких случаях прививку делать нельзя?
Страх мам связанный с детскими прививками в основном основан на рассказах знакомых и родственников о том, что случилось с некоторыми детками после введения препарата, какие осложнения начали развиваться. Риск возникновения осложнений всегда присутствует правда в минимальном проценте. Но есть моменты в жизни крохи, когда риск от введения вакцины сильно возрастает:
- При заболеваниях нервной системы (эпилепсия, гидроцефалия и другие);
- Ярко выраженное аллергическое состояние на любой раздражитель (отек Квинке, анафилактические реакции, хроническая крапивница);
- Если у кого-либо из ближайших родственников была негативная реакция на прививки в виде анафилактического шока, либо других тяжелых последствий;
- Если у ребенка при предыдущей вакцинации наблюдались осложнения разной степени тяжести;
- При врожденном иммунодефиците и ВИЧ;
- При врожденных нарушениях обменных процессов в организме малыша;
- При декомпенсированных пороках сердца.
При данных случаях прививки ребенку категорически противопоказаны. Существует еще ряд показаний, когда прививку стоит отложить на 1-2 месяца. Обычно это при перенесенных малышом тяжелых инфекционных заболеваниях, операциях и прочих болезненных состояниях, когда наблюдается сильное ослабление защитных функций организма.
Как правильно прививать детей с аллергическими заболеваниями?
Если мамы еще сомневаются и задают вопрос: «Нужно ли вакцинировать малышей, болеющих аллергией?» Врачи на него однозначно ответят: «Да!».
При этом врач выбирает наименьшее зло, рассуждая следующим образом: «Возможно, что у ребенка с аллергической реакцией могут начаться побочные реакции.
Но отказ от прививки может закончиться развитием опаснейшего инфекционного заболевания, осложнения от которого гораздо серьезней, включая летальный исход».
Вакцинирование детей, болеющих аллергией, требует особого подхода:
- Нужно правильно выбрать время вакцинации, когда аллергия не в острой фазе и ее симптоматика практически отсутствует;
- Ребенок должен пройти обязательное диагностирование для выявления вида аллергии и раздражающего фактора;
- Если у ребенка пищевая аллергия и выявлены продукты-провокаторы, то родители должны использовать строгую диету для ребенка, чтобы не спровоцировать аллергию;
- Перед проведением вакцинации ребенок должен проконсультироваться не только у педиатра, но и других врачей, таких как стоматолог, отоларинголог, невропатолог, аллерголог и иммунолог;
- Детям с аллергией нельзя использовать многокомпонентные вакцины. Каждый провокатор вводиться отдельно через определенные промежутки времени. Такое введение вакцины обусловлено тем, что необходимо отследить реакцию организма малыша на каждый провокатор, поэтому время между их введением должно быть удлинено, по сравнению с общепринятым;
- Перед прививкой необходимо подготовить детский организм к принятию вакцины. Для этого врач назначает антигистаминные препараты, фитотерапию и препараты содержащие кальций;
- Ребенок должен быть здоров, то есть даже малейший намек на простуду является основательной причиной для отказа от вакцинации. После прививания необходимо ограничить физическую и психологическую нагрузки, избегать переохлаждения и других факторов способных ослабить иммунитет ребенка;
- Если у ребенка наблюдается ярко выраженная аллергическая реакция — это повод отказаться от прививки. Также не стоит проводить вакцинацию, если у ребенка была странная реакция на предыдущую прививку.
Маме малыша страдающего от аллергии перед проведением прививки необходимо все свои страхи и переживания по поводу состояния малыша обсудить с врачом.
Не стоит стесняться вспомнить даже какие-то незначительные детали, если они беспокоят родителей о них стоит узнать врачу.
Таким образом, совместно со специалистом можно принять правильное решение о том делать или не делать прививку малышу, и какую вакцину использовать при принятии положительного решения.
Познавательные видео:
Источник: http://withoutallergy.com/mozhno-li-delat-privivku-pri-allergii/
Поствакцинальная аллергия: развитие, симптомы, диагностика
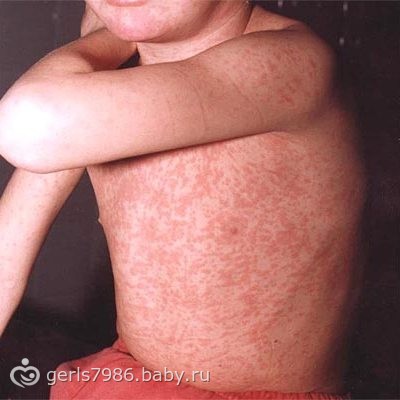
Чрезмерная реакция на введение профилактически препаратов, прививок – поствакцинальная аллергия – часто развивается у детей. Однако может появиться и у взрослого человека. Подобную реакцию относят к неспецифическим осложнениям после проведения вакцинации.
На фоне этих особенностей можно выделить несколько препаратов, которые по составу относятся к группе щадящих и редко вызывают подобные реакции.
К ним относят инъекции против гепатита B, свинки, кори и краснухи, а также поливакционные меры.
Но самой опасной и реактогенной считается вакцина против туберкулеза БЦЖ, чуть уступают ей в развитии осложнений прививки против коклюша, столбняка и дифтерии.
Причины развития аллергии
Поствакцинальная аллергия после БЦЖ чаще всего возникает из-за индивидуальных особенностей организма. Обычно они относятся к иммунной системе: скрытые болезни и патологии, а также аутоиммунные процессы и повышенная расположенность к гиперчувствительности на генетическом уровне. Нередко требуемая дозировка может приводить к аллергии из-за роста и веса человека.
Еще одна группа специфических причин развития реакции – это нарушение технологии прививания. К этому относят и неправильную дозировку, и нарушение врачом санитарных норм, и неправильное введение вакцины.
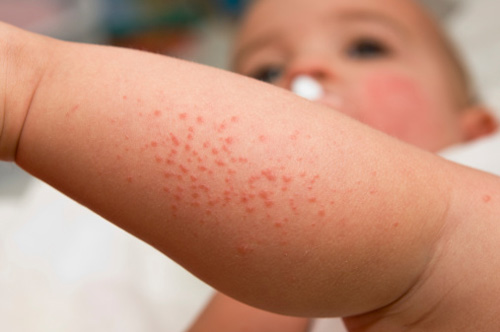
Симптомы аллергии
В течение нескольких часов или суток после вакцинации БЦЖ (или других препаратов) могут развиться такие симптомы инфекционной аллергии:
- зуд, дерматит и крапивница;
- отечность вплоть до образования отека Квинке;
- бронхиальная астма;
- конъюнктивит;
- острая лихорадка.
Разделить симптомы поствакционной аллергии можно на несколько типов: замедленный и немедленный. Их отличия заключаются в основном во времени возникновения симптоматики. При немедленном типе они появятся почти сразу же после введения препарата.
На фоне симптомов замедленного типа развиваются дерматиты, конъюнктивит и даже туберкулиновая реакция. Эти симптомы развиваются от 1-3 суток и могут возникнуть даже значительно позже.
Диагностика аллергии
Дифференциальная диагностика поствакцинальной и инфекционной аллергии обычно проводится по пробам Манту:
- для постановки диагноза аллергии проба характеризуется гипоергической или сомнительной положительной пробой с размером папулы от 2 до 11 мм;
- проба Манту при поствакцинальной аллергии не выступает над кожей и имеет нечеткие ограничения от гиперемии, а также не сопровождается зудящими ощущениями;
- исчезает проба обычно в течение 7-8 суток, а при повторных исследованиях уменьшается в размерах;
- после БЦЖ прививки поствакцинальная аллергия проходит за 3 года, иногда чуть дольше.
У подавляющего большинства детей к 4 годам проба полностью исчезает и становится отрицательной. Если же в возрасте от 4 лет проба Манту становится положительной, то врач может заподозрить развитие туберкулеза.
У некоторых детей после введения пробы Манту с 2 ТЕ развивается ложный эффект, или бустер-эффект, как его нередко называют. Это ложноположительная реакция на туберкулин. Она развивается в результате местной чувствительности эпидермиса к используемому препарату, если каждый год вводить его в одну и ту же область руки.
Для постановки диагноза поствакционной или инфекционной аллергии нужно учитывать и соотношение между пробой Манту и величиной знака на плече, который остается после прививки.
Если рубчик маленький, тем слабее проявляется реакция.
Если поствакционный рубчик обладает размером менее 6 мм, значит, эффективность вакцины находится на достаточно низком уровне, а папула не может быть большого размера.
При очень маленьком рубчике – от 1 до 5 мм – папула может достигать размера 12 мм и больше. Если к этому фактору добавляется проведение вакцинации года назад, то можно предположить возможное инфицирование. Если же рубчик находится в пределах 10 мм, то иммунный ответ достаточно эффективнее и формируется положительная проба.
Также на интенсивность реакции после БЦЖ прививки могут влиять другие группы факторов:
- Повышающие чувствительность. К ним относят астму, пневмонию и обострение любых хронических заболеваний. Сюда же входят ревматизм, базедовая болезнь, скарлатина. Наиболее выражены осложнения у детей, у которых во время вакцинации были осложнения.
- Снижение туберкулиновой чувствительности отмечается на последних стадиях ВИЧ, а также при вирусном гепатите, раке, микседеме, белковом голодании, на фоне приема антигистаминных препаратов или кортикостероидных гормонов. Могут стать причиной и витамины A, C, D. Нередко снижают чувствительность предшествующие вакцины против кори и полиомиелита.
В любом случае постановкой диагноза и анализами должен заниматься только врач.
Лечение аллергии
Избавиться от аллергии можно под контролем врача-иммунолога. В зависимости от тяжести течения реакций он выбирает препараты и схему лечения, которая длится обычно не больше 2 недель. Для лечения легких проявлений поствакционной аллергии используют антигистаминные препараты, а в более тяжелых формах – гормональные и глюкокортикоидные.
Полезная информация: Что такое иммунная дисфункция, и почему она страшна
Если осложнения носят опасный для жизни характер, то пациента кладут в диспансер.
Если аллергия развивается очень быстро, нужно вызывать бригаду скорой помощи! Промедление в подобной ситуации может привести к развитию анафилактического шока и других опасных состояний.
Ликвидировать анафилактический шок можно только введением дозы адреналина.
Схема лечения обычно выглядит так:
- антигистаминные таблетки – «Супрастин» или «Лоратадин», также для детей до 6 лет назначают «Цетиризин»;
- параллельно назначают 5% раствор хлорида кальция, которым можно лечить детей от 3 лет;
- малышам и другим группам детей рекомендуют принимать аскорбиновую кислоту;
- при тяжелых формах течения аллергии используют «Преднизолон».
Профилактика аллергии
Чтобы избежать аллергии на вакцину, нужно учитывать несколько факторов. Важно выбирать правильное время года. Если у человека есть аллергия на что-либо, то ему лучше ставить прививку зимой, так как в летнее и весеннее время опасность возрастет из-за постоянного присутствия аллергенов в воздухе.
Если человек склонен к респираторным болезням, то для защиты от осложнений лучше проводить вакцинацию весной или летом. При обострении инфекций проведение вакцинации противопоказано. Также нельзя ставить никакие прививки при первичном иммунодефиците.
Не следует ставить прививку и при вирусной обремененности (смена социальных условий, стресс, время поступления в ВУЗ, устройство на работу). Если у человека появилась аллергия на определенный препарат, в будущем ему противопоказаны подобные вакцины.
Источник: http://immunoprofi.ru/zabolevaniya/allergiya/postvakcinalnaja-allergija.html
Акдс и аллергия
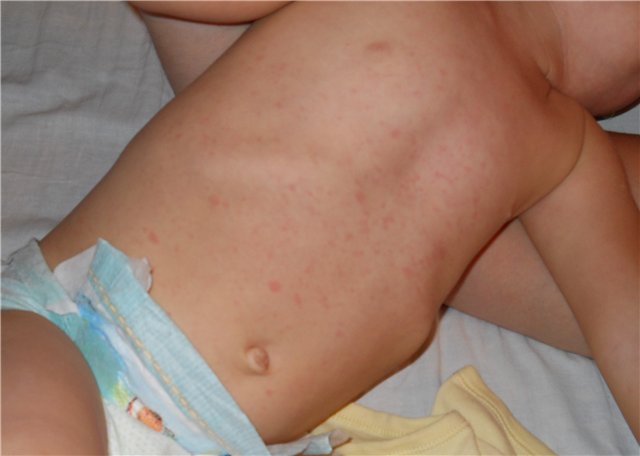
АКДС – рекомендованная прививка, которая делается всем детям грудного и дошкольного возраста. Такая прививка проводится четыре раза.
Вакцина АКДС призвана выработать иммунитет против таких заболеваний: коклюш, столбняк, дифтерия.
Все компоненты, которые входят в состав данной вакцины имеют способность вырабатывать иммунитет практически у всех пациентов, получивших такое вакцинирование.
У большинства людей существуют различного рода опасения на счет таких вакцинаций. Но все эти опасения практически безосновательны, если соблюдать все правила. В противном случае последствия АКДС могут быть достаточно опасными для здоровья ребенка. По статистике, практически все токсические реакции на вакцину проявляются в первые пару дней после прививки.
Можно ли делать прививку АКДС при аллергии?
Прививку АКДС проводят, если у ребенка есть какая-либо аллергическая реакция, но рекомендуется принимать препараты, направленные на подавление этой аллергии. Такие медикаменты никак не повлияют на выработку защитного иммунитета к антигену.
Возможна ли аллергия после АКДС?
После процедуры прививания возможно повышение температуры тела. Это считается нормальным явлением после вакцина АКДС, если температура не превышает 38 градусов.
В таком случае ребенку нет необходимости давать какие-либо препараты для снижения температуры. Незначительные нарушения сна, усталость и повышенная температура в течение нескольких дней – это норма после прививки.
Если же такое состояние сохраняется больше трех дней, стоит немедленно обратиться в больницу.
Наличие кашля – тревожный признак после вакцинации, его быть не должно. В это время иммунная система ребенка довольно слаба, любая инфекция или вирус может проникнуть в организм. В таком случае нельзя откладывать визит к доктору.
Выявить аллергию на АКДС можно по некоторым признакам:
- Организм ребенка реагирует на вакцину, вызывая защитную реакцию.
- Появляется аллергическая реакция на антиген, к которому должен был выработаться иммунитет.
- Неправильное соблюдение техники введения вакцины, вследствие чего укол был сделан в неправильной области.
- Нарушение правил хранения вакцины, содержание при неправильном уровне температуры.
- Наличие у ребенка противопоказаний к данной прививке, непереносимость одного компонента из состава инъекции.
Необходимо правильно различать побочные эффекты от АКДС и симптомы аллергической реакции. Также стоит помнить, что прививка АКДС может провоцировать дальнейшее развитие различных заболеваний, которые уже были у ребенка. Поэтому перед введением инъекции необходима консультация с лечащим врачом и постоянное наблюдение.
Что делать, если развилась аллергия после прививки АКДС?
Хотя бы час не покидать больницу после проведения процедуры – оптимальный вариант обезопасить своего ребенка от негативных последствий на прививку.
В случае с аллергической реакцией врачи смогут оказаться первую помощь. Перед тем, как делать прививку, нужно обязательно проконсультироваться с врачом.
Такая реакция на вакцину не лечится полностью, можно только снять и уменьшить симптомы аллергии.
В этот непростой для детского организма период важно следить за правильным питанием. В рацион следует добавить продукты, которые содержат высокий уровень кальция.
Также в этот период стоит обеспечить ребенка теплом и предотвратить переохлаждения. Только в таком случае аллергия на вакцинацию может пройти значительно быстрее.
Стоит добавить, что сильные аллергические проявления наблюдаются у привитых детей нечасто, но бывают исключения.
<\p>
Источник: https://allegiya.ru/akds-i-allergiya.html