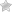Симптомы и лечение монетовидной (нуммулярной) экземы
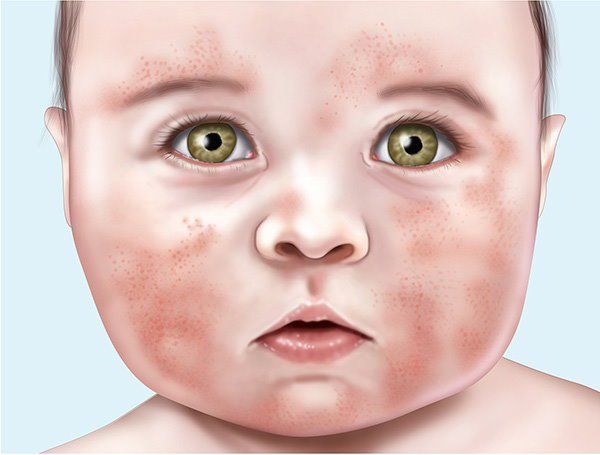

Монетовидная экзема – патология, причины которой до сих пор не выяснены. Другое название этого заболевания – нуммулярная экзема (в переводе с латинского языка – “монетовидная”).
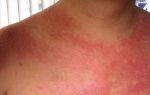
Она может развиваться многие месяцы. На коже появляются округлые выпуклые пятна ярко-розового или красного цвета. Их поверхность зудит, шелушится и мокнет. Со временем пятна достигают диаметра 5 см и сливаются с близлежащими очагами.
Причины заболевания
Точного механизма появления нуммулярной экземы нет. Отмечено, что у маленьких детей этот вид экземы чаще всего сочетается с хроническими воспалительными заболеваниями (ринитом, отитом, гайморитом, фронтитом, тонзиллитом, конъюнктивитом) и болезнями, вызванными стрептококками и стафилококками. Недуг поражает также мужчин старшего возраста.
Предполагается, что причинами нуммулярной экземы могут быть:
- разнообразные ароматизаторы;
- некоторые лекарственные препараты, в частности, Неоспорин, Гидрокортизон, Бацитрацин.
Факторами, провоцирующими монетовидную экзему, считают:
- Излишнюю потливость, приводящую к отекам рогового слоя кожи.
- Нарушения защитной функции кожи.
- Иссушение и шершавость кожи вследствие эксикации.
- Патологическое воздействие факторов окружающей среды (солнце, вода, радиация и др.).
- Нарушения обмена веществ и микроциркуляции крови.
- Дисфункция нервной системы.
- Нарушения функций внутренних органов – накопление шлаков.
- Сахарный диабет и гормональные нарушения.
- Хронические воспаления (тонзиллит, синусит, бронхит, простатит и т. д.).
Симптомы патологии
Монетовидная экзема имеет следующие признаки:
- На внутренней части бедра, руках и ногах постепенно появляются круглые розовые пятна с четкими границами.
- Вначале пятна выпуклые, имеют размер 1-3 см.
- Высыпания сильно чешутся.
- Цвет бляшек может быть розовым, красным и синюшным.
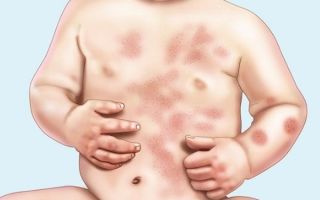
- Внутри пятна располагаются группы везикул (скопление мельчайших пузырьков, которые от расчесывания лопаются, и бляшка начинает мокнуть).
- Часто присоединяется вторичная бактериальная инфекция.
- На следующей стадии пятно начинает шелушиться и покрывается корочкой. Корка способна растрескиваться, после чего начинает выделяться гной с сукровицей.
- Пятна со временем разрастаются и могут сливаться друг с другом в большое образование неправильной формы.
- Кожные проявления дополняются ухудшением самочувствия: ощущается слабость, немного увеличивается температура тела, нарушается сон, больной становится нервным и раздражительным.
- Когда воспалительный процесс проходит, остаются сухие пятна, заметно отличающиеся по цвету от здоровой кожи.
Диагностика болезни
У нуммулярной экземы имеются признаки, схожие с симптомами некоторых заболеваний:
- Т-клеточная кожная лимфома;
- псориаз;
- чесотка;
- грибковые дерматозы.
Чтобы поставить точный диагноз, довольно часто назначают дополнительные исследования:
- иммунологические;
- микробиологические (мазок с пятна экземы на наличие золотистого и эпидермального стафилококка, стрептококка и др.);
- биохимические;
- аллергические;
- консультации других специалистов (эндокринолога, гастроэнтеролога, психоневролога и т. д.).
Лечение патологии
Врач назначает лечение в соответствии с возрастом, полом пациента, локализацией и стадией высыпаний, наличием хронических заболеваний, непереносимостью лекарств и результатами исследований.
Лечение нуммулярной экземы должно быть комплексным. Пациенту объясняют, что вылечиться полностью, скорее всего, не удастся. Главное – снизить воспаление, уменьшить зуд и количество высыпаний.
Этот вид экземы склонен к рецидивам. Не известно, через сколько месяцев это случится. По наблюдениям врачей, чаще всего это происходит в осенне-зимний период.
Экзема обостряется не тех же участках кожи, как и прежде.
Для детей очень важно соблюдение гипоаллергенной диеты. Нумулярная экзема у детей до года может быть связана с искусственным питанием.
Матери грудного ребенка запрещают употреблять определенные продукты: цитрусовые, землянику, черную смородину, яйца, мед, шоколад, орехи и т. д. Из рациона детей убирают морепродукты, рыбу, мясо, орехи, яйца и бобовые.
Цельное молоко придется заменить кисломолочной продукцией. Полезную информацию для врача можно почерпнуть из дневника прикорма, который рекомендуют вести всем родителям аллергичных малышей.
Гипоаллергенное питание также важно и для взрослых, больных нуммулярной экземой. В доме, где живет человек, страдающий экземой, желательно исключить курение, убрать вещи, собирающие на себя пыль (ковры, паласы, а книжные полки лучше спрятать за стекло), устранить очаги плесени, ограничить общение с домашними животными, избавиться от цветущих растений.
Если болезнь развивается медленно, полезно сделать лоскутный тест для обнаружения аллергии на компоненты косметики, клея, краски для волос, местных антибиотиков, антисептиков и т. д.
Наверняка дерматолог посоветует отказаться на 3-4 месяца от всевозможных косметических кремов, пищевых добавок, безрецептурных медикаментов и лекарственных трав.
Без учета индивидуальных особенностей пациента врач составит приблизительно такую схему лечения:
- Если результаты анализов помогли обнаружить очаг хронической инфекции, приступают к его лечению.
- Если пациент заметно нервничает и проявляет раздражительность, ему назначают мягкие успокоительные лекарства: настойку пустырника, Новопассит, Биопассит и др.
- Для избавления от постоянного зуда и аллергических реакций на лекарства назначают антигистаминные препараты: Зиртек, Цетрин, Кларитин и др.
- Непосредственно на очаги нуммулярной экземы наносят мази с кортикостероидами. Желательно сверху накрывать обработанные участки медицинской пленкой, чтобы не проходил воздух.
- Когда на экземе есть признаки присоединенной инфекции, используют антибактериальные средства.
- Для уменьшения воспаления и подсушивания пораженной кожи применяют физиолечение. В легких случаях – терапию с использованием ультрафиолетовых лучей типа В, а в тяжелых – типа А. Иногда лечение дополняют приемом Псоралена, увеличивающего пигментообразование и усиливающего чувствительность организма к солнечному свету. Облучение ультрафиолетовыми лучами помогает даже тем больным, которым не стало лучше от медикаментозного лечения.
Если при осмотре врач обнаружил у пациента грибковое заболевание ногтей или кожи стоп, он порекомендует лечение.
В мази и кремы с кортикостероидами вводят дополнительные компоненты, что упрощает подбор препарата для разных видов кожных заболеваний. Хороший терапевтический эффект при нуммулярной экземе дает Целестодерм В с гарамицином.
В его составе имеются 0,1% Бетаметазона валерат и 0,1% Гентамицина сульфат. Бетаметазон оказывает противовоспалительное и противоаллергическое действие, а также прекращает зуд. Гентамицин борется с микробами на поверхности кожи.
Если к высыпаниям нуммулярной экземы присоединилась грибковая или бактериальная инфекция, используют крем и мазь Тридерм. Среди компонентов есть Клотримазол 1%, оказывающий противогрибковое действие, Бетаметазон 0,05% и Гентамицин 0,1%.
Крем Тридерм подходит для детей, используется взрослыми. Мазь наносят в области туловища и конечностей. Врач должен объяснить, что использование средств с кортикостероидами требует аккуратности.
Их нельзя использовать долго, поэтому во время лечения нужно в точности следовать врачебным рекомендациям.
Монетовидная экзема – заболевание, которое не до конца изучено, поэтому лечение не всегда эффективно.
Больным не стоит отчаиваться, когда они снова обнаружат у себя кожные высыпания: поддерживающая терапия уменьшит проявления экземы.
Источник: http://DocDerm.ru/ekzema/monetovidnaya.html
Монетовидная экзема
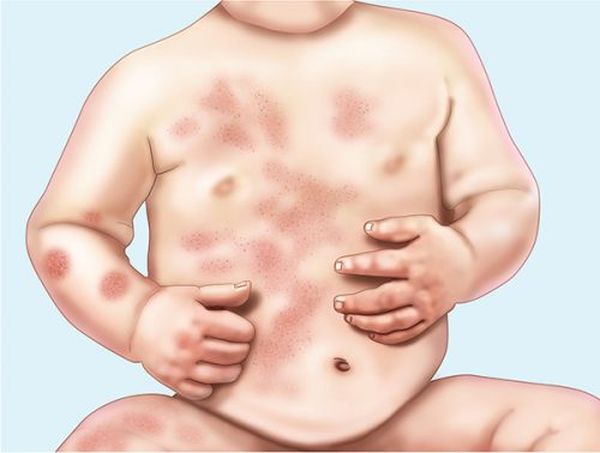
Монетовидная экзема (нуммулярная экзема) – зудящий хронический дерматит, являющийся разновидностью микробной экземы.
Клинически проявляется высыпанием округлых ярко-красных монетовидных бляшек с чёткими границами, возвышающихся над здоровой кожей, ограниченных краевой каймой из эпителиальных клеток – остатков вскрывшихся везикул. Процесс сопровождается зудом, появляются расчёсы, присоединяется вторичная инфекция, образуются корки.
Монетовидную экзему диагностируют клинически, при подозрении на инфекционную составляющую проводят микробиологическое исследование эпидермальных мазков. Лечение десенсибилизирующее, противовоспалительное.
Монетовидная экзема – разновидность микробной экземы неясной этиологии, характеризующаяся генерализированными округлыми зудящими очагами. Заболевание широко распространено в дерматологии, составляет около 10% от общего количества дерматозов. У пациентов с ослабленной иммунной системой доля патологии возрастает.
Возможно, это связано с тем, что монетовидная экзема полиэтиологична, но всегда имеет инфекционную составляющую, оказывающую негативное влияние на состояние иммунной системы.
Кроме того, у больных монетовидной экземой выявляется предрасположенность к нарушениям иммунной регуляции и сопутствующим заболеваниям желудочно-кишечного тракта, в котором расположено около 80% иммунных клеток.
Дерматит одинаково часто встречается у мужчин и у женщин. Может диагностироваться в любом возрасте, пик заболеваемости приходится на период 30-50 лет. Расовая предрасположенность и эндемичность не выявляются. Монетовидная экзема развивается в любое время года, обостряется в период ОРВИ и ОРЗ.
Заболевание является разновидностью экземы и входит в группу микробных экзем. Свое название патология получила из-за небольших округлых очагов, по форме напоминающих монеты.
Современные дерматологи считают, что при данной форме экземы нарушено клеточное и гуморальное звено иммунитета, что заставляет сенсибилизированную кожу в ответ на действие любого антигена отвечать локальным иммунным воспалением в виде монетовидных очагов.
Причины монетовидной экземы
Любая форма экземы гетерогенна.
Факторами, способствующими развитию монетовидной экземы, являются тонзиллит, кариес, гипергидроз, туберкулёз, некорректно принимаемые лекарственные препараты, соматические заболевания и стрессы, которые на фоне наследственной предрасположенности снижают иммунитет организма и вызывают развитие патологического процесса. Однако полной ясности в этиологии заболевания нет. Поскольку монетовидная экзема является разновидностью микробной экземы, причиной поражения кожи считаются бактерии, к которым сенсибилизирован организм.
Кожа при монетовидной экземе постоянно находится в состоянии готовности к активному взаимодействию с чужеродным антигеном. Особенностью такой аллергизации является постепенный переход от моновалентности к поливалентности.
Вначале кожа даёт реакцию на один антиген, а со временем начинает реагировать на множество раздражителей. Вероятно, это происходит из-за наследственной предрасположенности. Генетика определяет мультифакторное наследование с выраженной экспрессивностью и пенетрантностью генов.
Если болен один из родителей, вероятность развития экземы у ребёнка составляет 40%, если оба – 60%.
Большую роль в возникновении монетовидной экземы играет несостоятельность пищеварительного тракта с ферментопатиями, дискинезиями и нарушенными мембранными барьерами, приводящими к прямому попаданию в организм чужеродных антигенов в виде нерасщеплённых, не до конца переваренных белков.
Иммунный механизм развития экзематозного процесса заключается в возникновении аллергической реакции антиген-антитело на уровне эпидермиса и дермы. В эпидермисе присутствуют эпителиальные клетки – кератиноциты. В дерме преобладают лимфоциты и тучные клетки.
Лимфоидная популяция, состоящая из Т-хелперов и Т-киллеров, начинает процесс сенсибилизации наследственно аллергизированной кожи. Кератиноциты, выполняющие роль иммунорегуляторов, немедленно экспрессируют МНС II класса, которые обеспечивают взаимодействие между Т-лимфоцитами и макрофагами в процессе иммунного ответа.
Избыток антител деструктирует кожу, иммунные реакции переходят в разряд аутоиммунных.
Вовлечение в процесс эпидермиса приводит к нарушению его защитной функции, облегчает проникновение в дерму инфекционного начала, которое дополнительно сенсибилизирует кожу, вызывает воспаление, повреждает клетки эпидермиса и дермы.
Дермальные и эпителиальные клетки начинают вырабатывать цитокины и медиаторы, усугубляющие воспаление и сенсибилизацию сверхчувствительной кожи. Начинает преобладать стадия экссудации. Эпидермис и дерма отекают, сосуды дермы компенсаторно расширяются.
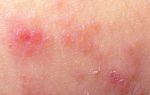
Клинически это проявляется красной эритемой, на поверхности которой возникает полиморфная сыпь.
Типичная клиника монетовидной экземы отличается появлением розовой эритемы на фоне неизменённой кожи. Элемент имеет овальную форму, напоминает пятак диаметром до с чёткими очертаниями, возвышается над уровнем здоровой кожи. Появление пятна сопровождается невыносимым зудом. Типичное расположение эритемы – кожа конечностей.
Почти сразу на поверхности гиперемированного пятна возникают первичные элементы сыпи: серозные буллы, папулы и узелки, отражающие картину истинного экзематозного полиморфизма. Зуд заставляет больных расчёсывать воспалённую поверхность, в результате образуются экскориации, покрывающиеся геморрагическими корками.
Одновременно уже существующие везикулы вскрываются, обнажая эрозивные поверхности, присоединяется вторичная инфекция. Оставшиеся и вновь подсыпающие везикулы трансформируются в пустулы и тоже вскрываются, образуя эрозии с гнойными «жирными» корками.
Папулы сливаются между собой, формируют бляшки, по периметру которых отчётливо заметна фестончатая кайма из остатков эпителиальных клеток.
Высыпания могут распространяться на туловище и ягодичную область. При этом высыпавшие буллы вскрываются, оставляя открытые эрозивные поверхности, сочащиеся серозной жидкостью. Начинается процесс мокнутия.
Крупные эрозии объединяются между собой, новые подсыпания не появляются, острота процесса понемногу снижается. «Серозные колодцы» подсыхают, на их поверхности образуются толстые жёлтые корки.
Если в процесс вмешивается стафилококковая инфекция, при надавливании из-под таких корок выделяется гной.
В отличие от папул бляшки не сливаются, но стафилококк может обсеменить их периметр пустулами. При травматизации такого элемента происходит распространение процесса «отсевами» аллергидов, состоящих из вторичных булл, эритем и узелков. Вторичные аллергиды, объединяясь, образуют мокнущие эрозии.
При дальнейшем распространении процесса и усугублении тяжести воспалительного компонента наблюдается ухудшение общего состояния пациента. При стихании воспалительных явлений кожа подсыхает, на ней могут появляться трещины.
При частом чередовании ремиссий и обострений возможна трансформация монетовидной экземы в истинную.
Диагностика монетовидной экземы не вызывает затруднений. Диагноз выставляется дерматологом на основании клинической картины и данных анамнеза. С учётом сопутствующей патологии обязательно назначается стандартное лабораторное обследование: ОАК, ОАМ, биохимия. Пациенты консультируются гастроэнтерологом, неврологом, аллергологом, эндокринологом.
Гистопатология нетипична, морфологическое исследование осуществляется только для дифференциальной диагностики. Осложнённые формы требуют проведения иммуноферментного и аллергологического исследования сыворотки крови на антитела (специфические IgE/IgG, общий IgE).
При подозрении на присоединение инфекции назначают микробиологические исследования эпидермальных мазков. При вторичном инфицировании проводят культуральное исследование с целью идентификации возбудителя и определения его чувствительности к антибиотикам.
Дифференцируют монетовидную экзему с дерматитами, псориазом, чесоткой и дерматомикозами.
Лечение и профилактика монетовидной экземы
Монетовидная экзема – один из самых резистентных к терапии дерматитов. Целью лечения является достижение стойкой ремиссии. Прежде всего, необходимо санировать очаги хронической инфекции, откорректировать соматическую патологию, нормализовать работу нервной, эндокринной и пищеварительной систем.
Для снятия стресса используют седативные средства (лучше – на основе природных компонентов), применяют транквилизаторы, антидепрессанты, нейролептики, фиточаи и травяные настои. Десенсибилизацию организма проводят путем внутривенных вливаний солей натрия и кальция. Назначают десенсибилизирующие препараты.
В осложнённых случаях показаны топические стероиды (по индивидуальным схемам короткими курсами), антибактериальные препараты, дезинтоксикационные и плазмозамещающие средства. Для предупреждения обострения назначают курс гистаглобулина. Дополнительно возможно использование витаминотерапии, препаратов очищенной серы и ферментов, улучшающих работу пищеварительного тракта.
Для профилактики дисбактериоза показаны бифидосодержащие и лактосодержащие средства.
Тактика наружного лечения зависит от степени тяжести процесса. При выраженном мокнутии хороший результат дают гормональные аэрозоли, влажно высыхающие повязки, противовоспалительные примочки, антибактериальные и вяжущие препараты на основе цинка. При стихании процесса применяют мази с топическими стероидами, антибактериальными и антисептическими средствами.
Топические стероиды эффективны и при зуде. Пиодермические наслоения лечат антибактериальной терапией внутрь и наружно в зависимости от распространённости поражения кожного покрова. Хороший эффект даёт УФО, ПУВА-терапия, фотофорез, ультрафонофорез, УВЧ-терапия, магнито-, озоно-, оксигенотерапия, иглорефлексотерапия, лечебные грязи, аппликации парафина.
В тяжёлых случаях подключают гемосорбцию и плазмаферез.
Профилактика заключается в соблюдении режима питания с исключением потенциальных аллергенов. Следует ограничить контакты с косметическими средствами и бытовой химией, носить бельё из натуральных тканей, регулярно наблюдаться у дерматолога. Прогноз зависит от тяжести патологии и в целом рассматривается как относительно благоприятный с учётом нарушения качества жизни.
Источник: http://www.krasotaimedicina.ru/diseases/zabolevanija_dermatologia/discoid-eczema
Экзема у ребенка, причины, симптомы, лечение
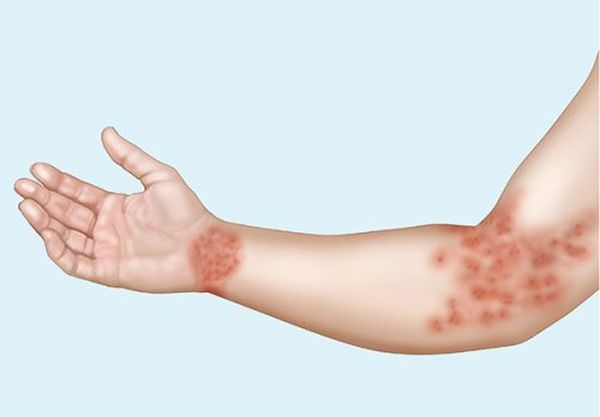
Экзема – воспалительно-аллергическое заболевание кожи, возникающее у грудных детей с трехмесячного возраста. Причины заболевания могут быть различными. Чаще всего это наследственная предрасположенность. Играет роль также склонность к аллергии. Заболевание чаще встречается у детей, находящихся на искусственном вскармливании, страдающих заболеваниями пищеварительного тракта.
Обычно она проявляется в виде покраснения кожи, которая становится влажной и на ней появляются выделения; в некоторых случаях это приводит к образованию небольших шишек, наполненных жидкостью. Если экзема перейдет в хроническую форму (будет сохраняться продолжительное время), кожа начнет уплотняться, сохнуть, на ней появятся чешуйки с крупными контурами.
Существует два основных вида экземы: атопический дерматит и контактный дерматит.
Экзема развивается отдельными вспышками, и каждую вспышку заболевания нужно лечить очень тщательно. Не менее важно уметь ухаживать за кожей ребенка между вспышками заболевания. Экзема — это заболевание кожной оболочки, и крайне важно научиться восстанавливать ребенку здоровую кожу (например, втиранием увлажняющих кремов, главным образом между вспышками экземы).
В экземе нет никакой фатальности, потому что большей частью это заболевание кожи, возникающее у грудных младенцев, постепенно проходит, т. е. через несколько лет от него не остается и следа.
Кожа — сенсорный орган, т. е. орган, воспринимающий и передающий ощущения. Поэтому, когда вы поглаживаете, ласкаете ребенка, вы помогаете ему чувствовать себя лучше.
Когда у малыша начинается очередная вспышка экземы, надо давать ему препараты, способные облегчить его весьма мучительное состояние.
Экзема сопровождается сильным зудом (в таких случаях говорят, что «у ребенка вся кожа чешется»), поэтому у вас всегда должны быть под рукой антигистаминные сиропы.
Практически для всех родителей слово «экзема» является синонимом слова «аллергия».
Если это так, то прежде всего нужно определить причину аллергической реакции: пищевая это аллергия или какой-то другой ее вид.
Аллергический характер проявлений на коже при экземе установить очень трудно, если только речь не идет об аллергии на белки (протеины) коровьего молока или на некоторые другие пищевые продукты.
Не признана окончательно достоверной версия о неврологической причине вспышки экземы. Но даже если установлено точно, что это вот обострение экземы вызвано причинами психологического характера, все равно первым делом надо лечить кожу.
Следует подобрать такую терапию, чтобы избавиться от повторных вспышек экземы и ее осложнений.
Чем меньше родители будут опасаться собственной неспособности справиться с лечением, тем лучше ребенок воспримет это лечение и лучше станет себя чувствовать.
Диагноз экзема вовсе не означает, что малыш тяжелый аллергик, а тем более что в будущем он станет астматиком.
Бывают семьи, где экземой страдают чуть ли не все. В таких случаях важно позаботиться о том, чтобы предупредить ее возникновение у ребенка, используя со дня его рождения и по крайней мере до полугода только искусственные молочные смеси (см. «Кожные аллергические реакции»).
Экзема – это хроническое неконтагиозное кожное заболевание: его симптомы, как правило, проявляются у ребенка в раннем детстве. Иногда с возрастом эти симптомы исчезают сами по себе, но в некоторых случаях они сохраняются на протяжении всей жизни.
Каковы характерные признаки экземы? На коленях, локтях, запястьях, фалангах пальцев ребенка появляется красная сыпь, возникает сильное жжение, зуд. Когда ребенок расчесывает сыпь, из нее начинает выделяться жидкость. Кожа становится грубой, чешуйчатой.
Через некоторое время пораженный участок кожи темнеет и уплотняется.
Существует множество разновидностей экземы. В некоторых случаях причиной заболевания является аллергия (аллергенами в данной ситуации могут стать лекарственные препараты, продукты питания, растения, определенные виды тканей). Чаще всего, однако, причина заболевания остается до конца невыясненной.
Ваш педиатр пропишет ребенку увлажняющую мазь (сухой коже необходима влага). Мазью следует пользоваться регулярно, нанося ее на кожу два раза в день – утром и вечером. Увлажняющие мази удерживают влагу в клетках кожи, поэтому предпочтительнее пользоваться ими непосредственно после купания. Врачи, как правило, рекомендуют применять мазь с кортикостероидами в сочетании с увлажняющим кремом.
Некоторые кремы и мази, содержащие кортикостероиды, вы можете купить без рецепта (в этих лекарственных средствах содержится 0,5-1% гидрокортизона). При первых же признаках экземы ребенок должен втереть мазь или крем в пораженные участки кожи.
Скажите ребенку, что не следует расчесывать сыпь, так как зуд и жжение от этого только усилятся, Снять зуд помогут антигистаминные препараты.
Имейте в виду, однако, что у этих препаратов имеются побочные эффекты – в частности, они могут вызывать сонливость.
Если ваш ребенок страдает экземой, ему не следует пользоваться шерстяными одеялами и носить одежду из шерсти и других ворсистых тканей (шерсть является сильным аллергеном).
Отдавайте предпочтение мягким хлопчатобумажным тканям. Ваш ребенок должен избегать и других факторов риска (экстремальные температуры, сухой воздух, некоторые химические вещества).
В данной ситуации ребенку не следует пользоваться пенами для ванн и некачественным мылом.
И еще одно замечание: у ребенка, страдающего экземой, вирус герпеса может спровоцировать опасное инфекционное заболевание кожи, поэтому носителям вируса герпеса следует воздержаться от любых контактов с малышом. Имейте также в виду, что дети, страдающие экземой, гораздо чаще болеют бактериальными инфекционными заболеваниями (например импетиго).
Симптомы и признаки экземы у детей
В начале заболевания поражается кожа лица. Она краснеет, становится отечной, на ней появляются пузырьки, которые затем лопаются, образуя мокнущие участки красного цвета. Беспокоит сильный зуд, усиливающийся ночью и часто мешающий малышу спать.
При заживлении мокнущих участков образуются очаги утолщенной кожи, напоминающие панцирную корку, покрытые чешуйками и трещинами.
При инфицировании пораженных участков кожи развивается гнойное воспаление.
При прогрессировании заболевание распространяется и на другие участки тела: голову, уши, шею, туловище, ноги, руки. Протекает экзема длительно, с улучшениями и обострениями.
Атопический дерматит
Атопический дерматит зачастую проявляется у младенцев с аллергическими реакциями либо наследственной предрасположенностью к аллергическим реакциям или экземе, хотя заболевание не всегда вызвано аллергией.
Атопический дерматит, как правило, проявляется в трех различных фазах. Первая фаза возникает в возрасте двух-шести месяцев и сопровождается зудом, покраснением и появлением небольших шишек на щеках, лбу или волосистой части кожи головы.
Позднее эти высыпания могут распространиться на руки или торс.
Хотя атопический дерматит зачастую путают с другими видами дерматита, в особенности с себорейным, сильный зуд и отсутствие предыдущих аллергических реакций свидетельствуют о том, что это и есть атопический дерматит. Во многих случаях высыпания проходят или становятся не такими сильными к двум-трем годам.
Контактный дерматит
Контактный дерматит может проявиться, если происходит контакт кожи с раздражающим веществом.
Одна из форм этой проблемы проявляется при многократном контакте с раздражающими веществами, такими как соки цитрусовых, пены для ванн, едкие сорта мыла, определенные виды пищевых продуктов и лекарственные препараты, а также шерсть или грубые тканые материалы.
Помимо этого одним из наиболее часто встречающихся раздражителей является собственная слюна младенца. При контактном дерматите не такой сильный зуд, как при атопическом, и он, как правило, проходит, как только удаляется раздражающий материал.
Другая форма контактного дерматита проявляется после контакта с веществами, на которые у младенца аллергия. Наиболее часто это такие вещества, как:
- клей и краски, используемые при производстве (или содержащиеся в коже) обуви (при этом реакция проявляется на кончиках пальцев на ногах и стопах);
- краски, используемые при производстве одежды (при этом высыпания появляются на местах, где одежда трет тело, либо в местах повышенного потоотделения);
- ювелирные изделия из никеля или застежки на джинсах и штанах;
- растения, в особенности ядовитый плющ, ядовитый дуб и ядовитый сумах;
- лекарственные препараты, такие как мазь с неомицином.
Высыпание обычно проявляется в течение нескольких часов с момента непосредственного контакта (и в течение одного-трех дней после контакта с сумахом). Зачастую высыпания сопровождаются зудом и появлением небольших пузырьков.
Лечение экземы у детей
Изначально выясняют причину экземы, а затем подбирают соответствующее лечение, которое всегда индивидуально для каждого ребенка.
Родители не должны допускать появления царапин на коже малыша. Для этого необходимо коротко стричь ему ногти.
С целью уменьшения кожного зуда применяют успокаивающие и противозудные средства (бепантен, радевит). Важно соблюдение режима дня.
Врач может назначить антигистаминные препараты (кетотифен, тавегил, супрастин), антибиотики (макролиды, цефалоспорины, линкомицин), а наружно – различные мази в зависимости от стадии заболевания (антибактериальные – гентамициновую, эритромициновую; противогрибковые – клотримазол, низорал).
Если на коже имеются покраснение и невскрывшиеся пузырьки, то кожу обрабатывают специальными болтушками, пастами, тальком.
При мокнущих воспалительных элементах ставят охлаждающие примочки и компрессы. На всех стадиях заболевания назначают гормональные стероидные мази (гидрокортизон, метилпреднизолон, элоком).
Хороший эффект дает применение элидела (негормонального противовоспалительного препарата), который используют при отсутствии признаков инфекции.
Но не забывайте, что все препараты применять надо только по рекомендации врача.
Если у вашего младенца высыпания, похожие на экзему, педиатру необходимо будет осмотреть ребенка для того, чтобы поставить правильный диагноз и прописать необходимое лечение. В некоторых случаях врач может направить ребенка на осмотр к педиатру-дерматологу.
Хотя лекарства от атопического дерматита не существует, в целом его можно контролировать и зачастую он проходит через несколько месяцев или лет. Наиболее эффективное лечение заключается в предупреждении пересыхания кожи и возникновения зуда, а также в избегании контакта с веществами, которые могут вызвать вспышку заболевания.
Для этого:
- избегайте частого и продолжительного купания младенца в горячей ванне, поскольку это сушит кожу;
- регулярно и часто используйте увлажняющие средства для кожи (такие как кремы или мази) для уменьшения сухости и снятия зуда;
- избегайте одежды из грубых или раздражающих кожу тканей (шерстяных или грубых материалов);
- если возникает выделение влаги или слишком сильный зуд, приложите умеренно теплый компресс к области зуда, а после этого нанесите прописанное лекарство.
Как правило, педиатр советует использовать лечебный крем или мазь для того, чтобы контролировать воспаление и зуд. Эти препараты зачастую содержат кортизон, поэтому должны применяться только по предписанию врача. Важно применять препараты в течение всего прописанного врачом курса. Если вы прекратите применять их раньше предписанного срока, это может привести к повторному проявлению реакции.
Помимо кожных препаратов вашему ребенку, возможно, также необходимо будет перорально принимать антигистаминные препараты, чтобы контролировать проявление зуда, а также антибиотики, если произойдет заражение кожи.
Лечение аллергического контактного дерматита проходит так же, хотя педиатр-дерматолог или аллерголог захочет выяснить причину высыпания, изучив всю историю болезни или взяв серию кожных аллергических проб.
Эти пробы берутся при помощи нанесения незначительного количества распространенных раздражителей (или аллергенов) на кожу младенца.
Если на коже появляется покраснение и возникает зуд, это означает, что необходимо избегать контакта с этим веществом.
Сообщите педиатру, если у ребенка возникнет одно из перечисленных ниже состояний:
- высыпания младенца чрезвычайно сильные и отсутствуют реакции на лечение, которое проводится в домашних условиях;
- у ребенка поднимается температура или появляются признаки инфекции (такие как волдыри, покраснение, желтоватые корочки, боли или влажные выделения);
- высыпание распространяется или появляется в другие местах.
Что такое экзема и как ее лечить?
Экзема, или атопический дерматит, – это хроническое аллергическое состояние кожи. Чаще всего встречается у младенцев и маленьких детей, у которых в семье кто-то страдал астмой или аллергией. Отдельные участки кожи становятся сухими, начинают чесаться, появляется раздражение.
В более серьезных случаях больное место краснеет, опухает, кожа трескается, покрывается коростой или шелушится. Экзему может спровоцировать что угодно, в том числе еда, мыло, стиральный порошок, перемены температуры, пот и другие раздражители. У некоторых детей мест на коже, пораженных экземой, немного, и они появляются изредка.
У других же признаки болезни держатся постоянно, и степень их выраженности заметно меняется – от легких до весьма обширных.
Саму экзему вылечить практически невозможно, но ребенок может ее просто перерасти. А пока можно лечить проявления экземы и стараться сделать так, чтобы они не появлялись вновь. Прежде всего уберите подальше все, что вызывает у ребенка сыпь. Правда, зачастую экзему вызывает не один какой-то раздражитель, а сочетание сразу нескольких.
Старайтесь, чтобы ребенок поменьше имел дело с сушащими кожу и вызывающими аллергию веществами – это не так сложно, как может показаться. К примеру, используйте стиральный порошок без отдушек и красителей. Откажитесь от кондиционеров для белья — они нежелательны, когда у ребенка экзема. Мыло тоже нужно выбирать мягкое, без ароматических добавок.
Помните, что вода, особенно мыльная, сушит кожу. Не вытирайте ребенка насухо после купания – лучше мягко промокните и смажьте все тело неароматизированной мазью или жирным кремом. Лучше всего нанести мазь или крем не позднее чем через три минуты после того, как вынете ребенка из ванны, пока вода не испарилась и кожа не пересохла.
Намазывайте малыша кремом или мазью дважды в день, чтобы кожа оставалась увлажненной – это поможет избежать тяжелых обострений болезни. Если проявления экземы становятся чаще или сильнее, поговорите с педиатром. Есть много стероидных и нестероидных мазей, которые можно использовать регулярно или по мере необходимости.
Если ребенок всю ночь не может уснуть, чешется и расцарапывает кожу (что может усугубить заражение и помешать заживлению), возможно, врач выпишет антигистаминное средство.
Если вы заметили на коже ребенка сочащиеся или гноящиеся ранки, если какое-то место покраснело и к нему больно прикасаться, если у ребенка поднялась температура – звоните врачу. Возможно, это признаки кожной инфекции.
Источник: http://www.sweli.ru/deti/do-goda/bolezni-detey-do-goda/ekzema-u-rebenka.html
Симптомы и лечение монетовидной (нуммулярной) экземы
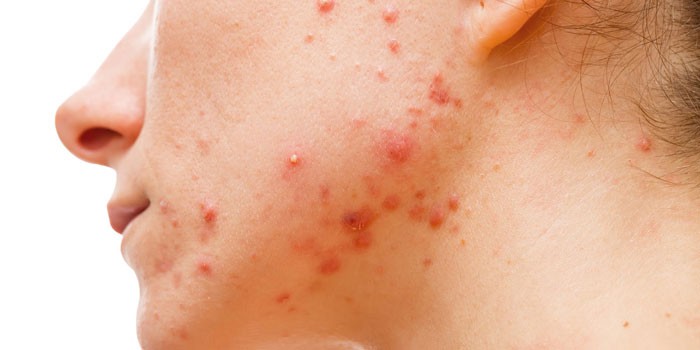

Нуммулярная экзема является часто встречаемой разновидностью данного дерматологического заболевания. Для нее характерны рецидивирующие проявления на кожных покровах сильно зудящих очагов поражения преимущественно округлой формы, за счет чего подобные дефекты специалисты нередко называют монетовидными.
Такая экзема негативно сказывается на самочувствии пациентов и тяжело поддается системному лечению. Клиническая практика показывает, что болезнь чаще тревожит мужчин. Но при стечении ряда благоприятных факторов симптоматика может возникнуть у всех категорий лиц вне зависимости от их пола и возраста.
Предпосылки появления
На текущий момент достоверно не изучены истинные причины, способствующие образованию и развитию экземы. Однако было установлено, что заболевание является результатом патологических изменений в эпидермисе, протекающих в хронической форме. Среди возможных нарушений, определяющих состояние защитных функций кожи, отмечают:
- дегидратацию (эксикоз) – процесс обезвоживания организма из-за значительного уменьшения жидкости и солей, что снижает эластичность кожи и усиливает шелушения;
- гипергидроз – избыточное потоотделение, в ходе которого создаются оптимальные условия для присоединения вторичной инфекции;
- агрессивное воздействие на роговой слой эпидермиса низкими или высокими температурами, давлением и химическими элементами;
- проблемы с микроциркуляцией, а также заболевания, влияющие на застой метаболитов и способные изменять состав крови.
Значительно отягчают ситуацию нарушения в работе внутренних органов, особенно вызванные репликацией патогенных микроорганизмов.
Рецидивирующие проявления экземы обычно диагностируются у людей, пребывающих длительное время в условиях нервного напряжения и потрясений, а также у тех, кто по роду своей деятельности вынужден часто контактировать с реагентами и другими веществами, провоцирующими аллергические реакции.
Внешняя симптоматика
Бляшки с везикулами принимают округлую форму и локализуются на голенях, конечностях и в частности на тыльной стороне кистей.
По мере прогрессирования недуга или при отсутствии терапии высыпания могут распространяться дальше, то есть по всему корпусу тела.
Монетовидная экзема у детей выявляется крайне редко и поражает преимущественно плечи и ягодицы, а также разгибательные поверхности рук и ног.
Экзематозные очаги могут присутствовать на кожных покровах человека не один месяц, приобретая генерализованную форму, опасную для жизни пациента. Помимо ярко выраженного зуда и жжения, кожное заболевание сопровождается следующими характерными явлениями:
- покраснением кожи в области формирования везикул, имеющих четкие контуры;
- последующим возникновением мокнущих папул с выступающими каплями экссудата;
- шелушением и образованием интенсивно растрескивающихся сухих струпьев;
- постепенным разрастанием папул, сливающихся в более крупные очаги.
Обострение симптомов болезни может простимулировать вторичная инфекция, без труда проникающая в организм через едва заметные повреждения рогового слоя эпидермиса (царапины, ожоги, порезы). В случае заражения наряду с экссудатом отмечают гнойные выделения и существенное усугубление самочувствия пациентов.
По клиническим признакам нуммулярная экзема напоминает псориатическую болезнь или поражение паразитическими грибками (микозы), поэтому оптимальным решением будет посещение медицинского центра с целью проведения тщательного обследования у квалифицированных специалистов.
Диагностические мероприятия
Для назначения адекватной терапии необходимо корректно установить классификацию экземы, а также обстоятельства, предшествующие появлению везикул. В ходе сбора анамнеза обычно удается определить факторы, провоцирующие болезнь – наличие инфекции, патологии внутренних органов или реакцию на применяемые пациентом лекарственные препараты.
Кроме клинико-визуального осмотра у дерматолога больному с экземой монетовидной предстоит пройти через широкий комплекс процедур, среди которых обязательными являются:
- Сдача анализа мочи и крови, позволяющие выявить паразитирующих возбудителей в организме и степень заражения.
- Бактериологические исследование мазков и соскобов с воспаленного очага для определения присутствия патогенных грибков.
- Лоскутный тест, помогающий обнаружить аллергическую реакцию на используемые в повседневной жизни компоненты косметики, лекарств и других элементов.
- Тест на иммуноглобулин класса E для оценки уровня сенсибилизации кожи и состояния иммунитета человека в целом.
При трудностях в дифференцировании диагноза дополнительно назначают биопсию кожи и гистологию, в ходе которых выявляются признаки отечности и гиперпигментации дермы, характерные при экземе.
В некоторых случаях такие меры приносят облегчение больному еще до того, как были назначены процедуры.
Терапевтические схемы
При монетовидной экземе лечение предполагает совокупность нескольких подходов и направлений – медикаментозного и физиотерапевтического, а также использования народных средств. Изначально человека изолируют от раздражающих кожу факторов, а также выписывают для приема антигистаминные препараты с противозудным эффектом, такие как Зиртек, Цитрин или Кларитин.
Для улучшения состояния пациента назначают:
- лекарства из фармакологической группы антибиотиков широкого спектра в случае бактериального инфицирования кожных покровов (Доксициклин, Ампициллин перорально и Тетрациклин, Левомеколь для наружной обработки кожи);
- при больших площадях поражений накладывают окклюзионные повязки, предварительно пропитанные кортикостероидными гормональными мазями, такими как Гидрокортизон, Преднизолон;
- диуретики для взрослых и полевые травы с мочегонным действием при лечении ребенка (Фуросемид, Дихлотиазид или отвары на основе полевого хвоща, листьев ортосифона или толокнянки);
- успокоительные средства для стабилизации эмоционального фона и формирования стрессоустойчивости (Новопассит, Тенотен, Персен или настойки пустырника и валерианы).
Описана шаблонная схема терапии, которая для каждого пациента должна подбираться индивидуально врачом-дерматологом.
В качестве физиотерапевтических процедур принимают молочно-масляные и хвойные ванны, а также проводят лечение экзематозных бляшек ультрафиолетом. Разрешается делать примочки на основе сока столетника (алоэ). Перечисленные меры не помогут полностью избавиться от будущих рецидивов болезни, но позволят сократить их интенсивность.
Пожалуйста оставьте комментарий:
Источник: https://papillomy.com/ekzema/monetovidnaya.html