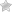Типы и виды аллергических реакций, заболевания на фоне сверхчувствительности организма
Медики выделяют несколько типов и видов аллергических реакций. Сила негативного воздействия, степень тяжести симптомов и признаков зависит от многих факторов. При снижении иммунитета, высокой чувствительности организма, проблемах со здоровьем возможна ярко-выраженная отрицательная реакция.
Какие виды аллергии развиваются чаще всего? При каком типе иммунного ответа возникает угроза жизни? Ответы в статье.<\p>
Отрицательный ответ организма протекает по определённой схеме:
- контакт с раздражителем;
- активная выработка антител, взаимодействие с аллергеном;
- накопление определённых веществ, видимые признаки отсутствуют;
- вторичный контакт с аллергеном, связывание чужеродного белка с антителами, активная реакция;
- при молниеносном типе аллергии в процесс вовлечены все ткани и некоторые органы, быстро возникают клинические признаки заболевания;
- при замедленном типе аллергии определённые клетки проявляют чувствительность к раздражителю. По мере накопления опасного вещества происходит активное разрушение клеток, в которых концентрация аллергена слишком высока для нормального функционирования;
- избыточная выработка иммуноглобулина Е – это серьёзное нарушение деятельности иммунной системы. Все виды аллергии отрицательно сказываются на здоровье пациента.
Причины и провоцирующие факторы
Отрицательный ответ с кожными симптомами, появлением респираторных признаков, ухудшением общего состояния развивается при взаимодействии иммунных клеток с раздражителями различного рода. Сила реакции – от слабовыраженной до опасной, угрожающей жизни. Чем больше гистамина за короткий период попадает в кровь, тем ярче негативный ответ.
Основные аллергены:
- лекарства;
- некоторые продукты;
- пыльца;
- холод;
- шерсть животных;
- бытовая химия;
- домашняя пыль;
- плесень;
- лаки, краски, ядохимикаты;
- солнечный свет;
- шерсть и слюна животных.
Провоцирующие факторы:
- генетическая предрасположенность;
- ослабленный иммунитет;
- сверхчувствительность эпидермиса;
- хронические патологии;
- глистные инвазии, паразитарные заболевания;
- болезни пищеварительного тракта;
- опасные вирусные инфекции;
- ежедневное употребление продуктов-аллергенов;
- плохая экология;
- чрезмерное использование в быту чистящих, моющих средств, особенно, в форме аэрозолей и порошков;
- применение некачественной косметики;
- поражение слизистой носовых ходов.
Важно! Индивидуальная чувствительность организма – характерный признак аллергии: для одного человека цитрусовые являются мощным раздражителем, другой без ущерба для здоровья употребляет сочные фрукты. Та же ситуация с антибиотиками, пыльцой растений, шерстью животных.
Виды и стадии
Классификация по области воздействия раздражителя:
- кожные реакции (дерматоз);
- респираторные реакции (воздействие на зону носоглотки и дыхательных путей);
- общие признаки (нарушение деятельности сердечно-сосудистой, пищеварительной системы, ЦНС);
- энтеропатия;
- анафилактический шок;
- поражение области глаз.
Классификация аллергических реакций по типу раздражителя:
- Гуморальные. Причины: приём антибиотиков, анальгетиков, сульфаниламидов, витаминов группы В, рентгенконтрастных веществ, НПВП. Признаки: нарушение работы сердца, снижение иммунитета, общая слабость, анемия.
- Анафилактические. Опасный тип иммунного ответа. Наблюдается поражение ЦНС, в процесс вовлечены все кожные покровы, раздражены некоторые слизистые (во рту, носоглотке). Острая реакция возникает в первые часы после контакта с аллергеном, сохраняется около недели. Нередко требуется госпитализация, комплексное лечение для восстановления всех функций организма.
- Иммунокомплексные. Симптоматика затрагивает многие органы и системы. Основной фактор – приём некоторых видов лекарств.
- Местные реакции. Негативные признаки возникают на лице и теле при контакте с аллергеном. Высыпания, зуд, припухлость или ярко-выраженная отёчность, жжение появляются на фоне сверхчувствительности организма к определённому веществу.
Стадии аллергических реакций:
- первый этап. Начинается от периода контакта с аллергеном до появления первых видимых признаков;
- второй этап. Патофизиологическую стадию сопровождают нарушения функционирования органов и систем;
- третий этап. Клиническая стадия – отрезок времени, которых характеризует стремительное развитие отрицательной симптоматики.
Заболевания аллергической природы
Для предупреждения опасной симптоматики важно знать, почему возникают реакции различного типа. Характеристика основных болезней при сверхчувствительности организма – полезная информация для людей разного возраста. При соблюдении мер профилактики есть реальный шанс избежать развития острой и хронической аллергии.
При лечении важен комплексный подход:
- исключение контакта с аллергеном или минимизация негативного воздействия на организм;
- обязателен приём антигистаминных препаратов в форме таблеток. Детям назначают сиропы и капли;
- предупреждает новые высыпания и отёчность гипоаллергенная диета;
- хороший противозудный, противоотёчный эффект дают травяные ванны и примочки, лечебные чаи;
- для снятия зуда, красноты назначают гели, мази и кремы от аллергии;
- рекомендован приём сорбентов. Компоненты средств быстро связывают и удаляют токсины, аллергены из организма, очищают кишечник;
- при активном шелушении кожи, трещинах, гиперемии назначают эмоленты для питания, увлажнения, устранения жжения, зуда;
- кортикостероиды применяют только при тяжёлой форме аллергии, коротким курсом.
Крапивница
Особенности:
- признаки возникают у детей и взрослых;
- на теле заметны волдыри (бледно-розовые либо багровые) или красные пятна;
- симптоматика схожа со следами после ожога крапивой;
- отрицательные признаки развиваются внезапно, беспокоит зуд, после приёма таблеток от аллергии, исключения контакта с раздражителем высыпания исчезают бесследно;
- крапивницу вызывает множество факторов: пища, холод, сильный ветер, УФ-лучи, трение деталей одежды, приём лекарств.
Отёк Квинке
Характеристика:
- отёк Квинке — острая аллергическая реакция молниеносного типа;
- основные причины: приём антибиотиков, сульфаниламидов, анальгетиков, некоторых продуктов. Ангионевротический отёк часто возникает после укуса пчелы либо осы, особенно, в области лица, языка, глаз;
- ярко-выраженная отёчность лица, губ, щёк, век, на теле заметны багровые волдыри, диаметр – 5 мм до 10 см и более. Ткани отекают с высокой скоростью, волдыри светлеют, края обрамляет красная кайма;
- заметно опухает язык, нёбо, гортань, пациент задыхается;
- отёки появляются на внутренних органах. Признаки опасных реакций: болит голова, живот, дискомфорт ощущается в зоне грудной клетки, половых органов;
- для спасения жизни пациент должен принять быстродействующий антигистаминный препарат, например, Тавегил, Димедрол или Супрастин. Обязателен вызов «скорой», особенно, при развитии ангионевротического отёка у детей. Острую реакцию нужно быстро купировать (в запасе есть не более получаса), иначе возможен летальный исход при удушье на фоне сдавления гортани.
Атопический дерматит
Признаки:
- аллергическое заболевание развивается у малышей до года, при соблюдении правил лечения и профилактики атопия постепенно слабеет, к пяти годам негативная симптоматика исчезает;
- иногда повышенная чувствительность к раздражителям сохраняется всю жизнь, атопический дерматит проявляется у взрослых;
- на теле заметны корочки, краснота, высыпания, беспокоит сильный зуд. Локализация проявлений: колени, щёки, лоб, подбородок, локти, кожные складки;
- негативные симптомы усиливаются после употребления продуктов с высоким риском аллергии, на фоне ослабленного иммунитета, хронических болезней, проблем с органами ЖКТ.
Экзема
Характеристика:
- тяжёлое хроническое заболевание нервно-аллергической природы;
- пациента беспокоят кожные реакции: шелушение эпидермиса, зуд, краснота, корочки, мокнутие. Появляются папулы, после вскрытия образуются серозные колодцы, часто развивается вторичное инфицирование;
- частые стрессы, слабый иммунитет, хронические патологии, высокоаллергенная пища усиливают симптоматику;
- в период затишья острые симптомы практически незаметны, эпидермис утолщается, появляется специфический кожный рисунок, кожа слабо шелушится;
- лечение экземы длительное и не всегда успешное;
- результат терапии во многом зависит от пациента: только точное соблюдение правил отодвигает следующий приступ на несколько лет, в противном случае обострения случаются каждые 4–5 недель.
Пищевая аллергия
Особенности:
- причина – употребление определённых продуктов;
- если конкретный вид пищи является раздражителем для человека, то реакция может быть тяжёлой, вплоть до развития ангионевротического отёка;
- в процесс вовлечена иммунная система, при псевдоаллергии кожная симптоматика развивается при поражении пищеварительного тракта;
- основные признаки пищевой аллергии: красные точки или пятна на теле, припухлость тканей, гиперемия, зуд, тошнота, боли в животе, понижение давления;
- во время лечения и после выздоровления из меню исключают продукты, провоцирующие аллергические реакции.
Контактный дерматит
Особенности:
- причина контактного дерматита – воздействие раздражителя на определённые участки тела. Часто отрицательные симптомы появляются на кистях рук, предплечьях;
- аллергены: бытовая химия, масла, кислоты, растворители, лаки, дезинфицирующие составы. Опасны некачественные косметические средства, стиральные порошки, краски для волос;
- область локализации негативной симптоматики позволяет быстро определить, почему появились волдыри, мелкая сыпь, краснота, кожный зуд;
- после выздоровления обязателен отказ от раздражающих составов, защита кожи рук при работе с химикатами.
Бронхит
Особенности:
- проникновение аэроаллергенов провоцирует аллергический кашель без мокроты, хрипы, першение в горле. Появляется заложенность носа, слизь вязкая, откашляться сложно;
- беспокоит чихание, в ночное время развивается приступообразный кашель;
- часто заметно усиленное потоотделение, появляется слабость;
- анализ крови показывает повышение уровня эозинофилов;
- таблетки и сиропы от кашля не приносят заметного облегчения. Пока пациент не примет антигистаминный препарат, признаки аллергического бронхита не исчезнут.
Ринит
Раздражители:
- пыльца амброзии, ольхи, берёзы, молочая, лободы, тополиный пух;
- домашняя пыль;
- плесень;
- порошки, аэрозоли для ухода за жилищем, средства для стирки белья;
- шерсть животных.
Часто аллергический ринит сопровождает заболевания при высокой чувствительности к раздражителям.
Основные признаки:
- заложенность носа;
- из носовых ходов постоянно течёт жидкая слизь. Выделения не имеют запаха и цвета, характер слизи со временем не изменяется;
- обычные капли в нос не помогают, нужны специальные противоаллергические назальные средства;
- болит голова на фоне затруднённого дыхания, появляется раздражительность, слабость;
- насморк часто сопровождается аллергическим поражением глаз;
- характерные признаки доставляют дискомфорт сезонно (в период цветения некоторых растений) либо круглогодично (при аллергии на шерсть питомцев, домашнюю пыль, бытовую химию).
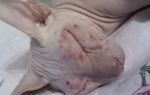
Особенности:
- одна из реакций при сезонном и круглогодичном типе негативного ответа организма, аллергический конъюнктивит часто развивается одновременно с насморком;
- признаки: краснота конъюнктивы, активное слезоточивость глаз, зуд и припухлость век. Пациент ощущает дискомфорт, иногда развивается светобоязнь. Неприятный признак – шелушение кожи при повышении сухости эпидермиса на веках;
- тяжёлые формы конъюнктивита приводят к поражению зрительного нерва, частичной либо полной потере зрения, ярко-выраженной отёчности роговицы;
- причины: поллиноз, бактериальные, вирусные и грибковые инфекции, воздействие аллергенов, реакция на приём или закапывание определённого лекарства, операции на глазах с наложением швов, ношение контактных линз;
- нужны специальные противоаллергические глазные капли, регулярная влажная уборка в жилище, гипоаллергенная диета, защита глаз от пыльцы и пуха при сезонной реакции.
Знание признаков, причин основных видов и типов аллергии вместе с мерами профилактики сохраняет здоровье. Крепкий иммунитет, устранение контакта с раздражителем, отсутствие хронических патологий, правильный рацион – факторы, снижающие риск рецидивов после купирования аллергической реакции.
Подробнее о типах и видах аллергических реакций у детей узнайте после просмотра следующего ролика:
Источник: http://allergiinet.com/articles/vidy-allergii.html
Псевдоаллергические реакции и истинная аллергия
Что такое псевдоаллергические реакции, чем они отличаются от истинной аллергии, почему возникает псевдоаллергия, как ее выявить и устранить ее проявления?
В наши дни аллергия стала настоящим бедствием человечества, вызывая тяжелые заболевания у миллионов людей независимо от возраста, пола, места проживания.
Аллергические реакции могут быть легкими и быстропреходящими (незначительный локальный зуд и покраснение кожи, насморк и чихание), в других случаях они вызывают довольно серьезные изменения в организме: в виде отека кожи и слизистых оболочек, приступа удушья, поражения желудочно-кишечного тракта и даже анафилактического шока, который нередко заканчивается смертью.
И всему виной повышенная чувсвительность организма к определенным чужеродным веществам, попадающим к нам через дыхательные пути, во время приема пищи, при введении лекарственных средств, укусах змей и насекомых и т.д.
Вот только в 70-80% случаев речь идет не об истинной аллергии, а о псевдоаллергических реакциях.
Аллергия или псевдоаллергия?
Истинная аллергия – это повышенная чувсвительность к определенным белковым компонентам, содержащимся в веществах, попадающих в организм.
При этом чужеродный агент становится антигеном, на который усиленно реагирует наша иммунная система, вырабатывая своего рода “противоядие” в виде специальных клеток и антител, распознающих и запоминающих неизвестное вещество (так называемый клеточный и гуморальный иммунитет). При повторном попадании этого аллергена иммунитет бурно реагирует на распознанного чужака, активируя выброс клетками различных биологически активных веществ (и прежде всего, гистамина). В результате и возникают эффекты, характерные для аллергических реакций – воспаление, отек, зуд, системные проявления (падение артериального давления, нарушение кровоснабжения органов и тканей и т.д.).
При псевдоаллергических реакциях патологический процесс протекает почти также, только отсутствует первая, иммунологическая стадия, то есть клетки иммунной системы (лимфоциты) не реагируют на чужеродное вещество и антитела не вырабатываются. При псевдоаллергии сразу развивается вторая, патохимическая стадия, характеризующаяся выбросом медиаторов воспаления (гистамина и др.).
Какие причинные факторы способствуют развитию псевдоаллергии?
Псевдоаллергические реакции развиваются чаще при поступлении в организм веществ, стимулирующих выброс гистамина клетками или продуктов с высоким содержанием гистамина, тирамина и других биологически активных компонентов, вызывающих запуск воспалительных изменений в органах и тканях, характерных для аллергии.
- Гистаминолибераторы – вещества, способствующие интенсивному высвобождению гистамина тучными клетками и базофилами: яйца, морепродукты, шоколад, клубника, орехи, консервированные продукты и др.
- Выброс гистамина клетками могут стимулировать некоторые физические факторы: ультрафиолетовое излучение, высокая и низкая температура, вибрационное воздействие, а также воздействие агрессивных химических веществ (кислот, щелочей, медикаментов для местного применения).
- Псевдоаллергические реакции могут возникать на фоне хронических заболеваний желудочно-кишечного тракта (гастрита, дуоденита, язвенной болезни желудка и 12-перстной кишки, энтероколита), при которых повреждается слизистая оболочка желудка и кишечника и вещества-гистаминолибераторы легко проникают к тучным клеткам, стимулируя выброс гистамина. При заболеваниях пищеварительного тракта также нарушен и процесс инактивации гистамина, что способствует более длительному течению псевдоаллергических реакций и связанных с ними воспалительных изменений в органах и тканях.
- Ложная аллергия часто возникает при приеме в пищу продуктов с высоким содержанием гистамина и тирамина: твердых сыров, красного вина и пива, мясных и рыбных полуфабрикатов (ветчины, сосисок, копченых колбас) и консерв, маринованных помидоров и огурцов, изделий из шоколада.
- Нередко возникновение псевдоаллергических реакций связано с употреблением различных пищевых добавок – красителей (тартазина и нитрита натрия), консервантов (бензойной кислоты, глутамата натрия, салицилатов), ароматизаторов и загустителей. Сходная реакция может отмечаться при попадании в пищу нитратов, пестицидов, тяжелых металлов, токсических веществ, выделяемых микроорганизмами и паразитами.
- Прием лекарственных препаратов – один из самых частых провоцирующих факторов развития псевдоаллергических реакций (примерно в 70-80% случаев появления симптомов, сходных с аллергией, речь идет о ложной, то есть псевдоаллергии).
Признаки псевдоаллергических реакций
Клинические проявления псевдоаллергических и аллергических реакций схожи и трудно отличимы друг от друга. И в том и другом случае встречаются местные (локальные) признаки воспалительного процесса:
- Поражение кожи и слизистых оболочек с появлением покраснения, мелких или крупных пузырей, местного отека (ангионевротический отек Квинке), жалобы на зуд различной степени выраженности, расчесы на коже
- Воспалительные изменения в верхних дыхательных путях – носоглотке, гортани, бронхах с появлением соответствующих жалоб (насморк, приступы чихания, затруднение носового дыхания, слезотечение, затруднение дыхания, осиплость голоса, приступы удушья)
- Поражение слизистой оболочки желудочно-кишечного тракта и жалобы на боли в животе, тошноту и рвоту, урчание в животе, жидкий стул и т.д.
- Нарушение функции сердечно-сосудистой системы с появлением слабости, утомляемости, головокружения, повторных обмороков в связи с низким артериальным давлением, аритмии, отеков на ногах и других признаков, свидетельствующих о нарушении кровоснабжения органов и тканей, развитии сердечно-сосудистой недостаточности. При развитии анафилактических и анафилактоидных реакций вышеперечисленные симптомы возникают остро – падает давление, возникает потеря сознания, нарушается дыхание, может быть остановка сердца.
Как отличить аллергию и псевдоаллергию
Для того, чтобы установить диагноз псевдоаллергии, нужно сначала провести все стандартные аллергологические исследования,чтобы исключить истинную аллергию.
- Уже при изучении анамнеза можно получить ценные данные. Так, при аллергии патолоческий процесс возникает каждый раз при воздействии данного аллергена. При псевдоаллергических реакцях такой зависимости нет, а симптомы болезни и их выраженность зависят от дозы принятого непереносимого вещества (пищевого продукта, лекарственного средства) или добавки, содержащейся в нем. Например, употребление болгарского перца, купленного в магазине, вызывает появление псевдоаллергической реакции с зудом, локальным отеком на лице, а прием того же сорта перца, выращенного на своем огороде, никакой нежелательной реакции не вызывает.
- Аллергические проявления возникают при повторном контакте с аллергеном, при псевдоаллергии реакция может возникать при первой же встрече с непереносимым веществом
- При истинной аллергии часто отмечаются другие признаки атопии (кроме аллергического ринита – еще и бронхиальная астма или крапивница), при псевдоаллергических реакциях таких признаков не отмечается.
- Проведение кожных проб и иммунологических исследований с определением специфических антител (иммуноглобулинов) к аллергенам дает положительный результат при аллергических реакциях и отрицательный – при псевдоаллергии
- При пищевых псевдоаллергических реакциях может выполняться тест с гистамином, который вводится в двенадцатиперстную кишку и изучается реакция на его введение.
Принципы лечения ложной аллергии
- Как и при истинной аллергии в случае псевдоаллергической реакции необходимо исключить попадание в организм проблемного вещества, вызвавшего развитие патологического процесса (пищевого продукта или добавки, лекарственного препарата).
- Важно соблюдать определенные диетические рекомендации: по возможности максимально ограничить поступление с пищей продуктов с высоким содержанием гистамина, а также гистаминолибераторов, включать а рацион овсяную кашу, рисовый отвар, слизистые овощные и крупяные супы, натуральную кисломолочную продукцию и другие хорошо переносимые в данном конкретном случае продукты.
- Используются стандартные антигистаминные средства, проводится симптоматическое лечение с учетом конкретных проявлений псевдоаллергических реакций (капли и спреи в нос, мази и кремы для местного применения на кожные покровы, ингаляторы, сосудистые препараты и т.д.)
- Иногда при пищевой псевдоаллергии проводится лечение малыми дозами гистамина с постепенным их повышением.
Лечение псевдоаллергических реакций должно проводиться врачом-аллергологом с участием дерматолога, ЛОР-врача и других специалистов в зависимости от локальных проявлений болезни. При правильном выполнении врачебных рекомендаций по режиму труда и отдыха, соблюдению диеты, приему медикаментозных средств в большинстве случаев удается добиться хороших результатов.
Источник: https://medblog.by/zabolevaniya/psevdoallergicheskie-reakcii-i-istinnaya-allergiya/
Аллергические реакции: виды, типы, механизмы развития
Аллергическая реакция – патологический вариант взаимодействия иммунной системы с чужеродным агентом (аллергеном), следствием которого является повреждение тканей организма.
Содержание
Иммунная система: структура и функции
Иммунная система отвечает за постоянство внутренней среды организма.
Это значит, что все чужеродное, проникшее из внешней среды (бактерии, вирусы, паразиты) или появившееся в ходе жизнедеятельности (клетки, вследствие генетических поломок ставшие атипичными), должно быть обезврежено. Иммунная система обладает способностью отличать «свое» от «чужого» и принимать меры по уничтожению последнего.
Строение иммунной системы очень сложное, в нее входят отдельные органы (вилочковая железа, селезенка), островки лимфоидной ткани, разбросанные по организму (лимфоузлы, глоточное лимфоидное кольцо, узлы кишечника и др.), клетки крови (различные виды лимфоцитов) и антитела (особые белковые молекулы).
Одни звенья иммунитета отвечают за распознавание чужеродных структур (антигенов), другие обладают способностью запоминать их строение, третьи обеспечивают выработку антител для их обезвреживания.
В нормальных (физиологических) условиях антиген (например, вирус оспы), первый раз попадая в организм, вызывает реакцию иммунной системы – он распознается, его структура анализируется и запоминается клетками памяти, к нему вырабатываются антитела, сохраняющиеся в плазме крови. Следующее поступление этого же антигена ведет к немедленной атаке заранее синтезированных антител и его быстрому обезвреживанию – таким образом, заболевание не возникает.
Помимо антител, в иммунной реакции принимают участие и клеточные структуры (T-лимфоциты), способные выделять ферменты, разрушающие антиген.
к содержанию ↑
Аллергия: причины возникновения
Аллергическая реакция не имеет принципиальных отличий от нормального реагирования иммунной системы на антиген. Разница между нормой и патологией заключается в неадекватности соотношения силы реакции и причины, ее вызывающей.
Человеческий организм постоянно подвергается воздействию разнообразных веществ, поступающих в него с продуктами питания, водой, вдыхаемым воздухом, через кожные покровы. В нормальном состоянии большинство этих веществ «игнорируется» иммунной системой, к ним существует так называемая рефрактерность.
При аллергии возникает ненормальная чувствительность к веществам или физическим факторам, на которые начинает формироваться иммунный ответ. В чем причина поломки защитного механизма? Почему у одного человека развивается сильная аллергическая реакция на то, что другой просто не замечает?
Однозначного ответа на вопрос о причинах аллергии не получено. Резкий рост числа сенсибилизированных людей в последние десятилетия отчасти можно объяснить огромным количеством новых соединений, с которыми они сталкиваются в повседневной жизни.
Это синтетические ткани, парфюмерия, красители, лекарственные препараты, пищевые добавки, консерванты и др.
Сочетание антигенной перегруженности иммунной системы с врожденными особенностями строения некоторых тканей, а также стрессами и инфекционными заболеваниями может вызвать сбой в регуляции защитных реакций и развитие аллергии.
Все вышесказанное касается внешних аллергенов (экзоаллергенов). Помимо них, существуют аллергены внутреннего происхождения (эндоаллергены).
Некоторые структуры организма (например, хрусталик глаза) не соприкасаются с иммунной системой – это требуется для их нормального функционирования. Но при отдельных патологических процессах (травмах или инфекциях) происходит нарушение такой естественной физиологической изоляции.
Иммунная система, обнаружив ранее недоступную структуру, воспринимает ее как чужеродную и начинает реагировать путем образования антител.
Еще один вариант возникновения внутренних аллергенов – изменение нормальной структуры какой-либо ткани под действием ожогов, обморожений, облучения или инфекции. Измененная структура становится «чужой» и вызывает иммунную реакцию.
к содержанию ↑
Механизм аллергической реакции
Все виды аллергических реакций имеют в своей основе единый механизм, в котором можно выделить несколько стадий.
- Иммунологическая стадия. Происходит первая встреча организма с антигеном и выработка к нему антител – возникает сенсибилизация. Нередко к моменту образования антител, которое занимает некоторое время, антиген успевает покинуть организм, и реакции не происходит. Она случается при повторном и всех последующих поступлениях антигена. Антитела атакуют антиген с целью его уничтожения и образуют комплексы антиген–антитело.
- Патохимическая стадия. Образующиеся иммунные комплексы повреждают особые тучные клетки, имеющиеся во многих тканях. В этих клетках находятся гранулы, содержащие в неактивной форме медиаторы воспаления – гистамин, брадикинин, серотонин и др. Данные вещества переходят в активное состояние и выбрасываются в общий кровоток.
- Патофизиологическая стадия происходит как следствие воздействия медиаторов воспаления на органы и ткани. Возникают разнообразные внешние проявления аллергии – спазм мускулатуры бронхов, усиление перистальтики кишечника, желудочной секреции и образования слизи, расширение капилляров, появление кожной сыпи и др.
к содержанию ↑
Классификация аллергических реакций
Несмотря на общий механизм возникновения, аллергические реакции имеют явные различия в клинических проявлениях. Существующая классификация выделяет следующие типы аллергических реакций:
I тип – анафилактические, или аллергические реакции немедленного типа. Данный тип возникает за счет взаимодействия антител группы E (IgE) и G (IgG) с антигеном и оседания образовавшихся комплексов на мембранах тучных клеток.
При этом высвобождается большое количество гистамина, который оказывает выраженное физиологическое действие. Время возникновения реакции – от нескольких минут до нескольких часов после проникновения антигена в организм.
К данному типу относятся анафилактический шок, крапивница, атопическая бронхиальная астма, аллергический ринит, отек Квинке, многие аллергические реакции у детей (например, пищевая аллергия).
IIтип – цитотоксические (или цитолитические) реакции. В данном случае иммуноглобулины групп M и G атакуют антигены, которые входят в состав мембран собственных клеток организма, следствием чего является разрушение и гибель клеток (цитолиз).
Реакции протекают медленнее, чем предыдущие, полное развитие клинической картины возникает через несколько часов. К реакциям II типа относятся гемолитическая анемия и гемолитическая желтуха новорожденных при резус-конфликте (при этих состояниях происходит массовое разрушение эритроцитов), тромбоцитопения (гибнут тромбоциты).
Сюда же причисляют осложнения при гемотрансфузии (переливании крови), введении лекарственных препаратов (токсико-аллергическая реакция).
III тип – иммунокомплексные реакции (феномен Артюса). Большое количество иммунных комплексов, состоящих из молекул антигена и антител групп G и M, откладывается на внутренних стенках капилляров и вызывает их повреждение.
Реакции развиваются в течение часов или суток после взаимодействия иммунной системы с антигеном.
К данному типу реакций принадлежат патологические процессы при аллергическом конъюнктивите, сывороточной болезни (иммунный ответ на введение сыворотки), гломерулонефрите, системной красной волчанке, ревматоидном артрите, аллергическом дерматите, геморрагическом васкулите.
IV тип – поздняя гиперсенсибилизация, или аллергические реакции замедленного типа, развивающиеся через сутки и более после поступления в организм антигена. Данный тип реакций происходит при участии T-лимфоцитов (отсюда еще одно их название – клеточно-опосредованные).
Атака на антиген обеспечивается не антителами, а специфическими клонами T-лимфоцитов, размножившимися после предыдущих поступлений антигена. Лимфоциты выделяют активные вещества – лимфокины, способные вызывать воспалительные реакции.
Примеры заболеваний, имеющих в основе реакции IV типа, – контактный дерматит, бронхиальная астма, ринит.
V тип – стимулирующие реакции гиперчувствительности. Данный тип реакции отличается от всех предыдущих тем, что антитела взаимодействуют с клеточными рецепторами, предназначенными для молекул гормонов.
Таким образом, антитела «подменяют» собой гормон с его регулирующим действием.
В зависимости от конкретного рецептора следствием контакта антител и рецепторов при реакциях V типа может быть стимуляция или угнетение функции органа.
Пример заболевания, возникающего на основании стимулирующего влияния антител, – диффузный токсический зоб. При этом антитела раздражают рецепторы клеток щитовидной железы, предназначенные для тиреоидстимулирующего гормона гипофиза. Следствием является повышение выработки щитовидной железой тироксина и трийодтиронина, избыток которых вызывает картину токсического зоба (Базедовой болезни).
Другой вариант реакций V типа – выработка антител не к рецепторам, а к самим гормонам. При этом нормальная концентрация гормона в крови оказывается недостаточной, поскольку часть его нейтрализуется антителами. Таким образом возникают диабет, устойчивый к воздействию инсулина (вследствие инактивации инсулина антителами), некоторые виды гастрита, анемии, миастении.
Типы I–III объединяют острые аллергические реакции немедленного типа, остальные – замедленного типа.
к содержанию ↑
Аллергия общая и местная
Помимо подразделения на типы (в зависимости от скорости возникновения проявлений и патологических механизмов), аллергия подразделяется на общую и местную.
При местном варианте признаки аллергической реакции носят локальный (ограниченный) характер. К данной разновидности можно отнести феномен Артюса, кожные аллергические реакции (феномен Овери, реакцию Праустница – Кюстнера и др.).
К общей аллергии причисляют большинство немедленных реакций.
к содержанию ↑
Псевдоаллергия
Иногда возникают состояния, клинически практически не отличимые от проявлений аллергии, однако на самом деле ею не являющиеся. При псевдоаллергических реакциях нет главного механизма аллергии – взаимодействия антигена с антителом.
Псевдоаллергическая реакция (устаревшее название «идиосинкразия») возникает при попадании в организм продуктов питания, лекарственных препаратов и других веществ, которые без участия иммунной системы вызывают выделение гистамина и прочих медиаторов воспаления. Следствие действия последних – проявления, очень похожие на «стандартную» аллергическую реакцию.
Причиной таких состояний может быть снижение обезвреживающей функции печени (при гепатитах, циррозе, малярии).
Терапией любых заболеваний аллергической природы должен заниматься специалист – врач-аллерголог. Попытки самолечения малоэффективны и способны привести к развитию тяжелых осложнений.
Источник: https://allergolife.ru/allergicheskie-reakcii-vidy-tipy-mexanizmy-razvitiya/
Псевдоаллергические (ложные) реакции
По классификации А. Д. Адо, аллергические реакции делятся на Истинные и Псевдоаллергические (ложные).
Псевдоаллергические в отличие от истинных имеют только две стадии развития — патохимическую и патофизиологическую.
Дифференциация этих двух типов аллергических реакций имеет большое значение для лечения больного, особенно при решении вопроса о специфической гипосенсибилизации. Вместе с тем необходимо отграничить круг псевдоаллергических реакций от сходных состояний, не имеющих отношения не только к истинным, но и к псевдоаллергическим реакциям
Клиническая картина в и при истинных и псевдоаллергических реакциях может быть схожей.
Поэтому основным критерием необходимо считать содержание патохимической стадии заболевания.
К псевдоаллергическим процессам следует относить только те, в развитии которых ведущую роль играют такие медиаторы, которые образуются и в патохимической стадии истинных аллергических реакций.
Так, например, если после приема пищи или введения лекарства развивается аллергическая реакция (крапивница, отек Квинке, бронхоспазм и др.
) и методами специфической диагностики не удается выявить участие иммунных механизмов, а биохимические исследования показывают увеличение в плазме крови уровня гистамина, то такую реакцию можно считать псевдоаллергической.
В то же время некоторые заболевания похожи по клинической картине на псевдоаллергические, но не имеют отношения к аллергии.
1. Одна группа псевдоаллергических реакций связана с избыточным освобождением медиаторов и в первую очередь гистамина из тучных клеток или с нарушениями инактивации гистамина. На это влияют следующие факторы:
- высокая температура,
- ультрафиолетовое облучение,
- ионизирующая радиация.Они вызывают необратимые повреждения тучных клеток.
Многие химические вещества могут вызывать высвобождение гистамина без повреждения мембраны, например:
- полимерные амины (вещество 48/80),
- полисахариды (декстран),
- антибиотики (полимиксин В),
- кальциевые ионофоры,
- энзимы (химотрипсин),
- катионные белки из нейтрофилов,
- ядовитые продукты, поступившие из кишечника, и ряд других,
- рентгеноконтрастные средства.
Высокие концентрации тех же веществ могут вызывать повреждение мембраны и тем самым неизбирательное освобождение гистамина.
Вещества, вызывающие освобождение гистамина, получили название либераторов гистамина.
Массивное освобождение гистамина может привести к развитию анафилактоидного шока, его освобождение в коже — к крапивнице, в бронхах — к бронхоспазму.
2. Другая группа псевдоаллергических реакций развивается по так называемому альтернативному пути.
Он включается довольно быстро и без участия иммунных механизмов.
Альтернативный (пропердиновый) путь активации С является важнейшим механизмом противоинфекционной защиты и активируется бактериальными полисахаридами и липополисахаридами.
В патологии этот путь активации С может включаться:
- Многими лекарственными препаратами.
- Его активирует яд кобры.
- Играет роль и неадекватная активация бактериальными липополисахаридами.
- Активирующим действием обладают и некоторые эндогенно образующиеся ферменты: трипсин, плазмин , калликреин. Все эти энзимы обычно активируются при различных повреждающих воздействиях.
3. Развитие третьей группы псевдоаллергических реакций связано с нарушением метаболизма полиненасыщенных жирных кислот и в первую очередь арахидоновой.
Метаболизм ее идет двумя путями:
- Циклоксигеназным,
- Липоксигеназным.
Анальгетики могут угнетать активность циклоксигеназы, при этом развивается отек, бронхоспазм и др. Из группы анальгетиков наибольшее количество псевдоаллергических реакций связано с приемом ацетилсалициловой кислоты.
Обычно наряду с этим препаратом пациенты оказываются чувствительными к другим анальгетикам — производным пиразолона, парааминофенола, нестероидным противовоспалительным препаратам разных химических групп.
Клинические симптомы этой непереносимости весьма различны.
Они колеблются от небольших высыпаний на коже до развития анафилактоидного шока, но чаще всего проявляются аллергическими процессами в органах дыхания, или развитием крапивниц, отека Квинке. Исследования (Пыцкий В. И. и др.
, 1987) показывают, что повышенная чувствительность к анальгетикам связана с нарушениями функции гепатобилиарной системы. Имеются данные, что в развитии реакций на анальгетики может принимать участие и гистаминовый механизм.
Количество неиммунологических реакций среди всех аллергических заболеваний довольно значителен и увеличивается. И очередной Международный конгресс «Интерасма» в 1990 г. в значительной степени посвящается неиммунологическим механизмам в развитии бронхиальной астмы.
Он включается довольно быстро и без участия иммунных механизмов.
Источник: https://www.medglav.com/allergologiya/psevdoallergicheskie-reakcii.html
Некоторые виды аллергических реакций и способы их лечения
Профилактика
Проявления аллергических реакций могут быть различными. Рассмотрим некоторые, наиболее характерные.
Самым тяжелым состоянием является анафилактический шок. Он может быть вызван повторным введением в организм антигена, содержащегося в каком-либо лекарственном препарате (независимо от количества спровоцировавшего реакцию вещества). Чаще всего к столь тяжелым последствиям приводят инъекции вакцины или сыворотки, новокаина, антибиотиков и некоторых других веществ.
Реже анафилактический шок может быть связан с иными факторами. Так, в частности, были зафиксированы случаи возникновения данной реакции на укус насекомых.
В качестве аллергенов, вызывающих шок, выступают и некоторые продукты питания. К их числу относятся свежая земляника и земляничное варенье. Обычно от спровоцированной подобными веществами реакции страдают дети.
Проявления анафилактического шока крайне тяжелые. Уже через несколько минут после контакта с вызвавшим аллергию веществом наблюдается резкое ухудшение самочувствия больного, связанное с угнетением наиболее важных систем организма.
Важнейшие симптомы – резкое понижение артериального давления, головокружение, затруднение дыхания, шумы в легких, тошнота, боль в области живота, сыпь на коже и отеки. Могут возникнуть судороги и повыситься температура. Происходит затемнение или даже потеря сознания.
Иногда картина происходящего не столь очевидна, отмечается только спазм бронхов, без каких-либо других проявлений аллергии. В таком случае быстро и верно определить диагноз значительно сложнее. Обычно лишь указания на перенесенный прежде анафилактический шок или на уже возникавшую аллергическую реакцию на тот же антиген помогают врачу правильно оценить ситуацию.
Если человеку в состоянии анафилактического шока не будет вовремя оказана медицинская помощь, может произойти смерть от удушья или сердечной недостаточности. Поэтому кабинеты, в которых проводятся пробы на аллергены, должны быть оснащены необходимыми средствами для оказания экстренной помощи.
Первое, что необходимо для спасения жизни пораженного анафилаксией больного, – это срочное введение адреналина. В дальнейшем могут потребоваться некоторые другие лекарственные препараты и меры по восстановлению нарушенного дыхания.
Если анафилактический шок произошел за пределами медицинского учреждения, следует незамедлительно вызвать врача. При умении можно самостоятельно ввести больному адреналин.
К мерам профилактики анафилаксии относятся осторожность при введении в организм веществ, содержащих посторонний белок и другие вероятные аллергены (в частности, сывороток), фиксирование предшествующих случаев аллергической реакции и точное выявление вызвавших их веществ.
Впрочем, анафилактический шок – это немедленное, крайнее проявление аллергии, встречающееся не столь часто. Однако сыворотки и иные лекарственные препараты способны спровоцировать другие формы аллергических болезней.
Например, сходные с анафилаксией причины возникновения имеет сывороточная болезнь. Степень же ее развития и наличие осложнений зависят от частоты и интенсивности введения в организм определенных лекарственных препаратов.
Обычно явные симптомы заболевания наблюдаются после инкубационного периода, длящегося от нескольких часов до нескольких недель (чаще всего около 10 дней). Больной начинает ощущать жар и озноб, сильную головную боль.
Эти явления могут сопровождаться тошнотой и рвотой, болезненностью суставов и лимфатических узлов, опасными для жизни отеками. На фоне падения артериального давления увеличивается частота сердцебиений.
Наблюдается также выступившая на коже сыпь.
Результат анализов крови и мочи пациента и данные ЭКГ показывают определенные отклонения от нормы, свидетельствующие о наличии сывороточной болезни.
Поставив диагноз, врачи назначают соответствующий курс лечения. К числу необходимых для борьбы с недугом средств относятся антигистаминные препараты. В случае отека гортани применяют также адреналин и эфедрин. Иногда необходим гидрокортизон.
Обычно сывороточная болезнь протекает от нескольких дней до трех недель. Если нет осложнений, в дальнейшем в большинстве случаев наступает полное выздоровление. Медикам остается лишь провести профилактические меры с целью предупреждения возобновления подобной реакции в дальнейшем.
Однако сывороточная болезнь способна вызвать весьма опасные осложнения, поражающие сердце, печень, почки и другие внутренние органы. В результате могут развиться энцефалит, гепатит, миокардит. Для предупреждения подобных осложнений пациенту наряду с другими лекарствами на протяжении 1–2 недель должны вводиться глюкокортикоидные гормоны.
Применение фармакологических препаратов может вызвать и иные проявление аллергических реакций. Например, дерматиты, характеризующиеся высыпаниями на кожном покрове (обычно сопровождаются поражением внутренних органов и нарушением работы центральной нервной системы).
Развитию дерматита способствует наличие некоторых заболеваний – гриппа, ревматизма, всевозможных хронических инфекций. К факторам риска можно отнести также сильные стрессы, нарушения в работе эндокринной системы, неправильный обмен веществ, неоднократные и продолжительные контакты с потенциальными аллергенами.
Чаще всего заболевание дерматитом провоцируют антибиотики, гормоны, анестезирующие вещества и некоторые витамины, а также сульфаниламидные препараты. Контактировать с организмом они могут вследствие инъекций, приема внутрь или наружного применения.
Сыпь на коже – не единственное проявление лекарственного дерматита. Помимо этого, также появляются ощущение зуда и жжения кожи, повышенная раздражительность, нарушение сна, поднимается температура.
Аскорбиновая и борная кислота дерматит не провоцируют.
Продолжительность и степень тяжести заболевания, как правило, связаны со скоростью выявления вызвавшего аллергию лекарства.
Иногда для снятия симптомов дерматита достаточно прекратить прием препарата, к которому обнаружена повышенная чувствительность.
Более сложное течение болезни требует приема веществ, облегчающих состояние пациента. К их числу относятся, в частности, хлорид кальция и гипосульфит натрия, антигистаминные препараты. Покрытую сыпью кожу обрабатывают гидрокортизоновой мазью.
В подавляющем большинстве случаев наступает полное выздоровление пациента, хотя болезнь при неблагоприятных обстоятельствах может затянуться на несколько недель.
Значительно шире круг аллергенов, способствующих развитию острой крапивницы и обширных аллергических отеков.
Это заболевание может быть вызвано контактом с пыльцой растений, приемом каких-либо продуктов питания или лекарств, ультрафиолетовым облучением, проникновением в организм гельминтов или бактерий, яда насекомых и т. д. Наличие опухоли также увеличивает вероятность возникновения крапивницы.
Действие гистамина, выделяемого организмом при проникновении аллергена, приводит к изменению степени проницаемости сосудистой стенки. В результате происходит покраснение кожи с образованием различных по форме и величине волдырей или возникают значительные по величине аллергические отеки, болезненные и плотные.
Симптомами заболевания являются зуд, тошнота и рвота, жар и озноб.
Отеки способны поражать лицо и другие части тела, приводить к затруднению глотания и дыхания. Наиболее опасны те из них, которые поражают гортань, мозг, пищевод или кишечник.
В некоторых случаях такие отеки создают опасность для жизни больного. Однако обычно они постепенно исчезают.
Вызванное аллергией нарушение проницаемости стенок способно охватывать не только сосуды кожи, но и сосуды внутренних органов. Поэтому крапивницу могут сопровождать миокардит и некоторые заболевания почек. Способствует она и возникновению поражающих суставы артритов.
Особенности лечения крапивницы зависят от характера вызвавшего ее аллергена и от степени развития реакции. В любом случае необходимо как можно скорее удалить из организма содержащие аллерген вещества.
К числу применяемых при указанных заболеваниях фармакологических средств относятся, в частности, антигистаминные препараты, хлорид натрия, адреналин и эфедрин, гидрокортизон и некоторые другие вещества. Специальные меры предпринимаются и с целью предотвращения осложнений.
Помимо прочих средств, больным крапивницей предписывается молочно-растительная диета и временный отказ от употребления поваренной соли.
Укреплению защитных сил организма может способствовать ежедневный прием аскорбиновой кислоты.
При отеке гортани, не снимаемом иными методами, может быть применено хирургическое вмешательство.
Еще одно распространенное аллергическое заболевание – уже упоминавшийся поллиноз (сенная лихорадка). Он поражает главным образом слизистые оболочки глаз и органов дыхания, к тому же может сопровождаться сыпью на коже. Развитие поллиноза наблюдается в период цветения растений.
Опасность данного заболевания заключается в вероятности последующего развития на его почве бронхиальной астмы. Возможны и другие осложнения, например гайморит, фронтит или бактериальный конъюнктивит.
Характерная особенность сенной лихорадки – зависимость от сезонов. Так, в центральной России вспышка заболеваний этого типа выпадает на весенний период цветения деревьев, приходящуюся на середину лета пору цветения злаков и на конец лета – начало осени (время цветения сорных трав).
Проявлениями поллиноза могут быть (в различных сочетаниях) конъюнктивит, ринит и приступы одышки типа астматических. В некоторых случаях к ним присоединяется нейродермит или крапивница.
При обострении сенной лихорадки отмечаются усиленное чихание, насморк, отек слизистых оболочек носа и затруднение дыхания, чувство жжения или рези в глазах, отек век, покраснение слизистых оболочек глаз, слезотечение и светобоязнь. Могут возникать приступы удушья типа астматических (особенно в вечернее время). В некоторых случаях появляются высыпания на коже.
Иногда течение болезни сопровождается повышением температуры, общим ослаблением организма и другими проявлениями интоксикации, вызванной пыльцой: головной болью, бессонницей, обильным потоотделением и т. д.
Проводимые в медицинских учреждениях исследования выявляют наличие изменений в составе крови больного. Нередко рентгеновские снимки показывают отечность в области гайморовых пазух.
Степень развития болезни может быть различной – от незначительных и неопасных проявлений конъюнктивита или ринита до серьезных приступов астмы.
Нередко сенная лихорадка проявляется подобно таким заболеваниям, как грипп, бронхит или конъюнктивит. Это может ввести в заблуждение врача при постановке диагноза. Но при повторных сезонных обострениях суть происходящего становится очевидна.
Аллергические реакции при сенной лихорадке наблюдаются лишь в период распространения пыльцы вызывающих заболевание растений. Даже после дождя, сбившего разносимую ветром пыльцу, симптомы поллиноза ослабевают.
Вне периода цветения заболевание может не проявляться совсем или слабо напоминать о себе кратковременными симптомами, вызванными употреблением связанных с аллергенным растением продуктов, например орехов или березового сока.
Ввиду повышенной чувствительности страдающего поллинозом аллергика к различным травам даже в зимнее время ему не рекомендуется лечение средствами фитотерапии.
Обострения и тяжелые осложнения (в том числе анафилактический шок) у больного поллинозом могут быть вызваны и неправильным применением фармакологических средств, в первую очередь антибиотиков. В таком случае не исключено развитие аллергии на новые вещества, повышенная чувствительность к которым прежде не отмечалась.
Как и при других аллергических заболеваниях, при сенной лихорадке нужно в первую очередь прекратить контакт с аллергеном. С этой целью не исключен даже переезд в другую местность на период цветения опасных растений. В крайнем случае, можно ограничиться пребыванием в стенах дома, меньше выходить на улицу, где может сказаться действие разносимой ветром пыльцы.
Если избежать пребывания на улице невозможно, следует после возвращения домой промыть нос и принять душ.
Важную роль может сыграть диета – необходимо исключить из рациона те продукты, которые являются потенциальными аллергенами.
Для борьбы с поллинозом, проявляющимся в воспалении слизистых оболочек носа и глаз, используются антигистаминные препараты. Вызванный сенной лихорадкой конъюнктивит лечат гидрокортизоном или дексаметазоном.
В ряде случаев применяют эфедрин и адреналин.
Если болезнь распространилась на бронхи и возникают приступы одышки, на первый план выступают те же лекарственные средства, которые прописываются больным бронхиальной астмой.
Создан: 28.02.2001.
Copyright © 2001- aupam. При использовании материалов сайта ссылка обязательна.
Источник: https://aupam.ru/pages/profilaktika/aller_pdltinm/page_13.htm