Оказание первой помощи при асфиксии

При асфиксии первая помощь базируется на причинах, повлекших остановку дыхания. Удушье – тяжелое состояние, ведь оно в любой момент может закончиться летальным исходом. Асфиксия возникает из-за острого кислородного голодания тканей, которое приводит к накоплению в них углекислой кислоты.
Разновидности приступа удушья
Симптомы, причины и признаки асфиксии зависят от воздействия определенных факторов. Исходя из них, выделяют 3 вида удушья:
- Механическое. Возникает в результате попадания в дыхательные пути постороннего предмета или их сдавливание отеком. Утопление также может стать причиной механического удушья.
- Токсическое. Развитие патологии связано с воздействием токсических веществ на организм человека. В результате их отравляющего действия происходит нарушение функционирования органов дыхания, ослабление дыхательных мышц. Кровяной ток не может доставлять к органам и тканям достаточное количество кислорода. Возникает вследствие укуса насекомых, яда животного происхождения, медикаментозных и наркотических средств.
- Травматическое. Появляется из-за травмирования. К этой группе относится странгуляционная асфиксия, возникающая при механическом насильственном удушении.
Перечислим не менее распространенные причины возникновения асфиксии:
- В результате потери сознания, а также в состоянии комы у пострадавшего западает язык, который мешает полноценному дыханию;
- Из-за неправильного лечения, подбора дозировки сильнодействующих медикаментов на основе наркотических средств происходит нарушение естественной работы мускулатуры органов дыхания;
- Заболевания нервной системы, органов дыхания и аллергическая реакция вызывают отек в области гортани и расстройство дыхания;
- Длительные судорожные сокращения мышц.
Все вышеназванные причины приводят к быстрым нарушениям функций дыхания и кровообращения и требуют экстренных мер по оказанию первой помощи.
Характерная симптоматика
Симптоматика странгуляционной асфиксии очевидна: полная потеря сознания человека, синяки и ссадины на его шее. Удушье ненасильственного характера может развиваться стремительно или же медленно, постепенно нарастая. В любом случае симптомы асфиксии сопровождаются острой нехваткой дыхания и «проходят» 4 этапа.
1 этап:
- Сильное возбуждение, испуг;
- Увеличение частоты дыхания и сердцебиения;
- Головокружение;
- Потемнение в глазах;
- Во время дыхания акцентируется вдох;
- Повышаются показатели артериального давления;
- Лицо больного меняет естественный цвет: оно краснеет или бледнеет;
- Начинается кашель, с помощью которого человек пытается инстинктивно устранить предмет, препятствующий дыханию;
- Больной вытягивает шею и, приоткрыв рот, рефлекторно высовывает язык.
2 этап:
- Дыхание и сердечное сокращение уменьшается;
- Акцент в процессе дыхания переходит на выдох;
- Снижаются показатели артериального давления;
- Кожные покровы становятся синими или серыми.
3 этап:
- Полное прекращение дыхания (длительность периода – от 3-4 секунд до 2-3 минут);
- Критическое снижение показателей артериального давления;
- Угасание рефлексов;
- Потеря сознания;
- Гипоксическая кома.
4 этап:
- Характеризуется редким «агональным» дыханием, напоминающим судорожные всхлипывания. Длится в течение 3-4 минут. Заканчивается летальным исходом.
Тяжелым последствием 3 и 4 этапа асфиксии является отек легких и мозга.
Длительность удушья разная, она зависит от патологии, вызвавшей его. Чаще всего от начала приступа до летального исхода проходит не более 10 минут.
Если асфиксия вызвана заболеваниями, она всегда будет сопровождаться симптоматикой этой патологии. Например, если удушье вызвано приступом астмы, то приведенные выше признаки дополнятся шумным и свистящим дыханием. А при прослушивании легких больного отчетливо слышны хрипы. После окончания приступа кашель сопровождает слизь и мокрота.
Во время приступа удушья, вызванного аллергической реакцией, пациент хватается за горло, глотая открытым ртом воздух. Шея сильно отекает, становится намного больше привычных размеров, кожа на лице краснеет.
Специфика неотложных действий
Прежде чем приступить к неотложной помощи при асфиксии, быстро ознакомьтесь с ее симптоматическими проявлениями. Помните, что в данном случае оказание первой помощи зависит от причины, вызвавшей удушье. Вызовите бригаду скорой помощи, а затем, согласно симптоматике, окажите необходимую помощь до приезда медиков.
Постороннее тело в дыхательных путях
Опасное состояние возникает на фоне относительного благополучия. У младенцев, как и у взрослых, асфиксия наступает чаще всего из-за застрявших кусочков пищи в дыхательных путях. К новорожденным применяют такие методы по их извлечению:
- Положите малыша на руку так, чтобы его грудная клетка находилась в вашей ладони, а головка – ниже его тела;
- Обхватите двумя пальцами его нижнюю челюсть;
- Свободной рукой нанесите 5 резких ударов в зону лопаток;
- Переверните ребенка так, чтобы его лицо смотрело вверх;
- Проследите за тем, чтобы головка была также опущена ниже уровня тела;
- Обопритесь рукой, на которой лежит малыш на свое колено;
- 2 пальцами свободной руки делайте интенсивные надавливания в центре грудной клетки;
- Интенсивность движений проверяется опусканием грудной клетки;
- Общее количество надавливаний – в 1 минуту 55-60 раз.
Такие реанимационные действия проводят до тех пор, пока на помощь не приедут медики.
Если асфиксия произошла у ребенка старше 1 года или взрослого, проверьте ротовую полость пострадавшего на наличие инородного предмета. Если он располагается глубоко и достать его не представляется возможным, сделайте следующее:
- Встаньте за спину больного;
- Обхватите его двумя руками так, чтобы ваши руки располагались в месте, где заканчиваются ребра пострадавшего;
- Ладонь одной руки сожмите в кулак, а второй обхватите его;
- Быстро сделайте 6 движений, надавливая на живот сверху вниз, «выдавливая» предмет;
- Во время нажатий учитывайте давление рук: оно должно быть сильным и резким.
Если посторонний предмет «прошел» в зону видимости, аккуратно устраните его. Если же этого не произошло, продолжайте действия до тех пор, пока не приедут медики.
Пострадавший без сознания
Если после попадания инородного тела в гортань, человек теряет сознание, нужно немедленно приступить к действиям реанимационного характера. Такой же алгоритм неотложных действий предпринимают при странгуляционной асфиксии, предварительно освободив шею человека от удушающего предмета.
Быстро определите наличие сердцебиения. Затем последовательно выполняйте следующие действия:
- Уложите пострадавшего на спину;
- Голову откиньте назад;
- Выдвиньте пальцами нижнюю челюсть;
- С помощью ложки откройте рот больному;
- Если просвет дыхательных путей перекрыл язык, пальцами вытяните его.
Во всех остальных случаях при отсутствии сердцебиения приступайте к массажу сердца и искусственному дыханию.
Ларингоспазм
Источник: https://ProPomosch.ru/neotlozhnye-sostoyaniya/pervaya-pomoshh-pri-asfiksii
Первая помощь при удушье
Под медицинским термином «асфиксия» подразумевается удушье, представляющее собой трудности в дыхательном процессе, которые развивают острую нехватку кислорода в организме. К головному мозгу не поступает достаточное количество кислорода.
Человеку с приступом удушья угрожает смертельная опасность. Поэтому важную роль играет доврачебная помощь, которую необходимо незамедлительно оказать пострадавшему.
Симптомы и формы асфиксии
Медики выделяют две формы асфиксии:
- Насильственная: ее возникновению могут способствовать аллергическая реакция, сердечная и бронхиальная астма.
- Ненасильственная: возникает при утоплении и удушении, при попадании чужеродных тел в дыхательную систему, при перекрытии дыхательных путей от сдавливания руками или петлей.
К главным характерным чертам асфиксии относятся:
- Повышенная возбужденность.
- Учащенное дыхание.
- Ускоренный сердечный ритм.
- Резкий скачок артериального давления.
- Характерная окраска лица (бледность или покраснение).
- Специфический кашель.
- Автоматическое принятие позы, способствующей облегчению дыхательного процесса.
Что делать при удушье?
При удушье, первая помощь и ее методы зависят от состояния пострадавшего. Главной их целью является устранение причин, которые вызвали асфиксию. Оказать помощь нужно еще до приезда бригады «Скорой помощи», поэтому близкие, сотрудники на работе должны знать основы.
Помощь пострадавшему в сознании
Если потерпевший еще находится в сознании, и удушье возникло по вине инородного предмета, тогда необходимо:
- Успокоить человека и информировать о каждом дальнейшем действии.
- Поставить пострадавшего на ноги. Сжав руку в кулак и выставив большой палец в направлении желудка, обхватить его сзади.
- Вторую руку положить поверх первой, и с помощью резкого движения осуществить давление на грудную клетку.
- Действия повторять до тех пор, пока дыхательные пути полностью не освободятся.
Если же удушье вызвано ненасильственным путем, необходимо:
- Для начала пояснить пострадавшему, что ему нельзя делать глубокий вдох и резко выдыхать. Рекомендуется делать усиленные выдохи с откашливанием.
- Посадить или уложить человека так, чтобы дыхание доставляло ему как можно меньше неудобств.
- Позаботится о достаточном количестве свежего воздуха (открыть окно).
Помощь пациенту без сознания
Если поступление воздуха в организм человека прекратилось из-за насильственного фактора, например, при удушении, тогда очень важно освободить область шеи от предметов, которые ее сдавливают.
Очень часто в этом случае человек находится не только без сознания, но и без дыхания.
Человеческое сердце обладает способностью биться от 5 до 15 минут после того, как остановился процесс дыхания, поэтому очень важно проверить пульс человека, прежде чем начать спасительные действия.
При наличии сердцебиения и отсутствии дыхания необходимо:
- Перевернуть пострадавшего на спину.
- Закинуть его голову немного назад.
- Выдвинуть нижнюю челюсть вперед.
- Открыть рот и проверить, не запал язык и не перекрывает ли он глотку.
- Если язык запал и препятствуют проходимости воздуха, тогда его с помощью салфетки нужно вытянуть наружу.
- Далее нужно делать искусственное дыхание.
Оказание первой помощи при удушье с отсутствующим пульсом включает в себя и непрямой массаж сердца.
Первая помощь при удушье является залогом успешного лечения и выздоровления пострадавшего.
Источник: http://elaxsir.ru/lekarstva/drugie-lekarstva/pervaya-pomoshh-pri-udushe.html
Первая доврачебная помощь при острых аллергических реакциях
Содержание:
- Первая помощь
- Причины
- Симптомы
Первый неотложный шаг – изоляция больного от вероятного аллергена и прекращение его доступа.
Первая доврачебная помощь при аллергических реакциях может быть разной в зависимости от причины аллергии и тяжести реакции. Рассмотрим основные случаи и действия.
Если аллерген поступил вместе с пищей:
- необходимо промыть желудок — сделать очистительную клизму,
- напоить чистой водой в количестве не менее 2 литров,
- вызвать рвоту,
- принять адсорбирующие средства (например активированный уголь, смекта, альмагель, фильтрум)
Если имел место укус насекомых:
- неотложная мера – удалить жало;
- обработать травмированную поверхность антигистаминным средством местного действия (фенистил-гель), можно принять внутрь антигистаминные капли или таблетки (супрастин, тавегил, кларитин, зиртек)
- к месту укуса можно положить грелку со льдом: холод притормозит иммунный ответ.
При приступе в ответ на шерсть животных:
- первая доврачебная помощь заключается в в том, что больной должен покинуть опасное для него место;
- принять внутрь антигистаминный препарат (кларитин, тавегил, супрастин).
Для облегчения дыхания первая доврачебная помощь при аллергических реакциях – обеспечить доступ свежего воздуха и освободить от одежды область шеи пострадавшего.
Врачебная бригада проводит инъекционное введение внутривенно растворов адреналина, норадреналина, мезатона. В тяжелых случаях рекомендуется капельное введение гормонального препарата преднизалона и раствора глюкозы. При затруднении дыхания носом применяют капли сосудосуживающего действия.
Спектр аллергенов – факторов, провоцирующих интенсивный ответ организма на их попадание, огромен и многообразен. Среди них наиболее острую аллергическую реакцию у человека, которая требует оказания первой доврачебной помощи, являются:
- некоторые продукты питания;
- определенные фармакологические средства;
- бытовая пыль;
- шерсть домашних питомцев;
- укусы насекомых;
- пыльца цветущих растений.
В большинстве случаев контакт с аллергенами сопровождается умеренными по интенсивности симптомами, среди которых: зуд и раздражение кожного покрова, чувство першения в горле, интенсивное слезотечение, заложенность носовых проходов, чихание.
Однако у отдельных лиц наблюдаются острые проявления, при которых необходима неотложная доврачебная помощь. При аллергических реакциях тяжелого характера возможно быстротечное развитие асфиксии, чреватой летальным исходом.
Поэтому при любых симптомах, перечисленных ниже не ждите — вызывайте скорую помощь!
Признаки опасных состояний, при которых необходимо экстренно действовать:
- резкое покраснение и обильная сыпь на коже, сопровождающаяся сильным зудом;
- бледность поверхностей тела;
- интенсивное чихание и непрерывный кашель;
- неотступающая тошнота;
- отечность как визуально заметная, так и скрытая (например: отеки дыхательных путей);
- одышка и затруднение дыхания;
- боль в эпигастральной области;
- головокружение;
- головная боль.
Наиболее распространенными среди острых аллергических реакций, требующих неотложной доврачебной помощи, являются опасные для здоровья состояния:
- крапивница;
- отек Квинке;
- анафилактический шок.
Источник: http://pervpomosh.ru/allergicheskie-reakcii.html
Первая неотложная помощь при острых аллергических реакциях и анафилактическом шоке
Наибольшее значение из острых аллергических реакций имеют аллергическая крапивница (встречается чаще всего), отек Квинке и анафилактический шок.
Факторами, вызвавшими аллергическую реакцию, могут быть пищевые продукты, лекарственные препараты, косметика, шерсть животных, пыльца растений и многое другое. Аллергию может вызвать практически любое вещество. Необходимо тщательно собирать анамнез, хотя во многих случаях установить аллерген не удается.
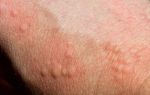
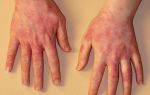
Аллергическая крапивница проявляется в виде ярко-розовых пятнистых высыпаний на коже различных размеров, неправильной формы, местами сливных. Может располагаться на любых участках тела. Как правило, сопровождается сильным зудом, на коже видны следы расчесов. Возникает через несколько минут или часов после контакта с аллергеном.
Отек Квинке — участки плотного бледного отека, обычно в местах слияния элементов крапивницы. Может также развиться отек дыхательных путей, желудочно-кишечного тракта и других внутренних органов (висцеральный отек). Это обусловливает соответственные клинические проявления — одышку, боли в грудной клетке и животе, головокружение, головную боль и др.
Анафилактический шок развивается в результате резкого увеличения емкости сосудистого русла и потери большого количества плазмы, что приводит к уменьшению массы циркулирующей крови, падению АД и развернутой картине шока.
Опасным для жизни больного состоянием является также развитие острой асфиксии в результате спазма и отека слизистой бронхов.
Неотложная помощь при крапивнице:
1) пипольфен, тавегил, супрастин или димедрол в количестве 1 —2 мл с 10 мл физиологического раствора внутривенно;
2) при поражении обширных участков кожи, а также при отеке Квинке дополнительно вводят: 30—60 мг преднизолона внутривенно.
Анафилактический шок — немедленная реакция организма на контакт с аллергеном.
Неотложная помощь:
При отсутствии необходимых медикаментов используют дополнительные методы — промывание желудка, очистительную клизму, дачу больному 5—10 таблеток активированного угля, столовой ложки 5—10%-ного раствора хлорида кальция (допустимо также его внутривенное введение), 2—3 таблеток димедрола, супрастина, смазывают кожу обильно (особенно в местах контакта с аллергеном и в области отека) мазью, содержащей преднизолон или гидрокортизон (иногда бывает в аптечках в виде глазных мазей).
1) прекратить доступ аллергена (если это имеет место);
2) уложить больного с целью исключения западения языка и аспирации рвотных масс;
3) наложить жгут выше места укуса насекомого или ввести лекарственный препарат;
4) ввести внутривенно или внутримышечно адреналин, норадреналин или мезатон;
5) внутривенно струйно или капельно ввести преднизолон 60—100 мг с 5%-ным раствором глюкозы;
6) вести внутривенно или внутримышечно антигистаминные препараты после подъема АД;
7) симптоматическое лечение (эуфиллин, коргликон, лазикс).
Больные с крапивницей в случае эффективности оказанной помощи (исчезновение зуда, побледнение и уменьшение сыпи) могут быть оставлены дома.
Рекомендуется продолжить прием антигистаминных препаратов до 3 раз в сутки и передать «активный вызов» участковому врачу. Больные с отеком Квинке и расстройствами дыхания подлежат обязательной госпитализации в терапевтическое отделение.
Больных с анафилактическим шоком доставляют в реанимационное отделение или передают реанимацинной бригаде.
Источник: https://medn.ru/statyi/pervayaneotlozhnayapomosh.html
Первая помощь при бронхиальной астме
Первая неотложнная доврачебная помощь при приступе бронхиальной астмы
Скачать информацию для медицинских работников (протокол и стандарты оказания скорой медицинской помощи):
Астма происходит от греческого слова задыхаться или одышка, так как она вызывает хроническое воспаление дыхательных путей, вызывая их сужения и затруднения при выдохе
Люди с астмой могут иметь обострение астмой или приступы, причиной которой может быть что угодно в окружающей среде, что заставляет иммунные клетки генерировать воспалительный ответ. И вследствие этого, дыхательные пути могут стать еще уже и это состояние потенциально опасное для жизни человека. Данное заболевание весьма тяжелое и распространённое.
Симптомами астмы являются:
- специфическая одышка – экспираторная, с затрудненным выдохом воздуха
- стеснение в груди
- постоянный кашель
- свистящее дыхание
Бронхиальную астму провоцируют следующие внешние факоры:
- Аллергены. Один из сильных аллергенов домашние животные, а точнее их шерсть, пыльца и цветущие растения. Один контакт с этими аллергенами может спровоцировать сильнейшие приступы удушья. Но есть такой способ, как специфическая иммунотерапия, которая направлена на адаптацию организма к установленному аллергену.
- Генетическая предрасположенность, либо отягощенный семейный анамнез,
- Вирусные инфекции, бактерии и грибки,
- Экологическая ситуация, загрязнение воздуха,
- Антибиотики, и другие лекарственные препараты, особенно противовоспалительные,
- Неправильное питание,
- Вредные привычки, такие как курение и алкоголь,
- Вдыхание вредных химических веществ, например на промышленном производстве,
- Влажные или сухой климат.
Если астматик долго чувствует себя хорошо, это не означает, что он здоров. Бронхиальная астма требует постоянного врачебного контроля, так как это хроническое заболевание.
Диагностика бронхиальной астмы должна быть следующая: как только замечено систематическое нарушение в дыхании, необходимо незамедлительно обратиться в медицинское учреждение, где специалист направит больного на сдачу анализов для выявления степени поражения. Помимо этого, пациенту назначают инструментальную диагностику, а конкретнее рентген грудной клетки и бронхографию.
Поскольку в бронхах может быть аллергическое воспаление, то основное действие препаратов направлено именно на борьбу с аллергенами.
Базисные препараты – кортикостероиды (гормоны), вводятся ингаляционным путем, поэтому их воздействие только местное.
Препараты второй группы, так называемые скоропомощные, действуют на специальные рецепторы бронхов, которые позволяют расслабить их и дать мышцам пропустить воздух.
При отсутствии должного лечения, не исключен развитие «астматического статуса». Данное осложнение грозит комой и даже летальным исходом.
Как оказать первую неотложную доврачебную помощь в случае развития приступа бронхиальной астмы
- Необходимо усадить пострадавшего за стол, чтобы корпус был наклонен немного вперед, а руки находились на столе. Данное положение облегчает дыхание. Нужно помочь больному принять любое другое положение, если ему будет так легче дышать.
- Если приступ произошел в помещении, обязательно открыть окна, и впустить свежий воздух. Далее расстегнуть одежду на больном, если она сдавливает, тем самым освободив грудную клетку.
- Если вокруг находятся аллергены, следует их немедленно убрать или нейтрализовать.
- Обязательно помочь больному принять медицинские препараты, которые у него есть с собой, для остановки приступа: Сальбутамол, Вентолин, Беродуал, Беротек и т.д. При соответствующей квалификации лица оказывающего первую неотложную помощь, допустимо назначение 2% р-ра Эуфилина – 2мл внутривенно, медленно. Однако если диагноз точно не установлен, одышка инспираторная (с затрудненным вдохом), у больного в анамнезе сердечная недостаточность и есть подозрение на «сердечную» астму, то Эуфилин без назначения врача лучше не применять.
- Немаловажное значение в развитии приступа имеет эмоциональное состояние. По возможности больного следует успокоить, отвлечь, дать успокоительное.
- Как можно скорее необходимо вызвать медицинскую службу и оставаться с пострадавшим до ее прибытия. Длительность приступов может продолжаться от 3 минут до 5 часов. Обязательно нужно следовать данному алгоритму оказания первой помощи при бронхиальной астме, так как от этого зависит жизнь человека.
Скачать информацию для медицинских работников:
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Источник: http://pervaya-pomoshh.net/pervaya-pomoshh-pri-bronhialnoj-astme/
2.15. Острые аллергические реакции, неотложная помощь
Общие характеристики
В последние годы отмечается тенденция к увеличению количества людей, страдающих от тех или иных проявлений аллергических реакций.
Аллергия – это неадекватный иммунный ответ, заключающийся в избыточной активности реакций между антителами (роль которых заключается в охране организма от чужеродных ему компонентов) и широким классом веществ, называемых аллергенами.
Среди огромного многообразия агентов, способных выступать в качестве аллергенов, можно выделить следующие группы:
· лекарственные средства (антибиотики, анальгетики, витаминные препараты, вакцины и т. п.);
· пищевые продукты животного происхождения (мед, яйца, рыба, икра, молоко и т.п.);
· пищевые продукты растительного происхождения (цитрусовые, клубника, малина, фрукты тропической зоны и т. п.);
· пыльца цветущих растений;
· яды насекомых (ос, пчел, шмелей и т. п.);
· продукты химического производства (бензин, технические масла, порошки, краски, лаки, растворители и т. п.);
· термические факторы (воздействие той или иной температуры само по себе не может стать причиной аллергического процесса, но в некоторых случаях, под влиянием высоких или низких температур, в тканях выделяются вещества, провоцирующие начало аллергической реакции).
В ответ на попадание в организм аллергена и последующее его взаимодействие с антителами определенные группы клеток начинают вырабатывать в большом количестве так называемые медиаторы аллергии, основным из которых является гистамин. Оказывая влияние на ткани различных органов и систем, медиаторы аллергии приводят к развитию разнообразных клинических проявлений аллергических реакций.
Для развития молниеносной и тяжелой аллергической реакции бывает достаточно даже самых минимальных количеств аллергена.
Обычно острые аллергические реакции характеризуются последовательно развивающимися клиническими признаками: общим покраснением, появлением сыпи, возникновением приступов кашля, беспокойством, нарушением дыхания, рвотой, посинением губ, лица, ушей, кончиков пальцев рук и ног, шоковым состоянием.
Чем меньше промежуток времени между попаданием в организм аллергена и началом аллергического процесса, и чем быстрее развиваются перечисленные ранее признаки, тем сильнее протекает реакция. Появление симптомов аллергии в первые 15 мин после контакта с аллергеном приводит, как правило, к тяжелому, а иногда и критическому состоянию больного.
У детей наиболее опасным проявлением острой аллергической реакции, нередко приводящей к смерти, является отек гортани.
У взрослых основная угроза для жизни заключается в глубоком угнетении функций сердечно-сосудистой системы.
Приведенное утверждение носит «вероятностный» характер; и у детей, и у взрослых механизмы развития угрожающих жизни состояний могут отличаться большим разнообразием.
Внимание! При появлении признаков острых аллергических реакций, независимо от их характера и степени выраженности в начальных фазах процесса, нужно срочно обратиться к врачу, а в тяжелом случае вызвать «скорую помощь».
До прибытия медицинской бригады необходимо осуществлять комплекс доступных доврачебных мероприятий, содержание которых определяется конкретными проявлениями аллергии.
Во всех случаях развития острых аллергических реакций базовыми медикаментозными средствами являются антигистаминные препараты: димедрол, тавегил, супрастин, пипольфен и др. Прием какого-либо из этих препаратов может быть осуществлен и на доврачебном этапе.
Острый отек гортани
Данное состояние всегда развивается внезапно. Быстро нарастает одышка, возникает беспокойство, затрудняется вдох, появляется синюшность видимых слизистых оболочек и конечностей. В дыхательных движениях заметно участие межреберных промежутков. Охриплость голоса сочетается с очень мучительным, раздирающим, упорным, «лающего» характера кашлем. Температура тела при этом не повышается.
Острый отек гортани требует срочной доставки больного в медицинское учреждение для оказания экстренной помощи. Особую опасность отек гортани представляет у детей.
Доврачебная помощь состоит в следующем:
1) обеспечить постоянный приток свежего воздуха;
2) внимательно следить за дыханием больного и в случае его нарушения немедленно приступить к искусственной вентиляции легких;
3) принять меры для предупреждения попадания рвотных масс в дыхательные пути (поднять головной конец кровати, осторожно повернуть голову больного на бок при рвоте); своевременно удалять рвотные массы из ротовой полости во избежание их аспирации (вдыхания);
4) дать больному какой-либо антигистаминный препарат;
5) приложить горчичники на грудь и к области икроножных мышц больного; в случае отсутствия горчичников организовать горячую ножную ванну.
Ограниченный отек (отек Квинке)
Ограниченный отек (отек Квинке) – ангионевротический отек с распространением на кожу, подкожную клетчатку, слизистые оболочки. Наследственный ангионевротический отек Квинке протекает тяжело с распространением отека на гортань, резко выраженным удушьем.
Симптомы. Вначале появляются лающий кашель, осиплость голоса, затруднение вдоха и выдоха, одышка, вслед за этим быстро присоединяется стридорозное дыхание. Лицо становится цианотичным, затем бледным.
Смерть может наступить от асфиксии, поэтому такие больные требуют неотложной интенсивной терапии вплоть до трахеостомии.
При вовлечении мозговых оболочек появляются менингеальные симптомы, заторможенность, ригидность затылочных мышц, головная боль, рвота, судороги.
Неотложная помощь:
1) адреналин 0,3–0,5 мл 0,1-процентного раствора подкожно;
2) пипольфен 2 мл 2,5-процентного раствора внутримышечно; супрастин – 2 мл 2-процентного раствора или димедрол – 2 мл 5-процентного раствора;
3) преднизолон – 60–90 мг внутримышечно или внутривенно; сальбутамол, алупент – ингаляции;горячие ножные ванны;
4) лазикс –2–4 мл 1-процентного раствора внутривенно струйно в изотоническом растворе натрия хлорида;
5) аминокапроновая кислота 100–200 мл 5-процентного раствора внутривенно;
6) контрикал (трасилол) – 30 000 ЕД внутривенно в 300 мл изотонического раствора натрия хлорида;
7) при наследственном отеке Квинке показано переливание свежезамороженной плазмы.
Госпитализация обязательна.
Доврачебная помощь:
1) внимательно следить за дыханием больного, особенно при отеке слизистых оболочек ротовой полости;
2) дать больному какой-либо антигистаминный препарат;
3) при выраженных отеках кожных покровов, сопровождающихся чувством распирания, прикладывать к местам отеков холодные компрессы.
Крапивница
Наиболее часто крапивница развивается как проявление пищевой аллергии, однако не исключены варианты заболевания, когда в качестве аллергенов выступают лекарственные препараты, пыльца растений, домашняя пыль, яд жалящих насекомых и др. Бывает крапивница тепловая, холинергическая, механическая
Среди пищевых продуктов, входящих в «группу риска» по вероятности спровоцировать аллергический процесс по типу крапивницы, следует отметить следующие: куриное яйцо, шоколад, какао, цитрусовые, ананасы, землянику, клубнику, смородину, малину, мед, орехи, рыбу.
Проявляется заболевание внезапным образованием волдырей на здоровой до этого коже туловища, конечностей или лица.
Волдыри при крапивнице ярко-розовые, иногда белые в центре, несколько приподнимаются над уровнем кожи; могут сопровождаться сильным зудом и жжением.
Форма и размер волдырей отличаются разнообразием и непостоянством, возможно их самопроизвольное исчезновение в течение нескольких часов или даже минут. При высыпаниях может повыситься температура тела, возникает недомогание.
Пищевой вариант крапивницы может сопровождаться поражением слизистой оболочки кишечника, тогда возникают резкие боли в животе, рвота, диарея.
Доврачебная помощь:
1) прекратить контакт с аллергеном; в случае пищевой аллергии – промыть желудок 1–2 л прохладной воды со взвесью активированного угля (15–20измельченых таблеток по 0,25 г на 1 л воды);
2) дать больному какой-либо антигистаминный препарат;
3) наблюдать за состоянием дыхания больного; в случае развития грубых дыхательных нарушений приступить к выполнению искусственной вентиляции легких.
Анафилактический шок
Анафилактический шок – это одна из самых грозных аллергических реакций немедленного типа.
Наиболее частые причины развития данного состояния – применение медикаментов, на которые у больного ранее отмечались какие-либо аллергические реакции, и укусы жалящих насекомых.
Анафилактический шок характеризуется глубоким угнетением функций жизненно важных органов систем, наступающим после короткой фазы возбуждения.
При наиболее типичных вариантах анафилактического шока через некоторое время после введения медикамента или укуса жалящего насекомого у больного появляется чувство страха, беспокойства.
Затем развивается гиперемия (покраснение) кожных покровов, учащаются пульс и дыхание; затем гиперемия сменяется резкой бледностью и посинением носогубного треугольника, выступает холодный липкий пот, пульс (оставаясь учащенным)значительно ослабевает, дыхание становится частым и поверхностным (возможны нарушения дыхания как при приступе астмы или отеке гортани), развивается заторможенность или потеря сознания, возможны рвота, непроизвольное мочеиспускание и дефекация. При тяжелых формах шока в течение ближайшего после начала реакции времени может наступить смерть.
Симптомы. Клиническая картина анафилактического шока характеризуется быстротой развития – через несколько секунд или минут после контакта с аллергеном.
Отмечается угнетение сознания, падение артериального давления, появляются судороги, непроизвольное мочеиспускание. Молниеносное течение анафилактического шока заканчивается летальным исходом.
У большинства же больных заболевание начинается с появления чувства жара, гиперемии кожи, страха смерти, возбуждения или, наоборот, депрессии, головной боли, боли за грудиной, удушья.
Иногда развивается отек гортани по типу отека Квинке со стридорозным дыханием, появляются кожный зуд, высыпания, ринорея, сухой надсадный кашель.
Артериальное давление резко падает, пульс становится нитевидным, может быть выражен геморрагический синдром с петехиальными высыпаниями. Смерть может наступить от острой дыхательной недостаточности вследствие бронхоспазма и отека легких, острой сердечно-сосудистой недостаточности.
Доврачебная помощь:
1) если шок связан с укусом жалящего насекомого в конечность – удалить жало и наложить выше места укуса жгут;
2) придать больному горизонтальное положение и проверить проходимость верхних дыхательных путей (аккуратно повернуть голову на бок, открыть рот и проконтролировать положение языка). В последующем внимательно следить за состоянием дыхания и сердечной деятельности больного и в случае необходимости без промедления начать мероприятия сердечно-легочной реанимации;
3) если больной в сознании, дать ему максимальную дозу какого-либо антигистаминного препарата (например, 2 таблетки по 0,05 г димедрола или таблетки тавегила);
4) обеспечить максимальный приток свежего воздуха, не допуская при этом охлаждения больного;
5) прикладывать к конечностям и туловищу грелки с теплой водой, а при их отсутствии растирать кожные покровы, повышая этим самым их температуру;
6) при соответствующей возможности, определяемой состоянием сознания и уровнем рефлексов больного, напоить его горячим сладким чаем или кофе.
Внимание! Помните о том, что если после применения какого-либо препарата у человека появились признаки аллергии, пусть даже в самой слабой форме, следующее применение этого же препарата может привести к тяжелейшей форме шоковой реакции.
Источник: http://libraryno.ru/2-15-ostrye-allergicheskie-reakcii-neotlozhnaya-pomosch-2012_organiz_patrona/
Неотложная помощь при приступе бронхиальной астмы: алгоритм действий, первая и доврачебная помощь
Для бронхиальной астмы характерны приступы, которые вызывают у больного удушье или затрудненное дыхание.
Это связано с тем, что бронхиолы, пути в легких, которые пропускают воздух, подвергаются раздражителям.
Происходит их воспаление и закупорка, что способствует появлению спазма. Человек не может сделать полноценный вдох и начинает задыхаться.
Приступ
Те, кто страдает астмой могут без труда определить, что у них начинается приступ. Но родные и близкие не всегда знают симптомы, которые являются предвестниками удушья. А это очень важный фактор, так как больному надо при первых признаках приступа оказать доврачебную помощь перед приездом бригады скорой помощи.
К основным симптомам надвигающегося приступа относятся:
- У больного начинает выделяться большое количество мокроты.
- Он не может полноценно выдохнуть воздух. При этом вдох в 2 раза короче выдоха. Поэтому и наблюдается у больного частое дыхание.
- Во время вдоха слышны свист и хрип даже на расстоянии.
- Человек для полноценного дыхания начинает принимать удобную позу, задействуя мышцы плеч и пресса.
- Его кожа становится бледной, а через короткое время из-за нехватки воздуха появляется синюшность.
- Появляется тахикардия.
- Для необходимого вдоха больной опирается на что-нибудь.
- Речь становится медленной и прерывистой.
- Человек испытывает страх и беспокойство.
Важно! Выявив эти симптомы, больному необходимо оказать срочную помощь, так как приступ может вызвать смерть.
Неотложная помощь при приступе
- Если у больного начался приступ астмы, первое, что необходимо сделать — это успокоить больного, так как паника и страх только усугубляют самочувствие. Можно дать выпить какие-либо успокоительные препараты в виде настойки из валерьяны, пустырника, а также корвалол.
Если врачом прописаны транквилизаторы, стоит предпочтение отдать этим препаратам, так как они обладают мощным успокоительным эффектом за короткий промежуток времени.
- Если на больном узкая одежда, ее снять.Также снять галстук, шарф или платок, чтобы прекратить сжатие артерий.
- Открыть форточки, чтобы обеспечить больному поступление свежего воздуха.
- Больного рекомендуется усадить на стул, а голову наклонить. Человек должен принять такую позу, при которой вес тела перенесен вперед.
- Можно использовать для рук и ног горячие ванночки в течение 10-15 минут.
- Подойдет и народный рецепт из лука. Его необходимо натереть на мелкой терке и в виде компресса выложить между лопаток. Это позволит избежать осложнений во время приступа.
- При легком приступе можно провести массаж на руках и ладонях.
- Обязательно удалить больного из той зоны, где находятся аллергены или раздражители, спровоцировавшие приступ.
- До обращения в скорую помощь применить 1-2 дозы препарата, расширяющего бронхи. Это могут быть беродуал, ипратропиума бромид, бета-агонисты.
- Если препараты не дали положительного эффекта, сделать ингаляции небулайзера вентолина.
- При легком приступе можно дать больному таблетки: Эфедрин или Эуфиллин.
Важно! Если через 15 минут приступ не прошел, необходимо обязательно вызвать скорую помощь.
Алгоритм действий
- Изоляция больного от раздражителей.
- Помочь больному перейти в помещение, если приступ случился на улице.
- Открыть окна для доступа воздуха. Если приступ связана с аллергией на пыльцу растений, окна обязательно закрывают.
- Посадить больного на твердую поверхность.
- Напоить человека теплой водой.
- Вызвать специалистов скорой помощи.
- До приезда врачей применить медикаментозные средства, прописанные больному.
Данный алгоритм действий необходимо выполнять в строгой последовательности.
Важно! Применять ингалятор можно повторно через 15 минут, если не было получено положительного эффекта.
Доврачебная помощь
Задача доврачебной помощи до приезда специалистов — снять приступ или уменьшить его выраженность. У больного должна уменьшится одышка, чтобы он мог качественно дышать. Первое, что необходимо сделать — это использовать ингаляторы. Наиболее эффективными являются:
- Астмопент;
- Беротек;
- Беродуал;
- Саламол Эко;
- Сальбутамон.
В большинстве случаев после однократного применения приступ должен пройти, а дыхание восстановится. Это карманные аэрозоли, которые всегда должны быть под рукой. Астматик их даже при выходе на улицу должен носить в кармане. Кроме того, врач должен научить ими пользоваться не только пациента, но и родных, которые проживают с больным человеком вместе.
Необходимо знать, что дозировка должна быть такой, какой прописал врач. Иначе из-за ее превышения могут появиться побочные эффекты. Также в виде ингаляторов можно использовать растворы и порошки. Для приготовления растворов у больного есть специальные приборы, с помощью которых он дышит. Эффективными препаратами данной категории являются:
При бронхоспазме можно также применять Симбикорт Турбухалер или Оксис Турбухалер. Тот, кто оказывает помощь, должен вводить инъекции подкожно или внутримышечно, чтобы быстро снять приступ.
Первая медицинская помощь (видео)
Обязательно ознакомьтесь с видео, что бы в момент приступа Вы смогли оказать первую медицинскую помощь пострадавшему:
Положение пациента при приступе
Многие ошибочно считают, что во время приступа больному лучше лечь. На самом деле это может только усугубить удушье.
В положении лежа человеку еще трудней сделать полноценный вдох или выдох. Если приступ не сильный, астматик сам выбирает удобную позу.
Для качественного вдоха или выдоха ему более удобно стоять слегка наклонившись, опираясь на какую-нибудь твердую поверхность.
Если больному очень плохо, его необходимо усадить на стул или любую твердую поверхность. Туловище необходимо слегка наклонить вперед, чтобы человеку было легче дышать. Не стоит забывать, что во время удушья больной задействует мышцы плеч и живота. Поэтому в этих местах не должно быть никаких стеснений.
Если же больной лежит на спине, необходимо делать 10 нажатий на грудную клетку с интервалами, чтобы помочь ему сделать выдох.
Неотложная помощь при приступе у детей
Детям неотложную помощь нужно проводить с крайней осторожностью. Детский приступ от взрослого отличается тем, что у них появляется отечность бронхов, а не возникает спазм. Поэтому если использовать во время приступа ингаляторы, эффекта не будет.
Наоборот, можно усугубить плохое состояние. Поэтому при приступе у детей необходимо следовать по такому алгоритму:
- Ребенка укладывают на кровать.
- Для снятия удушья дать один из препаратов: Солутан или Эуфиллин.
- Чтобы успокоить ребенка и убрать страх — дать успокоительные средства.
- Можно также сделать горячие ванночки для рук или ног.
- Если врач назначил противоастматические капли в нос, провести лечение ими.
Важно! Если через 30 минут удушье не прошло — вызвать бригаду скорой помощи.
Способы лечения приступа
Медицинскую помощь оказывают при среднем или тяжелом течении. Используют носовые катетеры или кислородные маски. Врачи также проводят каждые 20 минут ингаляцию легких. Возможно применение Вентолина. Взрослым дают 2,5 мг, детям 0,5-1 мг.
Если ингаляторы не дают должного эффекта, больному вводят внутривенно эуфиллин. Если состояние не улучшается, инъекции делают каждые 4 часа. При опасности остановки дыхания вводят адреналин в расчете 0,01 мг на килограмм веса.
Больного обязательно госпитализируют. Как только приступ будет снят, в течении недели лечат пациента базовыми препаратами, увеличив их дозировку на 50%.
Профилактика приступов
Больному бронхиальной астмой необходимо регулярно проводить профилактические мероприятия, чтобы избежать обострения заболевания.
- Он должен отказаться от спиртных напитков и алкоголя.
- Регулярно проводить влажную уборку в помещении.
- Избегать контактов с аллергенами.
- Отрегулировать диету таким образом, чтобы в продуктах не было консервантов, химических добавок и аллергенов.
- Ежедневно делать дыхательные упражнения, а также массаж грудной клетки.
- Категорически запрещено заводить домашних животных при аллергии на шерсть.
Выполняя все эти рекомендации, можно предотвратить появление приступа и улучшить свое состояние.
Источник: https://vdoh.site/astma/bronhialnaja/neotlozhnaya-pomoshh-pri-pristupe-algoritm-dejstvij.html